高频彩超与钼靶X线在不同年龄乳腺癌初诊中的对比研究
2016-07-13赵丽娟徐卫云张晓红唐卓葳
赵丽娟 徐卫云 张晓红 张 珍 唐卓葳 张 靖
(绵阳市中心医院乳腺外科,四川 绵阳 621000)
高频彩超与钼靶X线在不同年龄乳腺癌初诊中的对比研究
赵丽娟 徐卫云 张晓红 张 珍 唐卓葳 张 靖
(绵阳市中心医院乳腺外科,四川 绵阳 621000)
【摘要】目的 探讨高频彩超与钼靶X线在乳腺癌不同年龄初诊患者中的应用价值。方法 随机抽取我科2012年1月至2014年8月资料完整的280例乳腺癌患者。高频彩超及X线摄影采用美国放射学会提出的乳腺影像报告和数据系统(BI-RADS)2003年第4版标准,进行规范化的乳腺评估分类,结合临床病检资料进行分析。结果 联合检查准确率为92.86%,高频彩超准确率(87.86%)显著低于联合检查(χ2=4.017,P=0.045),钼靶X线准确率(78.93%)显著低于高频彩超(χ2=8.059,P=0.005)、联合检查(χ2=22.415,P=0.000)。按年龄分层分析发现,在<45岁患者中高频彩超准确率明显优于钼靶X线,二者之间差异具有统计学意义,P<0.01。在≥45岁患者中高频彩超准确率与钼靶X线无明显统计学差异,P>0.05。结论 临床触诊后,<45岁妇女优选彩超,≥45岁妇女优选钼靶作为初筛手段,对初筛阴性的高危患者再联合钼靶或彩超更经济实用,符合中国国情,值得临床推广应用。
【关键词】乳腺癌;彩超;乳房X 线摄影术
乳腺癌作为女性最常见的恶性肿瘤之一,严重危害妇女的身心健康。越来越多的女性开始重视自己的乳房健康,门诊机会性筛查日渐增多。欧美各国主要推荐乳房钼靶X 线摄影(mammography,MAM)筛查模式,而我国高频彩超更为普及。笔者观察到对不同年龄患者两种检查方式准确率存在差异,为了探讨这两种检查在不同年龄乳腺癌初诊患者中的应用价值,本文对我科随机抽取2012年1月至2014年8月资料完整的280例乳腺癌患者进行了分析,以期寻找更符合中国国情的乳腺健康筛查手段,为开展乳腺癌的二级预防提供依据。
1 资料与方法
1.1 一般资料:随机抽取2012年1月至2014年8月在我科经空芯针穿刺或手术活检确诊为乳腺癌资料完整的患者280例。均为初治女性,年龄25~87岁,中位年龄47岁,单侧乳癌。剔除院外已行乳癌手术的患者。临床分期:原位癌5例,Ⅰ期27例,Ⅱa期82例,Ⅱb期68例,Ⅲa期47例,Ⅲb期25例,Ⅲc期14例,Ⅳ期12例。病理类型:浸润性导管癌241例,浸润性微乳头状癌1例,浸润性小叶癌6例,黏液腺癌4例,黏液腺癌伴浸润性导管癌1例,髓样癌1例,髓样癌伴导管内癌1例,派杰氏病伴导管内癌1例,派杰氏病伴浸润性导管癌6例,导管内癌5例,导管内癌伴浸润12例(微浸润4例),化生性癌1例。其中,多灶性病变21例。
1.2 方法:超声检查仪为美国GE公司Vivid7 Pro、Philips IU 22等彩色超声诊断仪,探头中心频率7.5 MHz,检查时取仰卧位,对双乳各象限分别进行纵向、横向和放射状扫查,记录肿块的部位、数目、大小、形状、边界、内部回声、肿块内部及周边的血流分布,并测量其血流频谱。使用美国GE公司生产的Senographe DMR+钼铑双靶乳腺X线机,小焦点0.1 mm。摄影条件为22~49 kV,40~600 mAS。根据乳房的大小及致密度自动给予投照条件。所有病例常规拍摄双乳轴位和内外侧斜位片。观察病变位置、大小、形状、边缘、内部钙化、皮肤、乳头及周围组织、腋窝淋巴结情况。
1.3 评价:采用美国放射学会制定的乳腺影像报告和数据系统(BIRADS)2003年第4版的标准,诊断结果大致分为6类,0类:需要进一步影像检查,与前次影像资料比较才能得出结论。1类:未见异常。2类:发现良性病变。3类:可能是良性病变,建议短期随访。4类:可疑恶性,建议活检(4A:包括了一组需活检但恶性可能性较低的病变。4B:中度恶性可能。4C:更进一步怀疑为恶性,但还未达到5类那样典型的一组病变)。5类:高度怀疑恶性,临床应采取适当措施(几乎肯定的恶性)。6类已活检证实为恶性。本组数据根据影像提示把4B、4C类和5类纳入符合病检组。病检结果为临床确诊乳腺癌金标准。
1.4 统计学方法:所有数据均应用SPSS15.0统计软件分析,计数资料用χ2检验,P<0.05有统计学意义。
2 结 果
2.1 不同年龄钼靶类型与病理诊断符合情况的比较:由表1知,随着年龄的增加,患者乳腺密度逐渐降低,MAM对乳腺癌诊断的准确性在不断增加,这种差异具有统计学意义(P<0.05)。

表1 不同年龄钼靶类型与病理诊断的符合情况[n(×10-2)]
2.2 不同年龄高频彩超与病理诊断符合情况的比较:<45岁患者100例,彩超与病理诊断符合率为84%。≥45岁患者180例,彩超与病理诊断符合率为90%。两组检查准确率不具有统计学差异,χ2=2.169,P>0.05。也就是说,高频彩超的诊断准确率与患者年龄无关。
2.3 三种检查方法与病理诊断符合情况的比较:高频彩超与MAM联合检查准确率为 92.86%,高频彩超准确率(87.86%)显著低于联合检查(χ2=4.017,P=0.045),MAM准确率(78.93%)显著低于高频彩超(χ2=8.059,P=0.005)、联合检查(χ2=22.415,P=0.000)。
2.4 高频彩超与MAM在不同年龄乳癌初诊中的对比评估按年龄分层分析发现,在<45岁患者中高频彩超准确率明显优于MAM,二者之间差异具有统计学意义,P<0.01。在≥45岁患者中高频彩超准确率与MAM无明显统计学差异,P>0.05。见表2。
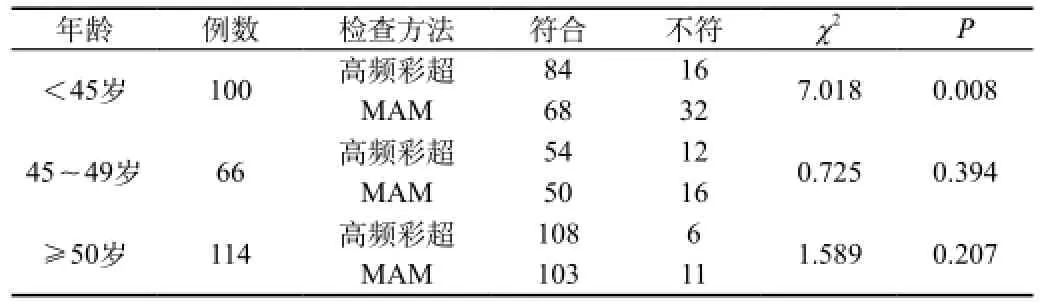
表2 不同年龄高频彩超、MAM与病理诊断的符合情况
2.5 高频彩超、钼靶X线误、漏诊情况。高频彩超:多发结节(含囊肿、纤维瘤或多发癌灶)且病灶直径<2 cm者11例误诊为“纤维腺瘤”。单发病灶误诊为“纤维腺瘤”或“腺病”等良性病变13例,其中10例直径<2 cm。4例误诊为“乳腺炎”。4例“乳腺囊实混合型包块,良性可能性大”。2例“双乳导管扩张,局部腺体增厚”,未检出明显肿块。钼靶X线:致密型漏诊10例,边缘光整结节影等误诊为“良性病变”9例。多量腺体型漏诊5例,局部可疑结节5例,局部结构稍紊乱9例,区域或弥漫性密度增高影6例,误诊为“良性病变”10例,不典型钙化3例。少量腺体型误诊为“良性病变”2例。
3 讨 论
乳腺癌在我国的发病率每年以3%的速度增加,已经成为中国女性最常见的恶性肿瘤[1]。乳腺癌疗效及预后与临床分期有关,目前乳腺癌一级(病因)预防尚无良策,二级预防(早发现、早诊断、早治疗)凸显举足轻重的作用。面对门诊上越来越多的主动要求行乳腺癌筛查的妇女,我们应该如何给予其经济、实用的指导?
欧美的经验告诉我们基于MAM的乳腺癌筛查模式是目前证实唯一有效降低乳腺癌病死率的筛查模式[2],但这种模式是否适合亚洲妇女,是否符合中国国情,近年来不断受到学者的质疑[3]。首先,西方女性乳腺体积较大、脂肪含量较多,乳腺癌以绝经后妇女为主,适合钼靶筛查。而我国女性的乳腺脂肪含量较少、体积较小、腺体较致密,乳腺癌绝经前后各占一半,且有年轻化趋势。其次,由于MAM 检查本身可对人体产生一定的放射性损伤,一生中不宜接受过多次MAM 检查,且年轻女性乳腺组织处于敏感期,因此应尽量避免和减少MAM 检查以降低其负面影响[4]。基于安全性方面的考虑,美国预防服务专家组在2009年对筛查指南进行了修改,整体上降低了MAM 筛查的频率[5]。此外,全数字MAM价格较彩超贵,尚未普及,这也是不争的事实。迄今,我国尚无完善的乳癌筛查指南,探讨符合我国国情,针对不同发病风险人群的乳腺癌筛查和早期诊断模式,是我们目前亟需解决的重要问题。
乳房超声和MAM是乳腺癌筛查的有效方法。MAM在诊断以微小钙化为主要表现形式的原位癌或早期乳腺癌时具有超声检查不可替代的优势[6]。彩超显示微小钙化的敏感性明显低于钼钯,不过对致密型乳腺、无钙化的早期乳腺癌以及微浸润评估方面,彩超优于MAM[7],对青年、妊娠及哺乳期不宜接受X射线照射者尤为适合。统计中发现,彩超和MAM对乳腺癌敏感性的差别主要是因为乳腺腺体的致密度、乳腺癌的钙化率、不典型征象的认识不足。总之,MAM和彩超各有优势,互相补充,可从不同方面反应病灶情况,二者结合起来诊断准确率明显提高[8],本研究也再次证实这一点。但在实际工作中,由于检查费用的限制,MAM和彩超往往只能二选一,普查医师也无法保证是乳腺专科医师,那么应该怎样来合理选择检查呢?
按年龄分层分析我们发现,在<45岁患者中高频彩超明显优于MAM,在≥45岁组二者无明显统计学差异。这与徐光炜等[9]报道对118273例35~70岁的妇女进行乳腺筛查,在≤44岁妇女中,彩超对早期癌的筛查效果好于MAM一致。本研究中<45岁组,致密型及多量腺体型占88%;≥45岁组,二者占58.33%。这种变化与卵巢功能衰退,激素水平下降,乳腺密度降低有关。由表1知,随着年龄的增加,乳腺密度逐渐降低,MAM诊断的准确性不断增加,这种差异具有统计学意义(P <0.05)。腺体丰富的乳腺钼靶 X 线片对比度较差,肿块不易显示,容易漏诊;而彩超不受腺体密度的干扰,诊断准确率与患者年龄无关。
4 结 论
本研究显示,临床触诊后,<45岁妇女优选彩超,≥45岁妇女优选钼靶作为初筛手段,对初筛阴性的高危患者再联合钼靶或彩超更经济实用,符合中国国情,值得临床推广应用。
参考文献
[1] 黄哲宙,陈万青,吴春晓,等.中国女性乳腺癌的发病和死亡现况-全国32个肿瘤登记点2003-2007年资料分析报告[J].肿瘤,2012,32(6):435-439.
[2] D'Orsi CJ,Newell MS.On the frontline of screening for breast cancer[J].Semin Oncol,2011,38(1):119-127.
[3] 余海云,李文萍,王颀,等.城市群体妇女2006-2011年乳腺癌筛查效果评估[J].中华肿瘤防治杂志,2013,20(12):894-897.
[4] Otto PM,Blecher CB.Controversies surrounding screening mammography[J].Mo Med,2014,111(5):439-443.
[5] Hale PJ,deValpine MG.Screening Mammography:Revisiting Assumptions About Early Detection [J].J Nurse Pract,2014,10(3): 183-188.
[6] Lee CH,Dershaw DD,Kopans D,et al.Breast cancer screening with imaging:recommendations from the Society of Breast Imaging and the ACR on the use of mammography,breast MRI,breast ultrasound,and other technologies for the detection of clinically occult breast cancer [J].J Am Coll Radiol,2010,7(1):18-27.
[7] Shen SJ,Sun Q,Xu YL,et al.Comparative analysis of early diagnostic tools for breast cancer[J].Chin J Oncol,2012,34(11):877-880.
[8] 毛明锋,杨顺实,谢元亮,等.彩超与钼靶对乳腺导管内癌诊断的对比研究[J].肿瘤防治研究,2014,41(4):370-373.
[9] 徐光炜,胡永昇,阚秀.中国10万妇女乳腺癌筛查初探[J].中国肿瘤,2010,19(9),565-568.
Comparative Study on High-frequency Color Doppler Ultrasonography and Mammography for the Primary Diagnosis of Breast Cancer in Different Ages
ZHAO Li-juan, XU Wei-yun, ZHANG Xiao-hong, ZHANG Zhen, TANG Zhuo-wei, ZHANG Jing
(Department of Breast Surgery, the Central Hospital of Mianyang, Mianyang 621000, China)
[Abstract]Objective To discuss the application value of high-frequency color Doppler ultrasonography and mammography for the primary diagnosis of breast cancer in different ages. Methods 280 cases of breast cancer patients with complete data who came to our department from January 2012 to August 2014 were selected randomly. The primary diagnosis results are formally classified by combining the data of ultrasonography and mammography with clinical pathological examination. The ultrasonography and mammography data follow the 4th Edition of BI-RADS (breast imaging reporting and data system) proposed by ACR (american college of radiology). Results The accuracy of combination examination was 92.86%. The accuracy of ultrasonograph y(87.86%)was signifcantly lower than combination examination (χ2=4.017, P=0.045), and the accuracy of mammography (78.93%) was signifcantly lower than that of ultrasonography (χ2=8.059, P=0.005) and combination examination (χ2=22.415, P=0.000). According to the age stratifed analysis, the accuracy of patients younger than 45 years diagnosed with ultrasonography is obviously superior to that of mammography, with statistically signifcant difference,P<0.01. In contrast, for patients older than 45 years, the accuracy of ultrasonography does not have obvious statistical difference with mammography,P>0.05. Conclusion After clinical palpation, it is better to select ultrasonography for patients younger than 45 years. Patients older than 45 years prefer mammography as a preliminary screening. The high-risk patients with negative mammography or ultrasonography screening results are recommended to accept combination examination. This is more economical and practical, meeting with China's national conditions, worthy of clinical application.
[Key words]Breast cancer; Color Doppler ultrasonography; Mammography
中图分类号:R737.9
文献标识码:B
文章编号:1671-8194(2016)03-0014-02
