骨肌系统肉芽肿性炎19例的MRI表现
2016-07-04陶越强丁小南袁建华何晓东陈方宏李玉梅
陶越强,丁小南,袁建华,何晓东,陈方宏,李玉梅
骨肌系统肉芽肿性炎19例的MRI表现
陶越强,丁小南,袁建华,何晓东,陈方宏,李玉梅
[摘要]目的探讨骨肌系统肉芽肿性炎的MRI表现。方法回顾性分析19例经病理证实的骨肌系统肉芽肿性炎的MRI表现。结果(1)病灶发生在不同部位,其中颈部1例,胸腰椎4例,手腕3例,骶髂关节1例,髋关节1例,大腿1例,膝关节2例,小腿3例,足踝3例。19例患者中,病变累及骨骼10例,肌肉14例,同时累及骨骼和肌肉5例。(2)病灶单发14例,形态不规则13例,边界不清13例。(3)病灶在T1WI呈不均匀等、低信号16例,稍高信号3例;在T2WI呈不均匀高信号17例,不均匀等、低信号2例;增强后病灶不均匀强化10例。(4)不规则骨质破坏10例,关节面破坏5例,椎间盘破坏4例,椎体压缩性骨折2例。(5)病灶周围软组织肿胀13例,脓肿形成3例,病灶内见坏死区2例,病灶突入椎管压迫硬膜囊和脊髓3例。(6)4例发生在肌肉内的病灶呈条带状沿肌纤维方向分布,其中1例信号均匀,3例呈中间低信号,外周高信号。结论骨肌系统肉芽肿性炎的MRI表现有一定的特征性。MRI对肉芽肿性炎诊断具有一定的价值。
[关键词]骨肌系统;肉芽肿性炎;磁共振成像
致炎因子长期持续性刺激或其所致骨肌系统迟发型变态反应,引起巨噬细胞增生、集聚形成结节状病灶称为肉芽肿性炎,其影像学表现文献报道较少。笔者收集了19例经手术病理证实的肉芽肿性炎患者资料,对其MRI表现进行回顾性分析,旨在探讨其影像学表现、提高诊断准确率。
1资料与方法
1.1一般资料19例患者均为男性海军人员,年龄19~28岁,平均24.5岁。其中确诊为结核11例,结节病1例,特发性肉芽肿7例。临床表现:畏寒1例,发热2例,消瘦2例,乏力1例,盗汗1例,腰腿酸痛2例,病变区红肿4例,肿痛9例,肌痉挛1例,发现体部肿块6例,其中肿块逐渐增大2例。病程15 d~4年,平均10.5个月。查体:病变区皮温升高4例,压痛12例,皮肤破溃2例,见脓性分泌物2例,肿块质中4例,质硬2例,边界清楚2例,边界不清4例,患者活动度受限7例。实验室检查:白细胞计数升高2例,血金黄色葡萄球菌培养阳性1例,结核菌素试验(PPD)强阳性2例。X线检查:诊断足骨髓炎1例,腰椎结核2例,腰椎压缩性骨折1例。CT检查:诊断肺结核3例,胸腔积液3例,脊柱结核2例,足踝结核1例,髋化脓性关节炎1例,缝匠肌肿胀1例。B超检查:发现混合回声团块2例。19例手术所见:病变区骨质破坏4例,关节面破坏2例,椎间盘破坏2例,关节囊肿胀1例,关节滑膜水肿增生3例,关节间隙狭窄1例,见肿块6例,脓腔形成3例,窦道形成1例,见脓液5例,干酪样组织2例,肉芽组织1例,坏死组织1例,死骨2例,病灶包绕肌腱2例。
1.2检查方法MRI检查采用西门子公司Trio 3.0T超导型MRI扫描机,做冠状、矢状及轴面扫描。采用FSE序列,T1WI(TR 500 ms/TE 16 ms),T2WI(TR 3 000 ms/TE 90 ms),PDWI(TR 4 500 ms/16 ms),STIR(TR 600 ms/TE16 ms),FOV 20 cm×20 cm~40 cm×40 cm,层厚3.0 mm~6.0 mm,间距0.5 mm。造影剂采用马根维显(Gd-DTPA),剂量0.1 mmol/kg,静脉注射后行T1WI冠状、矢状及轴位扫描。
2结果
2.1病灶分布19例骨肌系统肉芽肿性炎病灶中,病灶分布在颈部1例,胸腰椎4例,骶髂关节1例,手腕3例,髋关节1例,大腿1例,膝关节周围 2例,小腿3例,足踝3例。19例患者中,病变累及骨骼10例,肌肉14例,同时累及骨骼和肌肉5例。
2.2病灶的大小、形态病灶最大者3.9 cm×5.8 cm×9.4 cm,最小者2.0 cm×3.0 cm×4.0 cm。形态规则6例,不规则13例,边界清楚的6例,边界不清的13例,单发14例,多发5例。
2.3病灶的MRI表现病灶在T1WI呈不均匀等、低信号(与肌肉比较)16例,稍高信号3例;在T2WI呈不均匀高信号(与肌肉比较)17例(图1),病灶内见散在不规则低信号7例(7/17)(图2),病灶呈不均匀中低信号2例;在STIR呈不均匀高信号4例,均匀信号1例,在PDWI压脂像呈不均匀高信号1例。增强后病灶不均匀强化10例。见不规则骨质破坏10例,关节面破坏5例,椎间盘破坏4例,骨皮质增生1例,关节间隙变窄4例,椎间隙变窄3例,关节腔积液1例,关节囊滑膜增厚1例,关节半脱位1例,骨髓水肿2例,椎体压缩性骨折2例,病灶周围软组织肿胀13例,脓肿形成3例,病灶内见坏死区2例,病灶突入椎管压迫硬膜囊和脊髓3例,椎管狭窄3例,脊柱后突成角2例。4例发生在肌肉内的病灶呈条带状沿肌纤维方向分布,其中1例信号均匀,3例呈中间低信号,外周高信号(图3、4)。

注:患者女性,35岁。A为T1WI矢状位,见病灶不规则,边界不清,呈不均匀等、低信号;B为T2WI矢状位,见病灶呈不均匀高信号,内可见高信号坏死区,关节腔少量积液;C为T1WI增强矢状位扫描,病灶呈不均匀强化,内见坏死区不强化(箭头指处),右股骨下段后缘骨皮质增厚图1 右股骨下段后方软组织内肉芽肿性炎MRI影像图
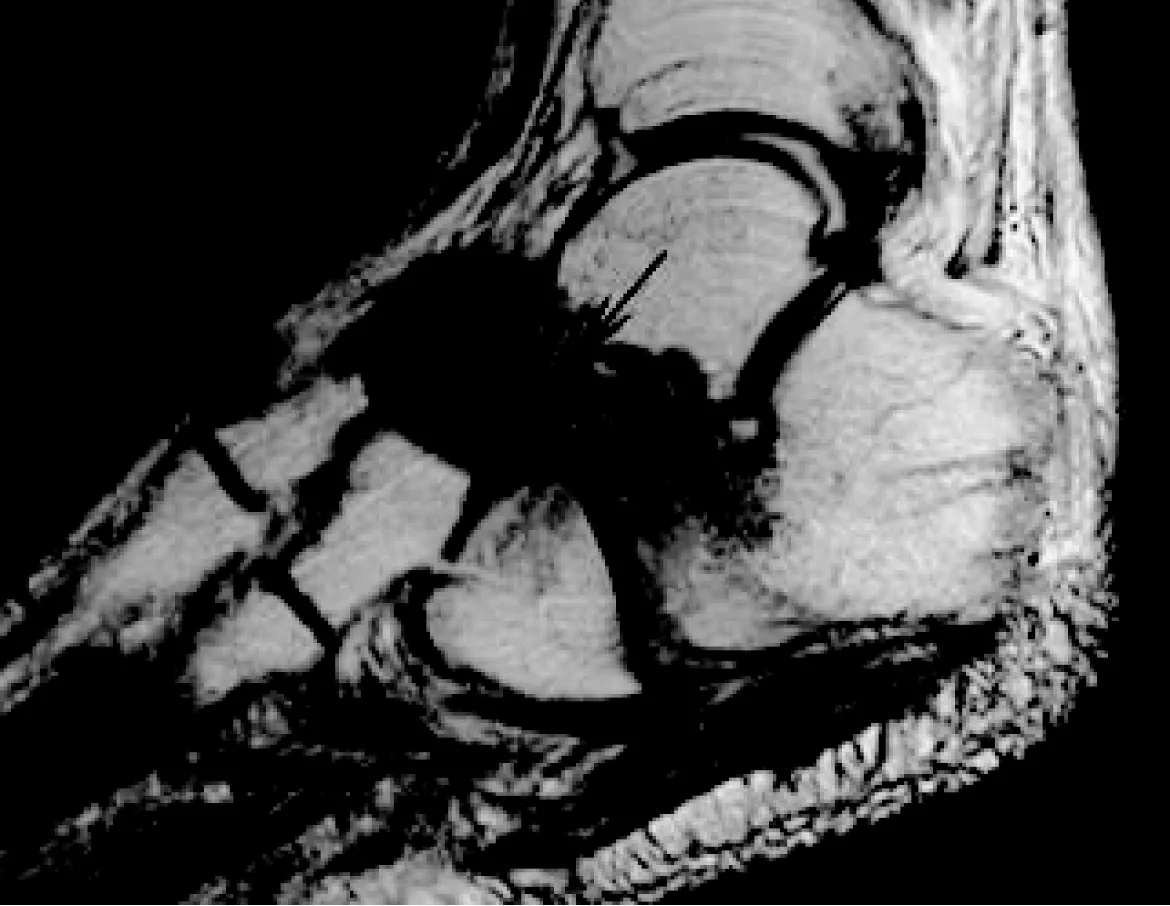
注:患者男性,62岁。T2WI矢状位,见右足舟状骨和距骨不规则骨质破坏,关节面破坏,信号不均(箭头指处),病灶内见散在不规则低信号,边界欠清,足背软组织肿胀图2 右足肉芽肿性炎MRI影像图
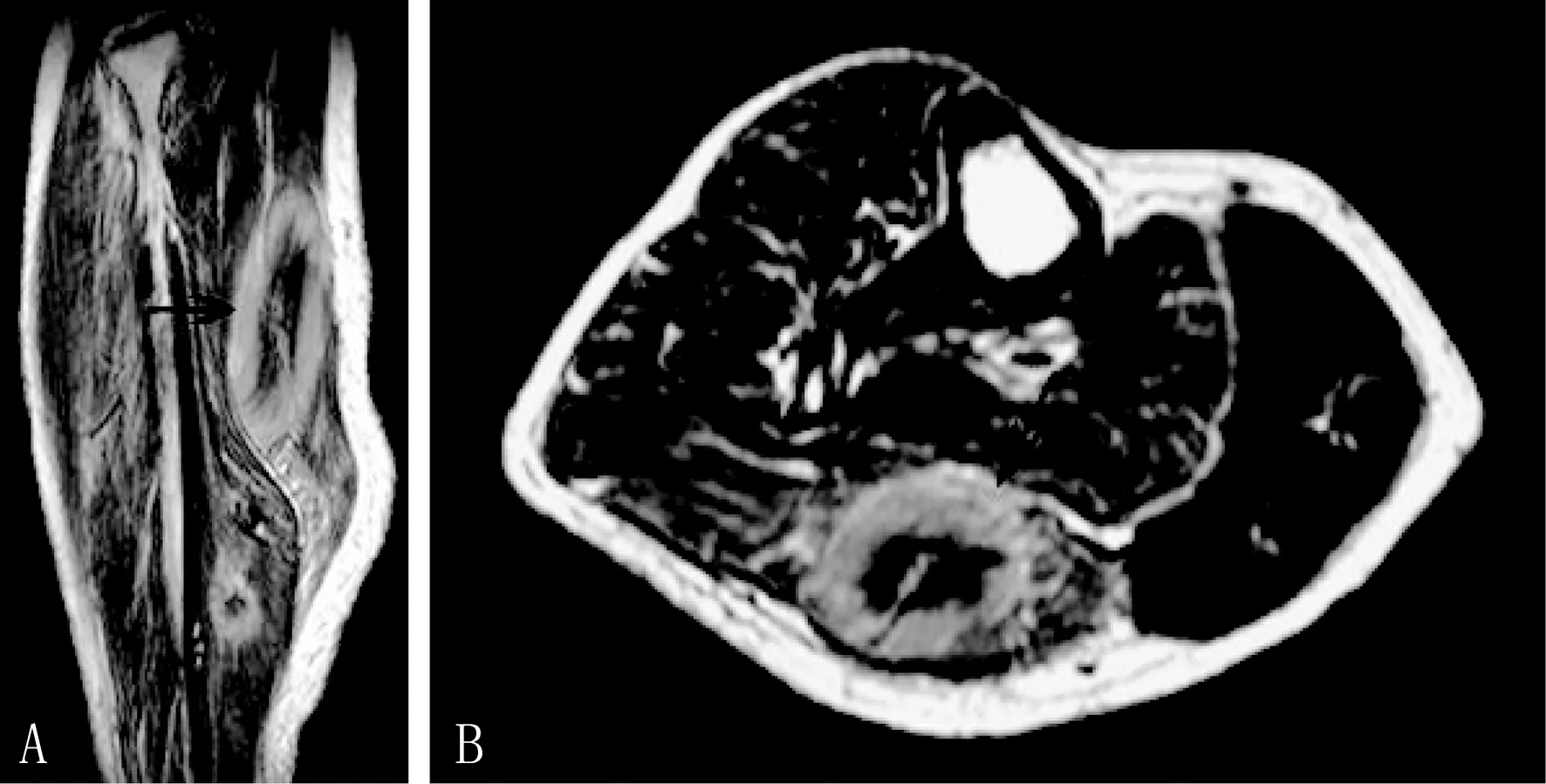
注:患者女性,49岁。A为T2WI矢状位,B为T2WI轴位;病灶呈条带状沿肌纤维方向浸润,中间低信号,外周高信号(箭头指处),周围肌肉水肿,呈稍高信号图3 右小腿比目鱼肌和腓肠肌内肉芽肿性炎MRI影像图

注:患者女性,55岁。T2WI轴位见两侧小腿肌肉内有多发病灶,病灶中间呈低信号,外周为高信号,周围肌肉有水肿,呈稍高信号(箭头指处)图4 双侧小腿多发性肉芽肿性炎MRI影像图
3讨论
3.1骨肌系统肉芽肿性炎的性质这些结核性肉芽肿是在细胞介导下引起的变态反应性炎症,如结核杆菌可使T细胞致敏,当致敏T细胞再次与相应抗原接触后,则释放巨噬细胞激活因子,使巨噬细胞集聚、吞噬能力增强,也可转变为类上皮细胞及郎罕巨细胞。周围有淋巴细胞浸润和成纤维细胞不同程度增生。若变态反应强烈,肉芽肿中央有干酪样坏死,即构成了典型的结核性肉芽肿。本组11例结核性肉芽肿均具有典型的干酪样坏死,对结核性肉芽肿具有诊断意义[1]。
肉芽肿内巨噬细胞来源的主要途径是:花生四烯酸代谢产物、淋巴因子、C5a、阳离子蛋白等炎症介质对血液中单核细胞有明显趋化作用;巨噬细胞通过细胞分裂方式,使细胞数增多;被激活的T细胞分泌巨噬细胞移动抑制因子,限制巨噬细胞移动,使其相对集中;此外,巨噬细胞的寿命较长,也是肉芽肿中巨噬细胞数目增多原因之一[2]。免疫组化染色可见淋巴细胞中T细胞占多数,因此认为与局部免疫异常有关[3-4]。骨肌系统肉芽肿性炎症常见类型有两种:(1)异物性肉芽肿;(2)感染性肉芽肿。感染性肉芽肿通常是由于感染了特殊的病原微生物形成具有诊断意义的特征性肉芽肿[5],常见者为结核性肉芽肿。在一定条件下,肉芽肿性炎能围歼、清除病原微生物、异物或吞噬、消化可溶性微粒,故有重要的防御作用。此外,肉芽肿性炎在免疫和对抗肿瘤方面也有一定的作用。如肉芽肿性炎未能及时控制而反复发作,迁延不愈,可导致组织、器官的严重损伤、坏死或广泛纤维化而影响它们的功能[6]。
3.2肉芽肿性炎的MRI表现(1)病灶可单发或多发,多数形态不规则,边界不清;(2)T1WI显示病灶多呈不均匀中低信号,T2WI多呈不均匀高信号,部分病灶内见散在不规则低信号,在PDWI抑脂像和STIR序列呈不均匀高信号,注射Gd-DTPA后病灶呈不均匀强化;(3)可见不规则骨质破坏、关节面破坏、椎间盘破坏、骨皮质增生、关节间隙变窄、椎间隙变窄、关节腔积液、关节囊滑膜增厚、骨髓水肿和椎体压缩性骨折等;(4)病灶周围软组织肿胀,病灶内脓肿和坏死区形成,病灶突入椎管压迫硬膜囊和脊髓,椎管狭窄和脊柱后突成角;(5)发生在肌肉内的病灶可呈条带状沿肌纤维方向浸润,多呈中间低信号,外周高信号。
3.3鉴别诊断(1)转移瘤:可有椎体和附件骨质破坏,可有病理性压缩性骨折,但椎间盘不受累,椎间隙无改变。转移瘤可有软组织肿块,但范围局限,不会形成脓肿[7]。(2)色素沉着绒毛结节性滑膜炎:本病好发于膝关节和踝关节,有弥漫型和局限型之分,患处软组织明显肿胀,穿刺可见血性或咖啡色液体,可见关节边缘有侵蚀性骨质破坏,病灶在T1WI和T2WI均呈低信号[8]。(3)血管瘤:病灶可单发或多发,呈结节状、肿块状或弥漫性生长,形态不规则,多无包膜。T1WI多呈不均匀中等信号,T2WI多呈不均匀高信号。常伴有脂肪信号。在T2WI上多数病灶内可见迂曲的、粗细不均的细条状高信号和低信号间隔。部分病灶内可见管状和蚯蚓状流空现象。部分病灶内可见斑块状低信号血栓。Gd-DTPA增强后病灶早期增强不明显,延迟期呈不均匀强化,内见迂曲的、粗细不均的细条状强化,低信号间隔和斑块状血栓不强化。(4)神经鞘瘤:表现为沿神经干走向的椭圆形肿块,边界清楚,在T1WI上显示为中心区域呈中等信号,周缘呈低信号。(5)滑膜肉瘤:好发于四肢大关节周围,以关节外为主,形态不规则,部分边界不清,T1WI呈中低信号,T2WI呈中高信号,信号不均匀,不均匀强化,瘤内有间隔,瘤周有浸润和水肿[10]。
3.4MRI对肉芽肿性炎的诊断价值MRI有优良的软组织分辨力,多参数、多方位成像等优点,大大提高了骨肌系统肉芽肿性炎的诊断准确性。MRI检查可观察病灶的大小、形态、部位、数目和侵犯范围,并有一定的特征性表现,能在一定程度上反映肉芽肿性炎病理组织学的改变,所以能提高该病的术前诊断的正确率,本组19例中有14例在术前做出了正确诊断。因此,MRI对诊断肉芽肿性炎有重要价值,特别是对于深部组织的病变意义更大。
[参考文献]
[1]韩治宇,梁萍,王湛博,等. 浅表淋巴结肉芽肿性炎声像图及其鉴别诊断[J]. 临床超声医学杂志, 2007, 9(7): 402-404.
[2]徐英含,龚西騟. 病理学[M]. 北京: 人民卫生出版社, 1999:55.
[3]Imoto S, Kitaya T, Kodama T, et al. Idiopathic granulomatous mastitis: case report and reveiew of the literature [J]. Jpn J Clin Oncol, 1997, 27(4): 274-277.
[4]陈新妹,林辉,周冠同. 乳腺小叶性非特异性肉芽肿性炎临床病理分析[J]. 中国现代药物应用杂志, 2008, 2(15): 86-87.
[5]Sogawa M, Matsumoto T, Yamagami H, et al. A murine model of granulomatous colitis with mesenteric lymphadenitis induced by mycobacterial cord factor [J]. Virchows Arch, 2003, 442(2): 151-158.
[6]姚峰,陈倩,赫杰,等. 结肠非特异性炎性肉芽肿临床分析[J]. 中华胃肠外科杂志, 2004, 7(6): 504-505.
[7]孔锡鲲,徐英含.病理学[M]. 合肥:安徽医科大学, 1986: 280-285.
[8]彭娟,罗天友,吕发金,等. MRI鉴别诊断椎管内结核瘤、转移性肿瘤及神经纤维瘤病[J]. 中国医学影像技术, 2011, 27(4): 702-705.
[9]夏好成,王海,田昭俭. 四肢软组织神经鞘瘤的MRI诊断[J]. 实用放射学杂志, 2012, 28(7): 1092-1094.
(本文编辑:彭润松)
MRI manifestation of granulomatous inflammation of the musculoskeletal system
Tao Yueqiang, Ding Xiaonan, Yuan Jianhua, He Xiaodong, Chen Fanghong, Li Yumei
(DepartmentofRadiology,NavyHangzhouSanitorium,NanjingMilitaryCommand,Hangzhou310002,China)
[Abstract]ObjectiveTo explore MRI manifestation of granulomatous inflammation of the musculoskeletal system.Methods A retrospective analysis was made on the MRI manifestation of the 19 patients with granulomatous inflammation confirmed by histopathology.Results(1)Lesions were found in different sites, with 1 case in the neck, 4 cases in the thoracolumbar region, 3 cases in the wrist, 1 case in sacro-iliac joint, 1 case in the hip joint, 1 case in the thigh, 2 cases in the knee joint, 3 cases in the lower leg and still another 3 cases in the ankle. Of the 19 patients, 10 were affected in the skeletal system, 14 were affected in the muscular system, and 5 were simultaneously affected in the musculoskeletal system. (2)There was single lesion in 14 patients, of which 13 displayed irregular morphology and another 13 displayed unclear boundary. (3)The lesion in T1WI displayed heterogeneity, with low signal in 15 cases and relatively high signal in 3 cases. The lesion in T2WI displayed heterogeneity in 17 cases, with heterogeneity and low signal in 2 cases. And there were 10 cases that displayed heterogeneity after enhancement. (4)Irregular bone destruction was found in 10 cases, with 5 cases at the articular surface, 4 cases at intervertebral disc and 2 cases with vertebral compression fracture. (5)There were 13 cases of adjacent soft tissue swelling, with 3 cases of abscess, 2 cases of necrosis in the lesion and 3 cases of epidural and spinal canal compression due to lesion intrusion into the spinal canal. (6)There were 4 cases of lesion with strip distribution along the muscle, with uniform signal in 1 case, moderate and peripheral high signals in 3 cases.ConclusionMRI manifestations of granulomatous inflammation of the musculoskeletal system had certain features, which were valuable for the diagnosis of granulomatous inflammation.
[Key words]Musculoskeletal system; Granulomatous inflammation; Magnetic resonance imaging
[作者单位]310002杭州,南京军区杭州疗养院海勤疗养区放射科(陶越强); 浙江省人民医院放射科(丁小南、袁建华、何晓东、陈方宏、李玉梅)
[中图分类号]R455.2
[文献标识码]A[DOI]10.3969/j.issn.1009-0754.2016.03.015
(收稿日期:2015-09-23)
·临床医学··论著·
