食管胃结合部腺癌患者经胸与经腹食管裂孔手术的疗效比较
2016-06-18王锐
王 锐
719000 陕西省榆林市第二医院
食管胃结合部腺癌患者经胸与经腹食管裂孔手术的疗效比较
王锐
719000 陕西省榆林市第二医院
【摘要】目的探讨对食管胃结合部腺癌患者采用不同的手术方式的治疗效果。方法选取326例食管胃结合部腺癌患者,采用不同的手术入路,分为经胸、经腹、经胸腹联合组,观察比较三组患者术中出血量、手术时间、食管切除长度、淋巴结清扫数目、成功率等;术后记录患者住院天数、住院费用、抗生素应用时间、术后疼痛评分等;术后并发症发生情况。结果与经胸、经腹入路组比较,经胸腹联合组术中出血量多;手术时间延长;食管切除长度缩短;淋巴结清扫数目增多;手术成功率高,组间比较差异均有统计学意义(P<0.05);住院天数缩短;住院费用少;抗生素使用时间缩短;术后疼痛评分降低,差异均有统计学意义(P<0.05);术后肺部感染9.09%,腹腔感染4.55%,无术后出血、吻合口狭窄、吻合口瘘者,均明显低于经胸、经腹组,差异均有统计学意义(P<0.05)。结论对食管胃结合部腺癌患者采取经胸腹联合入路,手术时间短,术中出血量少,食管切除少,淋巴结清扫彻底,手术成功率高,并且可减轻术后疼痛,降低感染发生,缩短住院时间,减少住院费用,降低术后并发症的发生,优化治疗效果,值得广泛推广。
【关键词】食管胃结合部腺癌;经胸入路;经腹入路;经胸腹联合入路
(ThePracticalJournalofCancer,2016,31:784~786)
食管胃结合部腺癌主要指位于远端及近端直径低于5 cm,且肿瘤中心位于食管胃结合部的腺癌,Ⅰ型为食管胃结合部远处的食管腺癌,Ⅱ型结合部的腺癌,Ⅲ型为近端的胃腺癌。对食管远端腺癌一般经胸入路手术[1]。对Ⅱ、Ⅲ型患者手术入路的选择存在争议。本研究通过对食管胃结合部腺癌患者分别采用经胸与经腹两种手术方式,比较并分析其治疗效果。
1资料与方法
1.1一般资料
选择于2012年1月至2015年1月在我院外科住院需手术治疗的食管胃结合部腺癌患者326例,所有患者均经胃镜及病理学活检确诊为食管胃结合部腺癌,且未出现转移,纳入前均未采用其他辅助疗法。排除病理资料不全、接受姑息性手术治疗患者。按照手术入路差异将其分为A组(经胸入路组,n=117)、B 组(经腹入路组,n=187) 、C组(经胸腹联合入路组,n=22)。A组中男性58例,女性59例;年龄40~79岁,平均年龄(57.2±2.7) 岁;B组男性93例,女性94例,年龄41~80岁,平均年龄(61.2±2.3)岁;C组男性11例,女性11例,年龄41~83岁,平均年龄(63.2±1.8)岁。三组患者在性别、年龄等方面无显著性差异(P>0.05),具有可比性。
1.2实验方法
入组患者术前均行血常规、生化、肿瘤标志物等检测,并行胃镜、心电图等检查,对患者进行全面评估。
A组:经胸入路组选取左侧第7肋间后外侧切口入路经左胸手术,全胃及近端胃切除,行食管残胃吻合或食管空肠胆总管空肠吻合术(Roux-en-Y)+胸部食管旁淋巴结、膈上下淋巴结以及胃周淋巴结清扫术。
B组:经腹入路组选取上腹正中切口入路,经腹全胃及近端胃切除术+膈下淋巴结、膈肌脚旁淋巴结清扫术。
C组:经胸腹联合组先行开腹,明确病变部位后切口上延至胸部。
1.3观察指标
对三组患者住院期间术中出血量、手术时间、食管切除长度、淋巴结清扫数目等进行观察分析;术后记录患者住院天数、住院费用、抗生素应用时间、术后疼痛评分等;观察术后三组患者的并发症发生情况。
1.4统计学处理
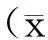
2结果
2.1三组患者住院期间术中相关指标的比较
对三组患者住院期间术中的相关指标进行比较,包括术中出血量、手术时间、食管切除长度、手术成功率,结果发现,经胸腹联合组术中出血量达(467.02±41.57)ml,明显多于经胸、经腹入路组;手术时间(223.64±4.56)min,较经胸、经腹组明显延长;食管切除长度为(3.67±2.14)cm,较A、B两组缩短;淋巴结清扫(12.47±0.34)个,明显增多;手术成功率高达95.45%,明显高于其他两组,差异均有统计学意义(P<0.05),具体结果见表1。
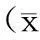
表1 三组患者住院期间术中相关指标比较±s)
注:*为与A组比较,P<0.05;#为与B组比较,P<0.05。
2.2三组患者术后相关指标的比较
对三组患者术后相关指标进行比较,包括住院天数、住院费用、抗生素使用时间、术后疼痛评分,发现经胸腹联合组住院天数为(11.2±4.2)天,较经胸、经腹组缩短;住院费用为(4.1±1.2)万元,少于胸、经腹组;抗生素使用时间为(4.7±2.7)天,较其他两组缩短;术后疼痛评分为(3.7±1.1)分,较其他两组低,差异均有统计学意义(P<0.05),具体结果见表2。
2.3三组患者术后并发症情况比较
三组患者术后出现主要并发症包括肺部感染、腹腔感染、术后出血、吻合口狭窄、吻合口瘘。胸腹联合组肺部感染2例,占9.09%,腹腔感染4.55%,无术后出血、吻合口狭窄、吻合口瘘者,与经胸、经腹组比较,差异均有统计学意义(P<0.05),见表3。
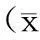
表2 三组患者术后相关指标的比较±s)
注:*为与A组比较,P<0.05;#为与B组比较,P<0.05。
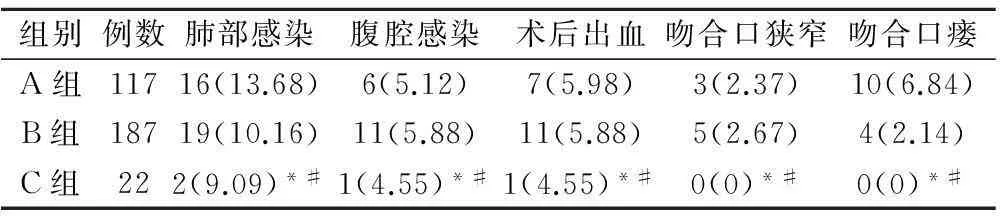
表3 三组患者术后并发症的情况比较(例,%)
注:*为与A组比较,P<0.05;#为与B组比较,P<0.05。
3讨论
近几年来,食管胃结合部腺癌的发病率有明显逐年上升的趋势[2]。将食管胃结合部腺癌分为3 种类型,Ⅰ型患者肿瘤中心部位位于食管胃结合部上端5 cm内,Ⅱ型位于食管胃结合部下端2 cm内,Ⅲ型则位于结合部下端2~5 cm处[3]。对Ⅰ型患者一般进行经左右胸腔切除病变组织,Ⅱ型和Ⅲ型与淋巴结转移关系密切、位置偏下,采用何种手术径路存在争议[4]。
对胸腹联合入路进行临床研究证实,联合入路能够更好地暴露手术视野,手术成功率明显提高,患者术后生活质量显著提高[5]。在本研究中,对入组的食管胃结合部腺癌患者采取经胸入路手术、经腹食管裂孔入路手术、经胸腹联合手术,对三组患者在术中的相关指标进行比较,结果发现,经胸腹联合组术中出血量达(467.02±41.57)ml,明显多于经胸、经腹入路组;手术时间(223.64±4.56)min,较经胸、经腹组明显延长;食管切除长度(3.67±2.14)cm,较其他两组缩短;手术成功率高达95.45%,明显高于其他两组。对食管胃结合部腺癌患者采取经胸腹联合手术,术后出血量减少,手术时间缩短,食管切除少,手术成功率高。
淋巴结转移同样是影响食管胃结合部腺瘤患者生存质量与手术效果的相关因素[6]。本实验发现联合组淋巴结清扫数目(12.47±0.34)个,较经胸、经腹组明显增多,提示经胸腹联合手术淋巴结清扫更彻底。研究表明,腹部入路易造成纵隔内胸下段食管及食管附近的淋巴结清扫操作更加复杂,具有一定局限性[7]。不同切口对食管胃结合部腺癌全胃及脏器联合切除的难易程度进行研究发现,联合切口淋巴结清除效果明显[8],预后较好。这与本研究结果相近。
对本研究的3组患者术后相关指标,包括住院天数、住院费用、抗生素使用时间、术后疼痛评分进行比较,结果发现,经胸腹联合组住院天数(11.2±4.2)天,较经胸、经腹组缩短;住院费用(4.1±1.2)万元,少于胸、经腹组;抗生素使用时间(4.7±2.7)天,较其他两组缩短;术后疼痛评分(3.7±1.1)分,较其他两组减轻,这提示提示经胸腹联合手术组患者术后恢复情况优于经胸、经腹手术组,其术后疼痛轻,感染率发生低,住院时间短,住院费用低。
患者术后并发症对病情的转归具有重要影响,对3组患者术后并发症进行比较,出现的主要并发症包括肺部感染、腹腔感染、术后出血、吻合口狭窄、吻合口瘘。胸腹联合组出现肺部感染2例,占9.09%,腹腔感染4.55%,无术后出血、吻合口狭窄、吻合口瘘者,均明显低于经胸、经腹组,这提示采取经胸腹联合手术术后并发症较少,有利于患者预后。并且有研究发现,对食管胃结合部腺癌患者术后进行改良空肠间置术重建消化道,不仅并发症少,术后生活质量显著提高[9]。
综上所述,在食管胃结合部腺癌患者采取经胸腹联合入路,手术时间短,术中出血量少,食管切除少,淋巴结清扫彻底,手术成功率高,促进患者预后,值得广泛推广。
参考文献
[1]孟涛,王飞,张茜,等.POSSUM评分系统预测高龄食管胃结合部腺癌术后并发症风险的临床应用研究〔J〕.中国全科医学,2012,15(23):2626-2628
[2]张晓雨,杨金云,平洪,等.SiewertⅡ型和Ⅲ型食管胃结合部腺癌手术入路的选择〔J〕.中华胃肠外科杂志,2014,13(9):924-926.
[3]徐宇,朱蕙燕,龙子雯,等.食管胃结合部腺癌的预后分析〔J〕.中国癌症杂志,2010,20(6):446-451.
[4]雷力强,董剑宏.不同手术入路对Ⅱ、Ⅲ型食管胃结合部腺癌患者术后生活质量及生存的影响〔J〕.肿瘤研究与临床,2014,26(10):695-702.
[5]Cordin J,Lehmann K,Schneider PM.Clinical staging of adenocarcinoma of the esophagogastric junction〔J〕.Recent Results Cancer Res,2010,182(1):73-83.
[6]赵群,姚继方,李勇,等.Siewert Ⅱ、Ⅲ型食管胃结合部腺癌两种外科手术入路治疗效果的研究〔J〕.腹部外科,2013,26(4):238-240.
[7]向仲素.Ⅱ、Ⅲ型食管胃结合部腺癌手术治疗中切口选择的临床研究〔J〕.现代预防医学,2011,38(18):3864-3866
[8]Jeurnink SM,Steyerberg EW,Hof GV,et al.Gastrojejunostomy versusstent placement in patients with malignant gastric outlet obstruction:acomparisonin95 patients〔J〕.J Surg Oncol,2007,96(5):389-396.
[9]朱汉达.改良空肠间置术对食管胃交界部腺癌的临床应用价值〔J〕.实用癌症杂志,2011,26(5):212.
(编辑:吴小红)
Comparison of Efficacy of Thoracic and Abdominal Esophageal Hiatus Surgery for Adenocarcinoma of Esophageal-gastric Junction
WANGRui.
YulinSecondHospital,Yulin,719000
【Abstract】ObjectiveTo study the efficacy of different ways of operation for adenocarcinoma of esophageal-gastric junction.Methods326 cases of adenocarcinoma of esophageal-gastric junction were divided into thoracic,abdominal,and thoracoabdominal group,intraoperative blood loss,operative time,esophageal resection length,number of lymph node cleaning,and success rate,of the 3 groups were compared.Postoperative hospitalization days,hospitalization expenses,antibiotics application time,postoperative pain score,postoperative complications were recorded.ResultsCompared with the thoracic and abdominal approach group,the bleeding amount of thoracoabdominal group;Operation time prolonged;Esophageal resection length shortened;Lymph node dissection number increased;Surgical success rate was high,the differences were statistically significant(P<0.05);Hospitalization days shortened;hospitalization expenses decreased;Antibiotic use time shortened;Postoperative pain score decreased,the difference had statistical significance(P<0.05);Postoperative pulmonary infection was 9.09%,abdominal cavity infection was 4.55%,no postoperative bleeding,anastomotic stenosis,anastomotic fistula,were significantly lower than the thoracic and abdominal group,differences were statistically significant(P<0.05).ConclusionThoracoabdominal esophageal hiatus surgery for adenocarcinoma of esophageal-gastric junction have short operation time,less intraoperative blood loss,less esophageal resection,thorough lymph node cleaning,high surgical success rate,and it can reduce postoperative pain and infection,shorten the length of hospital stay,reduce hospitalization expenses and the occurrence of postoperative complications,optimizing the treatment effects,it is worthy of application.
【Key words】Adenocarcinoma of esophageal-gastric junction;Thoracic approach;Abdominal approach;Thoracoabdominal
DOI:10.3969/j.issn.1001-5930.2016.05.027
中图分类号:R735.1;R735.2
文献标识码:A
文章编号:1001-5930(2016)05-0784-03
(收稿日期2015-07-21修回日期 2015-12-27)
