19例胰腺原发少见肿瘤的临床特征及诊治分析
2016-06-01王道蓉童旭东占义军
王道蓉,王 玮,童旭东,占义军
湖北省襄阳市中心医院 湖北文理学院附属医院消化内科,湖北 襄阳 441021
19例胰腺原发少见肿瘤的临床特征及诊治分析
王道蓉,王 玮,童旭东,占义军
湖北省襄阳市中心医院 湖北文理学院附属医院消化内科,湖北 襄阳 441021
目的 总结分析胰腺原发少见肿瘤的临床特征和诊治方法,以提高对胰腺原发少见肿瘤的认识。方法 回顾性分析湖北省襄阳市中心医院2012年1月-2015年3月经手术或超声内镜(endoscopic ultrasonography,EUS)下穿刺病理证实的19例胰腺原发少见肿瘤患者的临床资料。结果 肿瘤位于胰头部9例,胰体4例,胰尾部5例,胰体尾部2例(其中1例患者胰头和胰体各有1个肿块)直径2.5~25.0 cm,平均(8.0±5.2)cm;临床表现为腹痛12例,反复发作低血糖1例,体表触及包块1例,无明显症状影像学发现占位3例,纳差1例,腹痛脂肪泻伴血糖升高1例;14例行手术完整切除,1例行姑息性手术,1例仅行剖腹探查肿块活检,2例放弃治疗,1例转院;17例患者完成随访,其中1例死亡,2例失访。结论 胰腺原发少见肿瘤的早期临床症状不典型,影像学检查对其诊断有辅助意义,治疗以手术为主,部分需辅以放化疗。
胰腺少见肿瘤;实性假乳头状瘤;黏液性囊腺瘤;浆液性囊腺瘤;间质瘤;神经内分泌肿瘤;孤立性纤维性肿瘤
近年来随着病理组织学的发展,对胰腺肿瘤认识的深入,既往比较少见的胰腺肿瘤,如黏液性囊腺瘤(mucinous systadenomal,MCA)、浆液性囊腺瘤(serous cystadenoma,SCA)、神经内分泌肿瘤(pancreatic neuroedocrine tumor,PNET)、导管内乳头状黏液性肿瘤(intraductal papillary mucinous tumor,IPMT)、间质瘤等检出率逐渐增加,因为该类疾病少见,容易误诊。总结湖北省襄阳市中心医院 3年来经病理学证实的 19例胰腺原发少见肿瘤的临床表现、CT或超声内镜(endoscopic ultrasonography,EUS)及手术等临床资料进行回顾性分析,探讨其临床表现、诊治、预后等情况,提高对胰腺原发少见肿瘤的认识。
1 资料与方法
1.1 一般资料 收集2012年1月-2015年3月经手术或EUS下穿刺病理证实的19例胰腺原发少见肿瘤患者,男8例,女11例,年龄16~69岁,平均(44.7±15.5)岁,包括:实性假乳头状瘤(solid pseudopapillary tumov,SPT)5例,其中2例低度恶性;IPMT 4例,其中1例癌变,2例高度异型增生,1例中度异型增生;PNET 5例,其中1例为功能性胰岛素瘤,4例为恶性无功能性肿瘤;间质瘤1例;MCA 2例;SCA(微囊型)1例;恶性孤立性纤维性肿瘤(solitary fibrous tumov,SFT)1例。所有病例均行CT、MRI或EUS检查中的1种或2~3种联合应用,肿瘤的检出率高达100%。
2 结果
2.1 肿瘤部位及大小 肿瘤位于胰头部9例,胰体4例,胰尾部5例,胰体尾部2例(其中1例患者胰头和胰体各有1个肿块)。肿瘤直径2.5~25.0 mm,平均(8.0±5.2) mm。
2.2 临床表现 12例表现为腹痛,1例表现为反复发作低血糖,体表触及包块1例,无明显症状影像学发现占位3例,纳差1例,腹痛脂肪泻伴血糖升高1例。
2.3 手术情况 共有15例行手术治疗,其中14例完整手术切除,1例行胰头肿瘤切除并胰腺胆总管空肠吻合的姑息性手术;1例术中肿块活检确诊后未行手术治疗;2例患者放弃治疗;1例患者转院治疗。
2.4 CT及EUS表现 胰腺SPT:CT增强可见胰腺体尾部巨大囊实性密度灶,实性成分呈不均匀强化,部分可见钙化,胰管扩张;胰腺IPMT:CT增强见胰头部增大,不均匀强化,胰管明显扩张,最大径约1.0 cm;胰腺MCA:CT增强可见胰尾部囊性病灶,边界清楚,囊壁强化,厚薄不均,近后壁囊内可见小分隔样强化;无功能性胰腺PNET(腹膜后转移): CT增强可见胰头部腹膜后区不规则团块状软组织影,不均匀强化,其内斑片状无强化区,胰管轻度扩张;胰腺间质瘤:CT增强可见胰体部不规则团块灶,不均匀强化,边界欠清,内见部分分隔强化;胰腺SFT:CT增强可见胰腺尾部不规则巨大团块灶,强化明显,密度不均匀,边界清;胰腺SCA(微囊型):EUS可见胰体大小不等的无回声区,后壁回声增强,局部小的无回声区呈蜂窝样结构,较大者囊壁见高回声(见图1~2)。
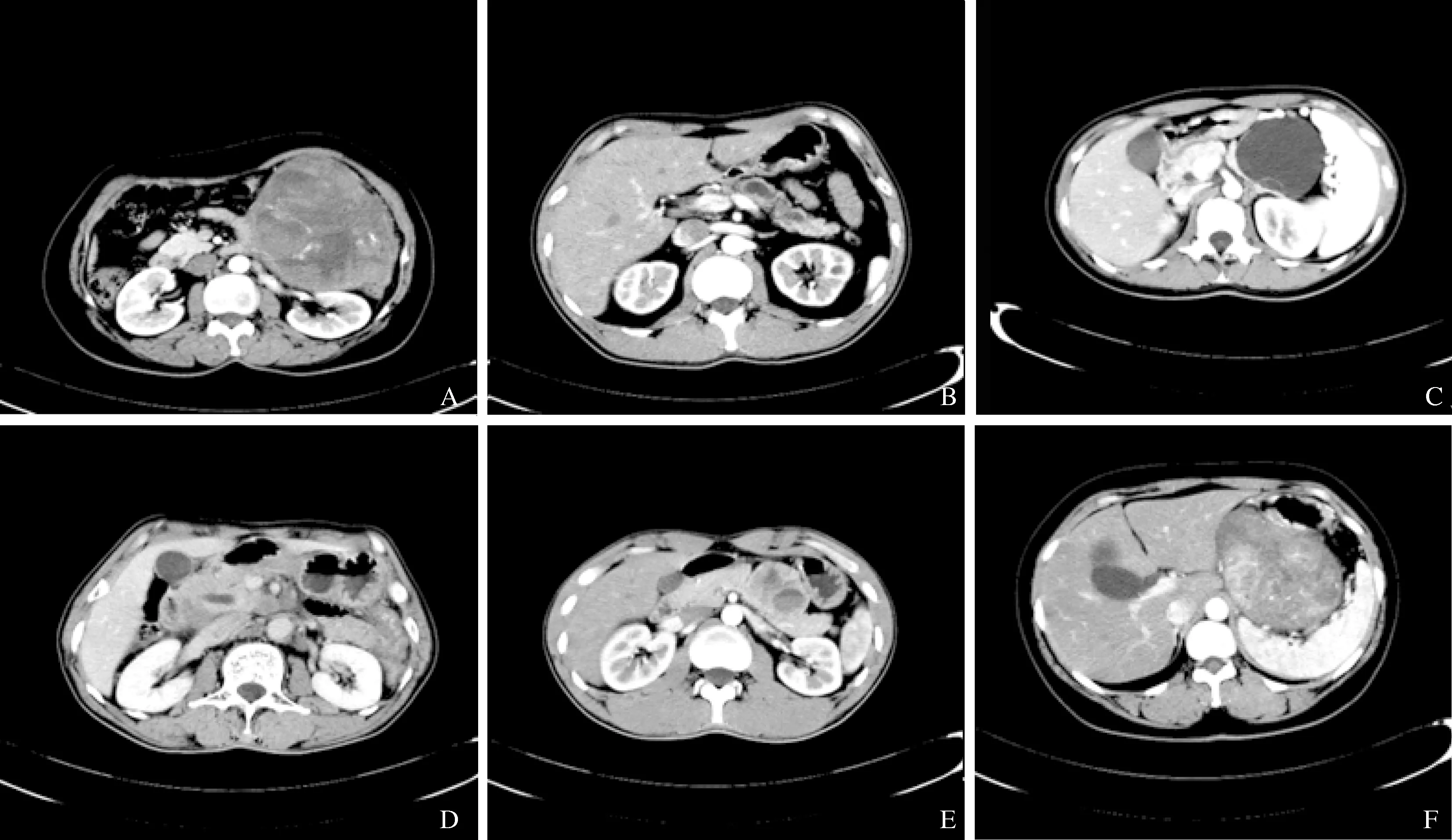
图1 各种胰腺瘤的CT表现 A:胰腺SPT;B:胰腺IPMT;C:胰腺MCA;D:无功能性胰腺PNET(腹膜后转移);E:胰腺间质瘤;F:胰腺SFT
Fig 1 CT manifestations of all kinds of pancreas tumors A: SPT of the pancreas; B: IPMT of the pancreas; C: MCA of the pancreas; D: nonfunctioning PNET (retroperitoneal metastasis); E: pancreatic stromal tumor; F: SFT of the pancreas

图2 胰腺SCA(微囊型) EUS 表现Fig 2 EUS manifestations of pancreatic SCA(microcystic type)
2.5 转移和浸润情况 PNET患者中2例发生肝转移,1例发生腹膜后转移;1例SPT侵犯胰腺包膜及脾静脉;1例IPMT伴浸润性黏液腺癌侵犯十二指肠降部及水平部、胆总管下段,部分包绕门静脉主干及肠系膜上静脉。
2.6 术后并发症 行手术的15例患者,1例(胰岛素瘤)术后25 d出现急性胰腺炎,经内科药物保守治疗后完全治愈;1例(MCA)术后2年出现胃结肠瘘,后再次行手术。
2.7 随访 17例患者获得随访,随访时间4个月~3年,1例死亡,2例失访。
3 讨论
对于胰腺原发少见肿瘤,不同的病理学特点,治疗方案及预后存在很大差异,临床上容易出现误诊、误治,因此提高对胰腺原发少见肿瘤的认识很有必要。
3.1 胰腺SPT 胰腺SPT是一种罕见的良性或低度恶性肿瘤,多见于青年女性,男性极少见[1]。CT一般表现为类圆形囊实性肿块,肿瘤往往较大,边界清,可见出血、钙化,周围浸润及转移较少见,实性成分呈渐进不均匀强化。若肿块直径>6 mm,且包膜不完整则多提示恶性[2-3]。SPT的临床表现无特异性,多无症状体检发现,有的表现为不同程度腹痛,肿瘤较大时腹部可触及包块,术前诊断主要靠CT、MRI或EUS检查发现胰腺占位,确诊需靠病理结果。本研究中5例均为女性,肿瘤直径7~13 mm,仅有2例低度恶性,3例表现为腹痛,1例无症状影像学发现占位,1例体表触及包块。 SPT首选手术治疗[4],其手术方式根据肿瘤的大小及部位而定。位于胰头部的肿瘤可行胰十二指肠切除术;位于胰尾部的肿瘤可行胰尾切除术;如侵犯脾脏或侵犯脾血管,则行联合脾脏的胰尾切除术;如肿瘤小而局限,则行单纯肿瘤切除术。本组5例患者均完整切除。术后无严重并发症,随访至今均无复发及转移。
3.2 胰腺IPMT 胰腺IPMT是近几年被认识的一种胰腺囊性肿瘤,WHO[5]将其定义为起源于主胰管或其主要分支的一种分泌黏液的乳头状肿瘤,好发于老年男性,胰腺头体部多见。CT一般表现为与胰管相通,胰管呈不同程度扩张,伴或不伴间隔及壁结节; 增强后实质部分呈轻中度强化,分隔及壁结节也可强化。IPMT早期主要症状无特异性,包括腹痛、体质量下降、恶心呕吐等,15%~20%的患者可出现黄疸。除此之外,由于胰管内有大量黏液,容易引起胰管堵塞导致胰腺炎。本研究纳入的4例患者均为中老年男性,其中2例出现腹痛,1例无症状影像学发现占位,1例出现腹痛、脂肪泻、血糖升高等慢性胰腺炎表现。多数学者认为该病应积极手术根治性切除。手术方式的选择因肿瘤的位置与周围组织浸润情况及肿瘤类型不同而有所不同[6],包括全胰切除术、胰十二指肠切除术等。本研究中,1例癌变患者行胰头肿瘤切除并胰腺胆总管空肠吻合的姑息性手术,另3例完整切除,癌变患者随访1年后复发,共化疗10次,目前仍存活,另3例随访至今无复发。
3.3 胰腺MCA 胰腺MCA是胰腺上皮源性的囊性肿瘤,可分泌黏蛋白,常单发,少数多发,常有完整包膜,大小5~35 mm,中老年女性多见,常发生于胰腺体尾部[7]。所有的胰腺MCA均被认为具有潜在高度恶性,属囊腺癌前病变[8]。CT表现为不规则水样低密度灶,囊壁厚薄不均,瘤内见分隔或结节,增强可见囊壁、结节和分隔有轻度强化。该病临床表现多无特异性,常诉上腹部不适、腹痛,肿瘤较大时在上腹部可触及包块。本研究中2例均为女性,肿瘤直径分别为8 mm和25 mm,1例表现腹痛,1例无症状影像学发现占位。由于MCA良恶性可以并存,术前如果无法得到明确的病理诊断,如无手术禁忌证均应手术切除[9]。本组2例无恶变,均行胰体尾加脾切除,1例术后2年出现胃结肠瘘,再次行手术,随访至今无复发,1例术后4个月复发;患者拒绝手术,仅行穿刺引流术,目前无复发,但需长期随访。
3.4 胰腺SCA(微囊型) 胰腺SCA是一种罕见的胰腺囊性肿瘤,文献报道胰腺SCA与MCA有明显的性别倾向性,女性多见,考虑女性激素系统可能在其发生、发展中起重要作用[10]。SCA(微囊型)CT平扫可见类圆形或多囊状肿物,与胰腺实质分界清楚,多囊状肿物可见较薄的分隔,增强扫描囊壁及间隔有强化。该病临床表现无特异性,可为上腹不适、腹痛、腹部包块。本研究纳入的1例为女性,临床表现为腹痛。据报道[11]10%的患者有难以解释的消化道出血,可能是肿瘤压迫引起区域性门静脉高压导致曲张静脉破裂出血。近年来发现SCA恶变率为3%,因此,对于肿瘤较大者即使无症状或不能完全排除恶变,均应手术切除。本例肿瘤位于胰体,行胰体尾加脾切除,术后随访至今2年半无复发。
3.5 胰腺PNET 起源于胰腺内分泌细胞的肿瘤根据有无激素分泌活性分为功能性PNET和无功能性PNET两大类。功能性PNET以胰岛素瘤最常见。功能性PNET CT平扫为等或稍低密度结节,增强扫描动脉期强化明显,结合患者特有内分泌症状,则可诊断[3]。无功能性PNET,中青年女性好发,直径多≥5 cm,常向胰腺外生长,边界较清,易恶变,好发于胰体、尾部,常单发。CT表现为20%可出现瘤体内钙化,增强后可有强化,中心可出现囊变,恶性病变可有胰周淋巴结肿大、肝转移等征象。该病临床表现无特异性,如腹痛、腹胀、腹泻及局部包块等,本组4例患者中3例表现为腹痛,1例表现为纳差,肿瘤直径3~10.5 mm。4例患者均恶变,但男性(3例)多于女性(1例),病变均位于胰头部。目前,手术切除可根治功能性PNET,本组胰岛素瘤患者手术完整切除肿瘤,术后25 d出现急性胰腺炎,经内科药物保守治疗后完全治愈,随访至今3年无复发。对于无功能性PNET,只有小部分患者可以完全手术切除。其中肝转移最常见,本组1例腹膜后转移患者,未行手术,行化疗6次,放疗1次,目前仍存活。2例肝转移患者,1例放弃治疗,半年后死亡,1例放弃治疗,失访。另1例行胰头十二指肠切除,随访至今17个月无复发。
3.6 胰腺间质瘤 胰腺间质瘤是发生于胰腺的一种十分罕见的胃肠外间质瘤(extra-gastrointestinal stromal tumor,EGIST),目前均为个案报道。胰腺间质瘤在CT及EUS检查中无明显特异性表现。临床表现主要为腹部不适、腹痛或腹部包块。本例患者,男,以腹痛就诊,肿瘤直径4.5 mm。该患者行超声内镜引导下细针穿刺活检(endoscopic ultrasonography-fine needle aspiration,EUS-FNA)病理确诊间质瘤。目前,手术治疗仍是公认的治疗胰腺间质瘤的主要手段。发生在胰头部的间质瘤可行胰十二指肠切除术[12],而发生于胰体尾部的间质瘤可行胰体尾联合脾切除术、胰体尾切除、胰尾切除术或单纯肿瘤切除术[13]。如术中发现合并其他脏器的转移,在允许的情况下应行联合转移脏器切除。肝转移是晚期胰腺间质瘤最常见的临床表现之一,发生率为17%,本组患者因确诊后转院而失访,无法得到相关治疗资料。
3.7 胰腺SFT SFT起源于CD34阳性树突状间充质细胞,WHO 2013年软组织肿瘤最新分类[14]中,将SFT归类于成纤维细胞或成肌纤维细胞来源肿瘤,属于偶有转移的中间型。SFT大部分发生于胸膜,胸膜外较少见,但近年来发生于其他部位的SFT陆续被报道,如四肢、乳腺、鼻咽、肾等。发生于胰腺的极为罕见。本例患者,女,以腹痛就诊,肿瘤直径12 mm,术前上腹CT可见胰腺尾部不规则巨大团块灶,增强见其明显强化,术后病理确诊为SFT。目前因胰腺SFT极为罕见,术前确诊困难,此例患者因未行EUS-FNA,术前无相关病理结果。我们认为手术完整切除肿瘤是最主要的治疗手段,肿瘤是否切除干净是影响患者预后最重要的因素,该患者术后化疗4次,随访10个月后局部复发,因为胰腺SFT的治疗无统一指南,我们认为其术后治疗存在一定的困难,该患者目前仍存活,但需长期随访。
[1]Kosmahl M,Seada LS,Janig U,et al. Solid pseudopapillary tumor of the pancreas: its origin revisited [J]. Virchows Arch,2000,436(5): 473-480.
[2]Zhao X,Lv JG. The analysis of solid pseudopapillary tumors of pancreas with multisection CT [J]. J Med Imaging,2013,23(2): 241-243.
赵昕,吕京光. 胰腺实性假乳头状瘤的MSCT影像分析[J]. 医学影像学杂志,2013,23(2): 241-243.
[3]Yin QH,Wang ML,Wang CS,et al. Differentiation between benign and malignant solid pseudopapillary tumor of the pancreas by MDCT [J]. Eur J Radiol,2012,81(11): 3010-3018.
[4]Huang WJ. Clinical and pathological analysis of solid papillary tumor of pancreas and literature review [J]. Chinese Medicine Guide,2013,11(2): 595-597.
黄伟健. 胰腺实性一假乳头状瘤的临床病理分析及文献复习[J]. 中国医药指南,2013,11(2): 595-597.
[5]Ji Y,Tan YS,Zhu XZ,et al. Diagnosis and differential diagnosis of intraductal papillary mucinous neoplasm of pancreas [J].Chin J Pathol,2006,35(2): 77-81.
纪元,谭云山,朱雄增,等. 胰腺导管内乳头状黏液性肿瘤的诊断和鉴别诊断 [J]. 中华病理学杂志,2006,35(2): 77-81.
[6]Nakagohfi T,Kinoshita T,Konishi M,et al. Surgical outcome of solid seudopapillary tumor of the pancreas [J]. Hepatobiliary Panereat Surg,2008,15(3): 318-321.
[7]Qin Y,Fei J,Wang JC,et al. Pancreatic cystadenoma and cystadenocarcinoma: clinical analysis in 165 cases [J]. Journal of Hepatopancreatobiliary Surgery,2015,27(1): 9-11.
秦懿,费健,王建承,等. 胰腺囊腺瘤和囊腺癌165例临床诊治分析 [J]. 肝胆胰外科杂志,2015,27(1): 9-11.
[8]Wada K,Takada T,Yasuda H,et al. Does ‘clonal progression’relat to the development of intraduetal papillary mueinous tumors of the panereas [J]. Gastrointest Surg,2004,8(3): 289-296.
[9]Pike CM,van Heerden JA,Colby TV,et al. The spectrum of serous cystadenoma of the pancreas: clinical,pathological,and surgical aspects [J]. Ann Surg,1992,215(2): 132-139.
[10]Sun Y,Wu Y,Zou YF,et al. 3 cases of pancreatic mucinous cystadenoma and literature review [J]. Contemporary Medicine,2009,15(34): 84-85.
孙岩,武艳,邹玉凤,等. 胰腺黏液性囊腺瘤3例并文献复习[J]. 当代医学,2009,15(34): 84-85.
[11]Wu MC .Abdominal surgery [M]. Shanghai: Shanghai Science and Technology Literature Press,1992: 491-492.
吴孟超. 腹部外科学[M]. 上海: 上海科学技术文献出版社,1992: 491-492.
[12]Karakousis GC,Singer S,Zheng J,et al. Laparoscopic versusopen gastric resections for primary gastrointestinal stromal tumors (GISTs): a size-matched comparison [J]. Ann Surg Oncol,2011,18(6): 1599-1605.
[13]Wu GC,Zhang ZT. Progress in the treatment of laparoscopic gastric stromal tumor [J]. Journal of Laparoscopic Surgery,2011,16(4): 311-313.
吴国聪,张忠涛. 腹腔镜胃间质瘤的治疗进展[J]. 腹腔镜外科杂志,2011,16(4): 311-313.
[14]Wang J,Zhu XZ. New classification of soft tissue tumors of the 2013 edition WHO [J]. Chin J Pathol,2013,42(6): 363-365.
王坚,朱雄增. 2013版WHO软组织肿瘤新分类解读 [J]. 中华病理学杂志,2013,42(6): 363-365.
(责任编辑:马 军)
The clinical features,diagnosis and treatment analysis of 19 cases of primary rare pancreatic tumor
WANG Daorong,WANG Wei,TONG Xudong,ZHAN Yijun
Department of Gastroenterology,Xiangyang Central Hospital,Affiliated Hospital of Hubei University of Arts and Sciences,Xiangyang 441021,China
Objective To analyze the clinical characteristics and methods of diagnosis and treatment of primary rare pancreatic tumors,in order to improve the understanding of primary rare pancreatic tumors.Methods Nineteen cases of primary rare pancreatic tumors confirmed by surgical or endoscopic ultrasonography (EUS) pathologically in Xiangyang Central Hospital from Jan. 2012 to Mar. 2015 were analyzed retrospectively.Results Nine cases of tumors were located in the pancreatic head,4 cases in the pancreatic body and 5 cases in the pancreatic tail,2 cases in the pancreatic body and tail (1 case in the pancreatic head and body both with a mass) the diameter of tumor ranged was 2.5~25.0 cm [average (8.0±5.2)cm]. The clinical manifestations were abdominal pain in 12 cases,recurrent hypoglycemia in 1 case,abdominal mass in 1 case,3 cases had no obvious symptoms,1 case of anorexia,1 case of abdominal pain,steatorrhea and hyperglycemia. Fourteen patients underwent complete resection,1 case underwent palliative surgery,1 case underwent laparotomy tumor biopsy,2 cases gave up treatment,1 case transferred to superior hospital. Seventeen cases were followed up,1 case died,2 cases were lost. Conclusion The early clinical symptoms of primary rare pancreatic tumor are atypical and the imaging examination has auxiliary significance in the diagnosis. The main treetment is surgery ,and some need to be supplemented by radiotherapy and chemothrtapy.
Rare pancreatic tumor; Solid pseudopapillary tumor; Mucinous cystadenoma; Serous cystadenoma; Stromal tumor; Neuroendocrine tumor; Solitary fibrous tumor
10.3969/j.issn.1006-5709.2016.02.028
王道蓉,硕士,主治医师,研究方向:消化系统肿瘤性疾病。E-mail:415004128@qq.com
王玮,硕士,主治医师,研究方向:消化系统肿瘤性疾病。E-mail:wangwei_101@163.com
R735.9
A
1006-5709(2016)02-0219-04
2015-05-21
