骨化性气管支气管病误诊3例分析
2016-05-16胡智敏吴鸣镝向嵘张建爽靖秋生
胡智敏 吴鸣镝 向嵘 张建爽 靖秋生
·短篇论著·
骨化性气管支气管病误诊3例分析
胡智敏 吴鸣镝 向嵘 张建爽 靖秋生
回顾性分析3例早期误诊、漏诊,最终经支气管镜活检确诊的骨化性气管支气管病(traeheobrochopathia osteochondroplastics, TO)患者的一般资料、临床症状、体征、既往史、胸部CT表现、支气管镜下特征、实验室相关检查结果、治疗及转归情况等,并对误诊、漏诊的原因进行深入分析和探讨。3例患者均为青壮年男性,1例误诊为支气管炎,反复抗生素治疗效果欠佳,外院支气管镜检查疑似支气管结核转入武汉市肺科医院;1例误诊为支气管结核并误治近4个月效果不良转入我院;1例为耐多药肺结核、气管支气管结核并发TO,早期漏诊TO诊断。3例患者最终经支气管镜下腔内活检获得组织病理学诊断而确诊。由于TO临床症状无特异性,此3例患者支气管镜下TO表现不够典型或并发TBTB等原因导致早期误诊或漏诊。呼吸科医生、结核科医生、呼吸内镜医生尤其要提高对TO的认识,减少误诊。
气管疾病; 骨化; 结核; 误诊; 诊断; 鉴别
骨化性气管支气管病(traeheobrochopathia osteochondroplastics,TO)也称骨形成性气管病,是一种病因未明、发生于气管支气管黏膜下的多发骨质或软骨组织结节样增生突出于管腔的良性病变。国内外均有报道[1],国内首次于1991年由一位病理医生报道[2]。现将2014—2015年武汉市肺科医院经支气管镜检查和组织病理学诊断的3例TO患者报告分析如下。
临床资料
例1 男,23岁。因间断咳嗽、咯痰3年,加重6个月入院。2015年3月在当地医院进行间断抗炎和对症治疗,因症状反复发作行支气管镜检查,疑诊气管支气管结核,组织病理学报告小块活检组织为支气管黏膜组织,有糜烂,未见结核病变。既往有慢性鼻窦炎病史10年,对症治疗可缓解。

图1~4 2015年9月23日支气管镜检查。图1显示气管末段前壁、侧壁见多发白色乳头状结节突入管腔,右侧管壁结节部分融合呈铺路石样,管壁凸凹不平,黏膜充血。图2显示中间段支气管管壁全程有白色无蒂结节密集分布,黏膜充血。图3显示右中下支气管管腔稍显肿胀性狭窄,管壁黏膜充血肿胀,见白色小结节及少量分泌物附壁。图4显示中叶段支气管管腔变形、狭窄,间嵴稍显增宽,黏膜充血、肿胀,管壁见密集白色小结节样凸起

图5 患者,男,23岁。2015年9月24组织病理学报告:(中间段支气管)表面被覆鳞状上皮细胞,局灶见固有层内软骨组织形成伴慢性炎性细胞浸润(光镜,HE ×100) 病理诊断:(中间段支气管)骨质沉着性气管病

图6~11 患者,男,26岁。2015年1月11日胸部CT检查。图6~9显示气管上段穹窿样变形,双上肺尖后段及左下背段见少量磨玻璃状结节样病灶,以右上肺为明显,纵隔窗见气管壁半环形钙化灶及局部结节样凸起。图7~10显示右上肺尖后段及左下背段见少量磨玻璃状结节样病灶,纵隔窗见气管壁马蹄形钙化灶。图8显示双下肺后基底段斑点、结节、小片影,以左下肺为主。图11显示中叶团片状高密度影,其中见小透亮区,双下基底段散在淡薄小结节片影
入院体检无特殊阳性体征。入院诊断:(1)支气管病变性质待查;(2)慢性鼻窦炎。入院后相关检查:PPD(2 IU)皮肤试验硬结直径平均10.5 mm;超敏C反应蛋白(hCRP)5.2 mg/L(正常值<10 mg/L);血红细胞沉降率(ESR)19 mm/1 h;结核抗体(TB-Ab)检测阴性;痰涂片3次查找抗酸杆菌阴性,痰结核分枝杆菌培养阴性,3次浓缩集菌抗酸杆菌检测阴性;支气管灌洗液TB-DNA阴性。肺功能检查结果正常。胸部CT检查:双肺纹理清晰,双肺未见异常高低密度影,气管中下段管壁欠光滑,局部可见结节状突起,并可见钙化影。支气管镜检查表现见图1~4。支气管镜诊断:主气管、中间段、右上中下支气管骨化病?需排除气管支气管淀粉样变和真菌感染。初次钳夹活检部位为气管末端前壁,由于结节质地较硬,未成功;于中间段支气管末端再次活检,结节质地中等,钳夹活检成功。组织病理学报告:表面被覆鳞状上皮细胞,局灶见固有层内软骨组织形成伴慢性炎性细胞浸润。病理诊断:(中间段支气管)骨质沉着性气管病(图5)。
治疗及转归:入院后进行抗炎、祛痰治疗后,症状较前有改善。患者住院治疗10天后出院。出院诊断:(1)TO并发感染;(2)慢性鼻窦炎。
例2 男,26岁。间断咳嗽、发热超过4个月余,当地医院诊断为继发性肺结核并发支气管结核,采用3H-R-Z-E/9H-R(H:异烟肼R:利福平Z:吡嗪酰胺E:乙胺丁醇)抗结核药物治疗近4个月。无特殊既往病史。生命体征平稳,未检出阳性体征。外院胸部CT检查,显示右中叶有散在斑片状阴影,边界不清。入院诊断:右中肺继发性肺结核涂(-)初治?支气管结核?
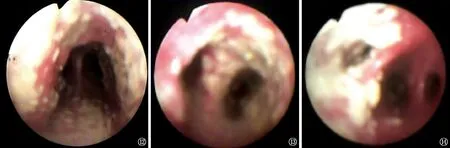
图12~14 患者,男,26岁。2015年6月23日支气管镜检查。图12显示主气管管腔呈穹窿样变形,其前侧壁及膜部见密集黄色乳头状小结节附壁,部分融合,黏膜充血,质地较硬。图13显示隆突稍显增宽,气管末段、隆突上均见黄色结节附壁,部分融合成片,质地偏硬。图14显示右中下支气管管壁黏膜充血,中叶管口见较多黄色大小不等结节、斑块,部分堵塞管口
2015年1月9日入院后行相关检查:PPD(2 IU)皮肤试验阴性,结核分枝杆菌蛋白芯片检查阴性。痰液TB-DNA<500 copies/ml。3次浓缩集菌抗酸杆菌检测(支气管镜灌洗液)阴性;结核感染T细胞斑点试验(T-SPOT.TB)阴性。痰培养报告鼻疽柏克霍尔德菌生长,对环丙沙星敏感。肺功能未见异常。胸部CT检查(图6~11):(1)双肺感染性病变;(2)气管、右侧主支气管管壁环形钙化影,多为支气管软骨退变所致,建议排除支气管淀粉样变。支气管镜检查表现(图12~14):气管、双侧主支气管、双上支气管、中间段、中叶支气管、右下支气管管壁广泛小结节分布,部分呈融合状态,表面覆以白色脓液。支气管镜诊断:(1)气管支气管骨化病;(2)结核?组织病理学报告:组织表面覆盖鳞状上皮,轻度角化及角化不全,鳞状上皮细胞呈内翻性增生,细胞无明显异型,间质见少许慢性炎性细胞浸润。
治疗及转归:停用抗结核药物,加强抗炎治疗后症状缓解。出院诊断:TO并发感染。
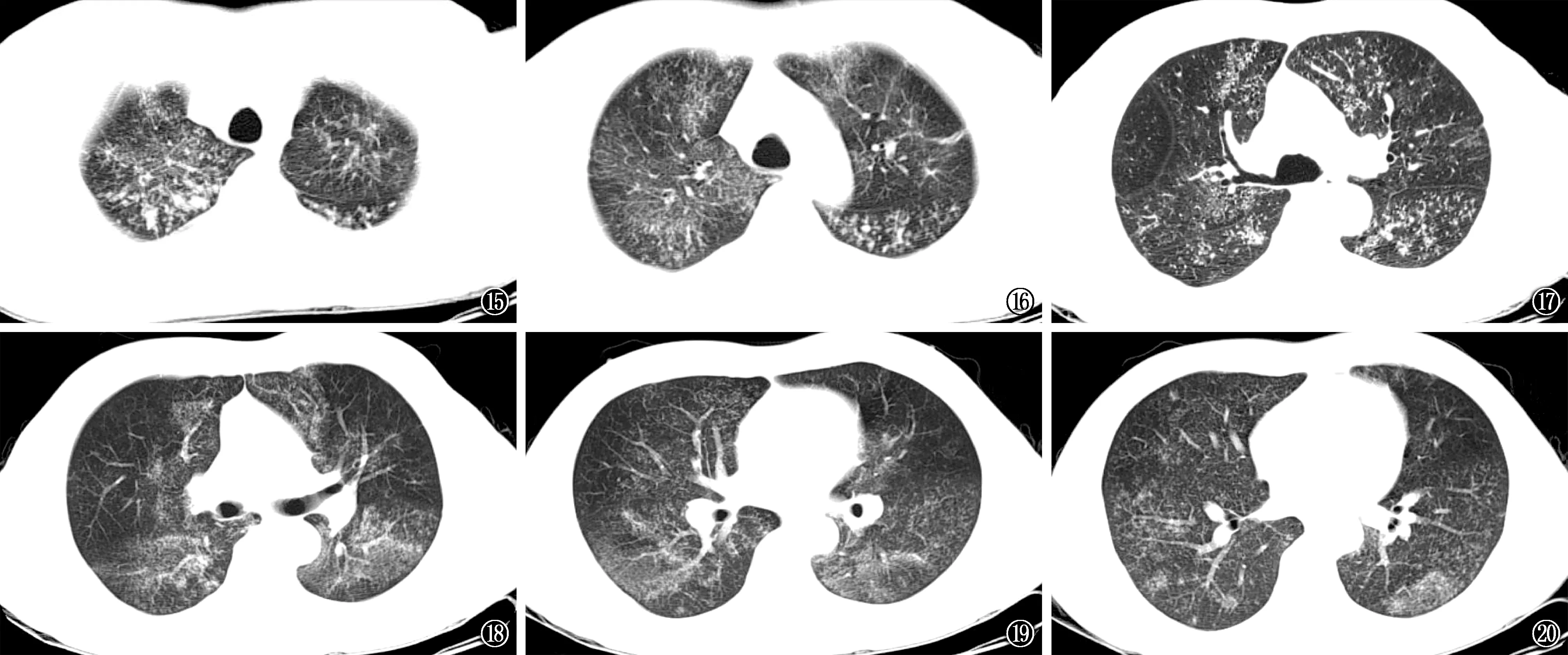
图15~20 患者,男,48岁。2014年11月28日胸部CT检查,示两侧下肺叶和中叶散在多发微结节状、片状、斑片状、混杂密度影,部分病变呈磨玻璃状改变,右上支气管平面可见明显树芽征,气管支气管通畅,双侧肺门及纵隔缘阴影无明显扩大
例3 男,48岁。2014年10月8日因间断咳嗽4个月入院。入院初始诊断为“肺结核、支气管结核”,在患者签署知情同意书后,门诊对患者进行诊断性抗结核治疗,给予异福酰胺片5片(共含异烟肼0.4 g、利福平0.6 g、吡嗪酰胺1.25 g)及乙胺丁醇1.0 g口服治疗,1次/d,2个月后痰结核分枝杆菌培养阳性并耐多药,遂收住院。住院期间曾出现咯血症状,患者既往身体健康。
入院后相关检查: PPD(2 IU )皮肤试验硬结平均直径8.0 mm,结核分枝杆菌蛋白芯片阳性,TB-Ab阳性。hCRP 7.90 mg/L,ESR 42 mm/1 h。3次痰涂片查抗酸杆菌阴性, TB-DNA<500 copies/ml。痰培养结核分枝杆菌阳性,菌型鉴定为结核分枝杆菌,药物敏感性试验报告结核分枝杆菌对异烟肼、利福平、吡嗪酰胺、乙胺丁醇、链霉素均耐药。肺功能检查正常。胸部CT可见双肺散在分布片状、斑片状影,部分病灶可见磨玻璃样改变(图15~20)。支气管镜下表现如图21~22。支气管镜诊断:TO(气管、右主支气管、中间段支气管)。组织病理学报告:(气管)骨质沉着性气管病(图23)。
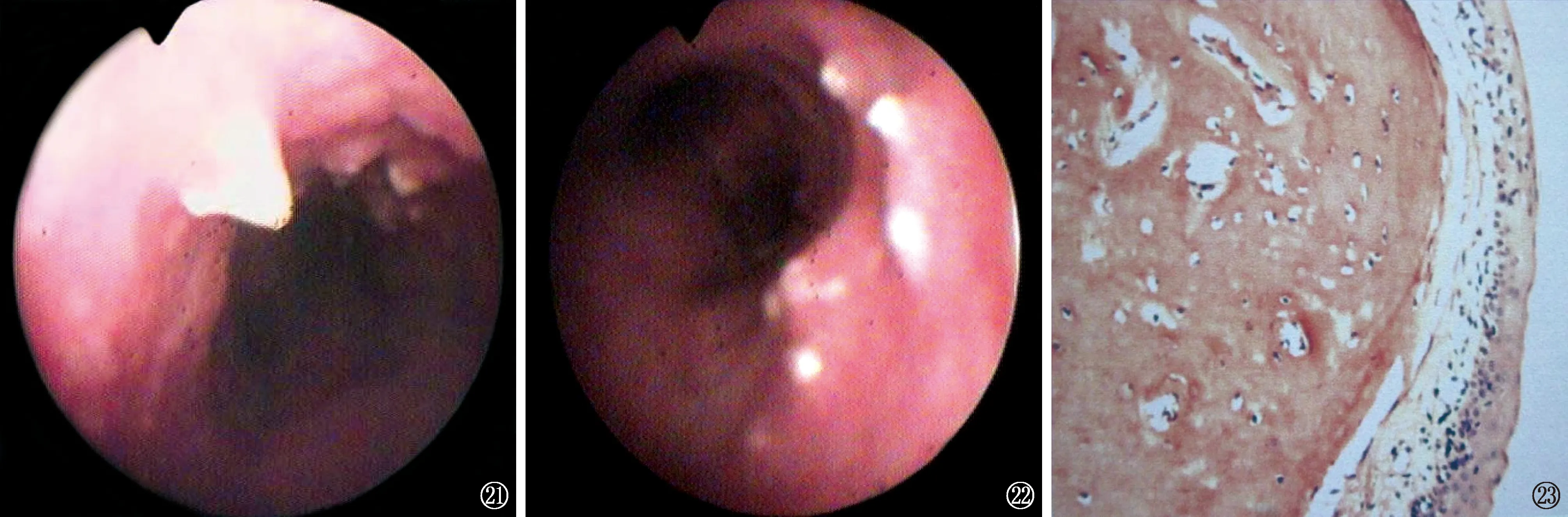
图21~23 2014年12月2日支气管镜检查。图21显示气管中段前侧壁发现沿气管软骨环分布的白色结节,呈“钟乳石”样突入管腔。图22 显示气管末段隆突上右侧壁发现沿软骨环分布的白色结节突入管腔。图23为组织切片检查,显示(气管)表面被覆假复层纤毛柱状上皮细胞,局部区域鳞状上皮细胞化生,固有层见结节状增生的软骨组织,部分骨化(光镜,HE ×100)
治疗及转归:该患者于我院1年内住院3次,每次住院3~14 d。第3次因肝功能异常收治住院,经过护肝、调节免疫治疗,最终经耐多药项目组讨论后给予吡嗪酰胺(Z) 1.5 g每日1次顿服、丁胺卡那霉素0.6 g每日1次肌内注射、左氧氟沙星(Lfx) 0.6 g每日1次顿服、氯法齐明(Cfz) 0.1 g每日1次顿服、环丝氨酸(Cs) 0.25 g每日3次口服,进行抗结核治疗,复查肝功能正常出院。出院诊断:(1)双肺继发性肺结核,涂阴培阳,初治,支气管结核,耐多药结核病;(2)TO;(3)药物性肝炎。
讨 论
TO 于1885年由Rokitansky首次在尸检中发现,1857年Wilks首次对此病做了病理学描述,1896年Vonahroetter经喉镜首次诊断骨化性气管支气管病[3],1964年Secrest等[4]正式定义为“TO”并得到广泛认可。TO在19世纪中期报道,迄今为止,后续文献报道以国外为主,不足600例。国内关于TO的报道多在2000年以后。TO是发生在气管支气管黏膜下的多发性骨质或软骨组织结节样增生突出于管腔的一种病变,有作者随访患者15年,发现本病呈良性发展趋势,病情无恶化[5]。以往人们认为TO属于一种罕见的大气道良性疾病,但随着支气管镜检查的普及,该病的检出率日趋增多,实际发病率并不低。由于TO症状无特异性或症状不典型,临床医生对此病的认识不足,常常误诊或漏诊。
本组3例患者均为男性,2例为青年(23岁和26岁),1例为中年(48岁)。均无特殊职业接触史。3例患者均有咳嗽症状,1例有少量咯血症状(并发肺结核者),1例有发热症状(并发其他细菌感染者),体格检查均无肺部阳性体征。3例患者血常规检查均未见明显异常,例2有发热症状,痰普通细菌培养检出鼻疽柏克霍尔德菌生长,抗生素治疗后发热症状消失。2例(例1、例2)胸部CT检查提示相应气管、支气管异常影像。例3支气管镜下表现相对较轻,仅气管、右主、中间段支气管管壁散在结节突入管腔。其余2例中心气道及叶段支气管均受累,病灶有融合。3例患者2例误诊,1例漏诊。误诊漏诊时间4个月至3年不等。2例误诊患者中1例误诊为肺结核、支气管结核,在当地医院行抗结核治疗近4个月,1例误诊为支气管炎3年,当地医院行支气管镜检查后怀疑支气管结核转入我院。漏诊1例为耐多药肺结核并气管支气管结核,涂(-)培(+)并发TO。1例患者胸部CT及支气管镜检查曾考虑“支气管淀粉样变”,最终由支气管镜下活检确诊。
有文献报道将TO误诊为支气管结核[6-9]、支气管哮喘[10]等多种疾病。本组患者中,例2被误诊为支气管结核并误治4个月。李光明等[9]报道1例误诊为支气管结核的TO患者进行了长达1.5年的抗结核药物治疗。另外TO的支气管镜下表现还需要与支气管淀粉样变、乳头状瘤、结石、类肉瘤病等鉴别。气管镜检查是临床诊断TO的“金标准”,其特征性改变为气管、支气管壁上多发大小不等、分布不均的白色或灰黄色结节突向管腔,无蒂,结节直径1~10 mm,多见于前、侧壁;结节呈白色或黄色,可散发或融合成片,质硬,不易钳取,很少累及声门及声门以上组织;病变严重时管腔内呈“钟乳石”或“鹅卵石”样改变;黏膜可正常、充血、灰白或小血管显露呈粉红色。组织病理学检查可对TO进一步进行确诊。病理检查可见黏膜下软骨和骨组织结节状增生。黏膜可无改变或轻度萎缩,亦可有轻度炎症,以及鳞状上皮化生和不典型增生、角化伴钙化[11]。
TO的病因及发病机制均尚未明确,可能与以下多方面因素有关:慢性感染、先天性气管支气管发育异常、化学或机械刺激、退行性变性、代谢障碍,等等。部分研究表明,体内内分泌激素水平或钙磷代谢异常与TO的发生也有一定关系[12],油烟暴露可能也是导致该疾病的因素之一[13]。
本组3例患者误诊及漏诊原因总结如下:(1)临床症状与多数呼吸道疾病大同小异,无特异性,尤其当并发感染或其他疾病时,症状更缺少特异性。(2)胸部CT检查例1表现为双肺纹理清晰,仅有气管管壁异常;例2既有少量肺实质病变,又有气管管壁异常;例3除见肺实质病变外,未见管壁异常。综上所述,影像学检查仅2例显示了TO的特征性表现,即CT表现为“气管、支气管前侧壁散发或多发斑块状结节钙化凸向管腔,部分患者可见黏膜下马蹄形环形钙化影”的典型改变[7];例3未显示上述征象,考虑与未行胸部CT薄层扫描有关。(3)支气管镜下TO的特征性表现为“大小不等的结节主要分布在气管及主支气管前侧壁,叶段支气管偶可累及”[11]。而本组3例患者的叶段支气管均受累,其中例2气管后壁也受累及,其表现与典型的TO镜下表现有一定差距,尤其当并发支气管结核时,更容易混淆。(4)由于病灶质地较硬,不容易取到满意的标本,选择Olympus公司的FB-15C-1型号较大的鳄齿钳行支气管镜下活检比较易于获得较满意的标本,活检部位选择病灶密集的远端支气管相对更容易和安全。本组例1患者,在气管前壁活检不成功,遂在中间段支气管管壁活检成功,取得比较满意的标本。(5)临床医生、支气管镜医生对于TO的认识不足,不同级别、不同地域医疗机构的诊疗水平有差异。鉴于该疾病的良性本质及支气管镜的典型表现,目前对于是否有必要再经支气管镜活检证实该疾病存在争议。有作者认为,TO的典型支气管镜下表现及活检组织不易取得,组织病理学检查并不是必须的[14]。但笔者赞同Jabbardarjani等[15]的观点,认为临床表现结合胸部CT扫描、典型的支气管镜下表现及组织病理学检查,才能做出最终的诊断。因为,这样才有助于排除其他一些易于与之混淆的疾病;例如,气管支气管结核、气管支气管淀粉样变、乳头状瘤、结石、类肉瘤病,等等。尤其是要鉴别诊断那些可能需要进行侵袭性治疗的疾病,避免为患者带来一些不必要的手术损伤。本组3例患者肺功能检查均未见异常。有文献显示,部分TO患者会出现气道阻力增高,这可能与患者TO的严重程度有关,部分TO病变较轻的患者在接受更为敏感的检查方法(如脉冲振荡法、体积描记法测定气道阻力)后,可能显示气道阻力增加[16]。目前,对TO尚无特效治疗,除予抗感染、解痉等对症处理外,对于严重的TO患者,也可以通过激光、微波、冷冻消融治疗解除大气道阻塞。我国肺结核、气管支气管结核属于常见多发病,当TO患者支气管镜检查表现不典型时最容易误诊为气管支气管结核。因此,呼吸科医生、结核专科医生、支气管镜医生尤其要提高对该病的认识,尽量避免误诊、漏诊。
总之,TO是一种良性疾病,病因不明,进展缓慢,多数预后良好,当并发其他疾病或支气管镜检查表现不典型时更易误诊、漏诊。典型的支气管镜检查表现,以及组织病理学检查是确诊TO的金标准。胸部CT薄层扫描对TO有提示作用。
[1] Shi JY, Hsueh PR, Chang YL, et al. Tracheal botryomycosis in a patient with tracheopathia osteochondroplastica. Thorax,1998,53(1):73-75.
[2] 陈壬寅,张继萍.骨形成性气管病一例报告.中华结核和呼吸杂志,1991,14(5):241.
[3] Nienhuis DM, Prakash UB, Edell ES. Tracheobronchopathia osteochondroplastica. Ann Otol Rhinol Laryngol,1990,99(9 pt 1):689-694.
[4] Secrest PG, Kendig TA, Beland AJ. Tracheobronchopathia Osteochondroplastica. Am J Med,1964,36:815-818 .
[5] Zhu Y, Wu N, Huang HD, et al. A clinical study of tracheobronchopathia osteochondroplastica: findings from a large Chinese cohort. PLoS One, 2014,9(7):e102068.
[6] 王彩英,张映铭,张海涛,等. 骨化性气管支气管病一例.中华结核和呼吸杂志,2013,36(5):381-382.
[7] 黄从刚,陈谦学,赵仁平,等.骨化性气管支气管病误诊为支气管内膜结核1例.中国临床医学影像杂志,2011,22(5):374-375.
[8] 庞玉林,秦桂香. 骨化性气管支气管病误诊支气管结核1例报告.中外医学研究,2015,13(25):163.
[9] 李光明,杨蓉美,方育霞. 骨化性气管支气管病误诊1例.实用医学杂志,2012,28(2):335.
[10] 徐涛,应华娟,付中明,等. 误诊为哮喘的骨化性气管支气管病3例并文献复习.中国乡村医药,2015,22(15):13-14.
[11] 邢西迁,魏星,刘艳红. 骨化性气管支气管病2例报告并文献复习.中国内镜杂志,2012,18(2):214-216.
[12] Smisek PO,Ozcelik U,Demirkazik F,et al. Tracheobronchopathia osteochondroplastica in a 9-year-old girl. Pediatr Pulmonol, 2006,41(1):95-97.
[13] Jepsen O, Sorensen H. Tracheopathia osteoplastica and ozaena. Acta Otolaryngol, 1960,51:79-83.
[14] Prakash UB. Tracheopathia osteoplastica. Semin Respir Crit Care Med, 2002,23(2):167-175.
[15] Jabbardarjani HR,Radpey B,Kharabian S, et al. Tracheobronchopathia osteochondroplastica: presentation of ten cases and review of the literature. Lung, 2008,186(5):293-297.
[16] 李时悦,欧阳能太,钟南山. 骨化性气管支气管病. 中华结核和呼吸杂志,2001,24(7):414-416.
(本文编辑:范永德)
Analysis of 3 cases with traeheobrochopathia osteochondroplastics misdiagnosised as others diseases
HUZhi-min,WUMing-di,XIANGRong,ZHANGJian-shuang,JINGQiu-sheng.
WuhanPulmonaryHospital,WuhaninstitutionoftuberculosisforpreventionandCure,Wuhan430030,China
JingQiu-sheng,Email:tuberculosis@sina.com
We retrospectively analyzed general information, clinical symptoms, signs, past history, chest CT features, bronchoscopy characteristics, laboratory results, treatment, and outcomes in 3 cases missed diagnosed and misdiagnosed with traeheobrochopathia osteochondroplastics (TO). The causes of missed diagnosis and misdiagnosis were also analyzed and discussed. Three cases were young men. One case was misdiagnosed as bronchitis with poor curative effect treated by antibiotics which was suspected as bronchial tuberculosis by bronchoscopy. One cases was misdiagnosed as tracheobronchial tuberculosis and treated with antituberculosis drugs for four months. One case were multi-drug resistant tuberculosis complicated with tracheobronchial tuberculosis and TO, but TO was missed diagnosed at earlier stage. Finally, all patients were diagnosed definitely with pathology by bronchscopy biopsy. The main causes of misdiagnosis or missed diagnosis were nonspecificity of clinical manifestation, the atypical features in bronchoscopy and complicated with tracheobronchial tuberculosis in three cases with TO. Respiratory physicians, TB doctors and respiratory endoscopy doctors should deepen understanding and reduce misdiagnosis in practice.
Tracheal diseases; Ossification; Tuberculosis; Misdiagnosis; Diagnosis, differential
10.3969/j.issn.1000-6621.2016.09.017
430030 武汉市肺科医院 武汉市结核病防治所呼吸内镜科
靖秋生,Email: tuberculosis@sina.com
2016-05-19)
