内镜下高频电刀联合尼龙绳切除大肠有蒂大息肉42例临床分析
2016-05-14吴秀萍杨治中王卫芬李金萍
吴秀萍 杨治中 王卫芬 李金萍


[摘要] 目的 探讨内镜下高频电刀联合尼龙绳切除大肠有蒂大息肉的价值。 方法 回顾性分析2009年7月~2014 年7月收治的42 例大肠有蒂大息肉患者的临床资料。 结果 42 例患者在内镜下高频电刀联合尼龙绳共切除49枚息肉,成功率100%,术中及术后无一例患者发生肠出血、肠穿孔等并发症,也无一例患者发生息肉切除尼龙绳结扎脱落现象。49枚息肉术后病理检验,管状腺瘤11枚,绒毛状腺瘤14枚,混合性息肉18枚,幼年息肉6枚,其中12枚腺瘤伴轻至重度不典型增生,1枚绒毛状腺瘤局部癌变,因癌变局限于切除息肉内,为高分化腺癌,内镜下已完整切除,切缘未累及,未进一步手术治疗。术后1~6个月后复查结肠镜见息肉切除处均修复正常,之后1年复查结肠镜未见异常。 结论 内镜下高频电刀联合尼龙绳切除大肠有蒂大息肉是一种安全、有效、经济的方法。
[关键词] 大肠息肉;尼龙绳;高频电刀;切除
[中图分类号] R656.9 [文献标识码] B [文章编号] 1673-9701(2016)08-0085-04
息肉广义指突出于消化管内的隆起性病变,狭义上仅指黏膜局限性隆起,包括肿瘤性和非肿瘤性[1],一般所说的息肉为狭义上息肉。大肠息肉为结肠镜检查中最常见的病变,其中大多数位于乙状结肠或直肠,单发多见,发病率随年龄增长而增长,因大肠息肉可以发生癌变,特别较大(直径>2 cm)的腺瘤性息肉,癌变率较高,其中尤以绒毛状腺瘤为高,加之有的息肉表面易糜烂导致出血,故临床上极为重视,应予切除。本文现对我院2009年7月~2014 年7月收治的42例大肠有蒂大息肉患者的临床资料进行分析,旨在探讨内镜下尼龙绳联合高频电刀切除大肠有蒂大息肉的价值,现报道如下。
1 资料与方法
1.1 一般资料
42 例患者中行内镜治疗前均经结肠镜检查确诊为大肠有蒂大息肉。42例患者中,男24 例,女18 例,性别比例1.33∶1,年龄3~79 岁,平均(62.2±7.1)岁,其中70岁以上患者7例,占16.67%;42例患者中单发息肉36例(占85.71%),多发性息肉6例(占14.29%)。
1.2 临床表现
多数患者无明显症状(21例,占50.00%),少数有腹部不适、腹胀、大便习惯改变(12例,占28.57%)及大便带血或便血(9例,占21.42%)。
1.3 内镜下表现
42例患者术前先行结肠镜检查见到肠黏膜向腔内局限性隆起,直径2~4 cm,有蒂,共49枚,均取组织病理检验。分型:增生性息肉2例2枚、管状腺瘤8例10枚,绒毛状腺瘤12例13枚,混合性息肉15例18枚,幼年息肉5例6枚;息肉位于升结肠者3例3枚,横结肠者2例3枚,降结肠者8例10枚,乙状结肠者13例15枚,直肠者16例18枚。见表1。
1.4 治疗方法
1.4.1 术前准备 所有患者在息肉切除术前检查凝血功能、血常规无异常,并了解患者有无服用阿司匹林等抗血小板药及抗凝药物,如有,应停药4~7 d;术前对患者进行心理辅导,向患者及其家属说明手术情况,解除患者恐惧心理,增加患者及其家属对医护人员的信心,并签暑知情手术同意书,对于小儿或极度恐惧者则在麻醉下进行;进行严格的肠道清洁准备,先口服100~120 mL硫酸镁(25%),再在1 h内服完1500~2000 mL水,如口服液体有困难而确定息肉位于乙状结肠或直肠者可在术前2 h用温水500~1000 mL清洁灌肠2~3次使患者尽量排空粪便及肠液(千万不可采用甘露醇或山梨醇清洁肠道,因其在肠道内经细菌分解发酵会产生氢气及甲烷等易燃气体,遇电火花时可发生爆炸意外而致命);器械准备:尼龙绳套扎器(OLYMPUS HX-20L-1)及尼龙绳,高频电发生器(OLYMPUS PSD-30),电圈套器(OLYMPUS SD-9U-1),钛夹释放器(OLYMPUS SD-9U-1)及钛夹,息肉回收器;患者左侧卧位,取掉患者所有金属物品(有心脏起搏器者为禁忌证),以免导电造成损伤,连接好电极板。
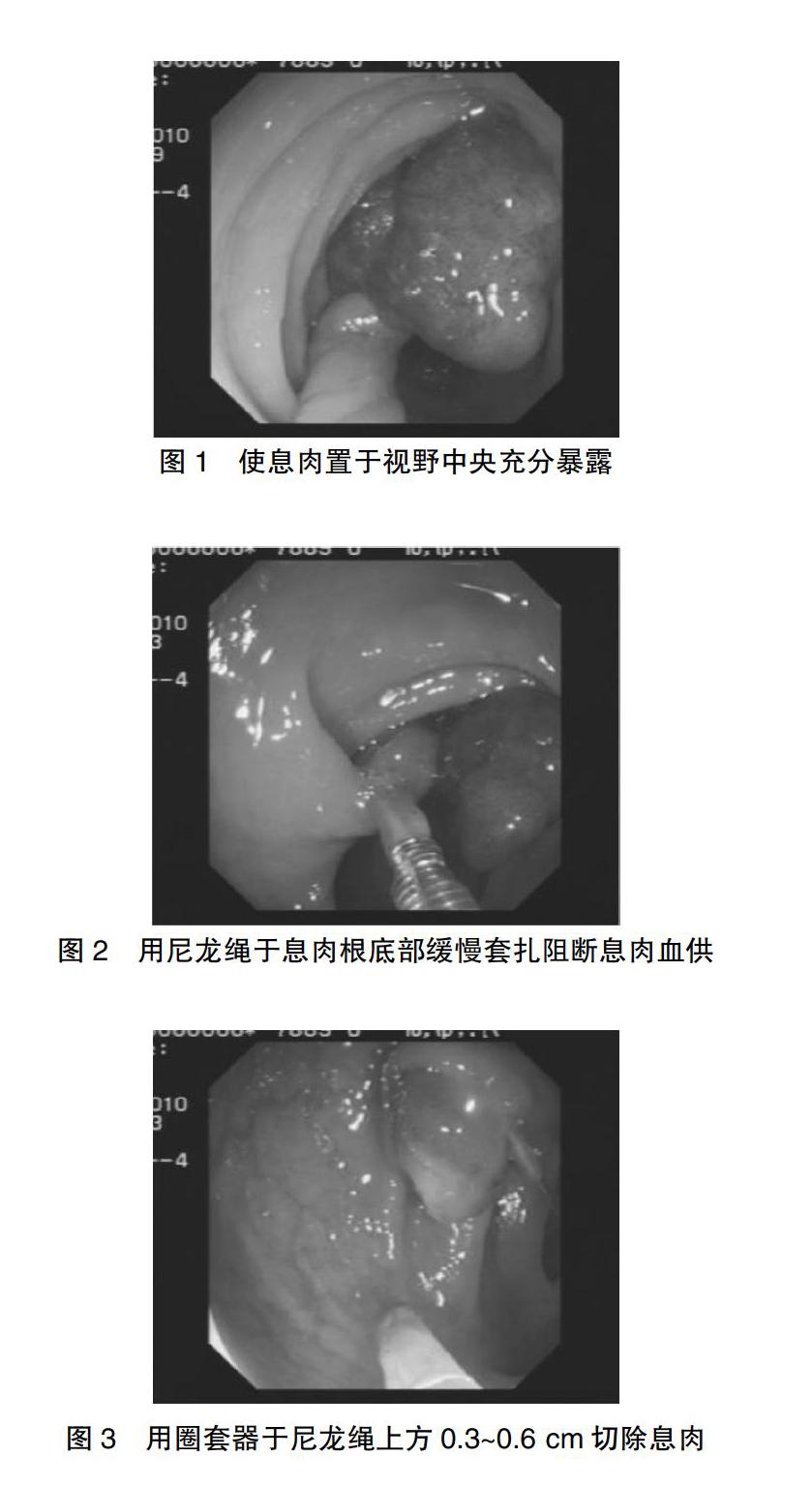
1.4.2 操作方法 先行结肠镜检查,发现息肉后观察息肉部位、大小、形态及数目,调整好位置,使息肉置于视野中央,充分暴露,息肉与镜端距离要适当[2],不要过于靠近息肉,也不能距离息肉过远,要便于治疗的操作(图1);调整好位置后,先用尼龙绳尽量于息肉根底部缓慢套扎以阻断息肉血供(图2),切忌用暴力,否则机械性切割易导致出血,待息肉发绀变紫(说明息肉血供已阻断)后,将尼龙绳释放,再用圈套器于尼龙绳上方0.3~0.6 cm处缓慢收紧圈套袢,圈套时切忌用暴力,不能过于靠近尼龙绳,以免电切时尼龙绳同时灼烧脱落,套好后即可通电,先电凝,后电切,反复间断多次通电,逐渐割断(图3),在通电时要注意有无肠蠕动,一旦有蠕动即停止通电,以免灼伤邻近黏膜,如息肉较大或长蒂不易一次圈套时,可分块切除,先圈套息肉头部,一部分做斜形切除,再斜形切除对侧部分,使头部变小,再完整地圈套息肉基底上方切除,长蒂息肉先把息肉切除后再切除残留下来的长蒂。切除息肉后观察创面有无出血及穿孔,如见出血,可用高频电凝止血及金属夹夹闭创面。
1.4.3 术后处理 息肉切除后尽可能吸净腔内气体再用息肉回收器取出送病理检验,病理检验时注意有无癌变,如有癌变者,要明确癌变部位、浸润深度、分化程度及切缘是否有累及情况,如分化程度好、内镜下已完整切除、切缘未累及者,要严密随访,对于分化程度差、切缘累及、有血管及淋巴管浸润者,则需追加外科根治手术;术后禁食6 h,卧床休息1~3 d,1~2周避免剧烈运动,1周内不可吃粗粮及刺激性食物,保持大便通畅,密切观察患者是否出现腹痛、便血,如发现腹痛、便血等情况要及时处理;术后1~6个月复查结肠镜,之后1年复查1次,如阴性可2~3年复查1次。
1.5 统计学方法
应用SPSS15.0统计学软件进行统计分析,计数资料用χ2检验,P<0.05为差异有统计学意义。
2 结果
42例患者在内镜下高频电刀联合尼龙绳共切除49枚息肉,成功率100%。息肉直径2~3 cm 21枚,直径3~4 cm 28枚,平均3.1 cm,均有蒂,49枚息肉共使用尼龙绳49根,所有息肉均完全切除,术中无一例患者发生肠出血、肠穿孔等并发症,也无一例患者发生息肉切除尼龙绳结扎脱落现象。高频电凝电切手术治疗出现的并发症以出血和灼伤为常见并发症,国外文献报道出血率为13%[3],特别是蒂较粗的息肉,单纯高频电刀切除时,由于中央血管没有分电凝或者电凝过度损伤组织,形成溃疡,易引发出血情况。本组研究的42 例患者49枚息肉在高频电刀切除前先用尼龙绳于息肉根部勒紧阻断息肉血供及缩小息肉基底,再予高频电刀切除,结果术中及术后无一例患者发生肠出血、肠穿孔等并发症,肠出血、肠穿孔发生率为0%。本组研究的高频电刀联合尼龙绳切除大肠有蒂大息肉的方法显著降低了并发肠出血、穿孔的风险。
术后切除物全部送病理检验,49枚息肉的病理检验结果:管状腺瘤11枚,占22.45%,绒毛状腺瘤14枚,占28.57%,混合性息肉18枚,占36.73%,幼年息肉6枚,占12.24%,其中12枚腺瘤伴轻至重度不典型增生,1枚绒毛状腺瘤局部癌变,见表2。直径2~3 cm 2枚伴不典型增生,直径3~4 cm 10枚伴不典型增生,1枚癌变,不典型增生发生及癌变率随息肉大小增大而增加(P<0.05),见表3。
42例患者术后均住院观察3~7 d,无一例出现肠出血及肠穿孔等并发症,1~6个月后复查结肠镜,息肉切除处均修复正常,之后1年复查结肠镜未见异常。有癌变的1例患者,息肉直径3.8 cm,因癌变局限于切除息肉内,为高分化腺癌,内镜下已完整切除,切缘未累及,故未进一步手术治疗,予严密内镜随访,1个月后复查结肠镜,息肉切除处均修复正常,之后半年及1年复查结肠镜未见异常。
3 讨论
大肠癌是常见的恶性肿瘤,是我国发病率增长最快的肿瘤之一,且趋于年轻化[4,5]。研究发现,诊断性结肠镜穿孔率为0.03%~0.65%,治疗性肠镜穿孔率为0.073%~2.14%[6],所以结肠镜在大肠疾病的诊治中安全性较高,目前诊断大肠息肉的最佳方法是应用内镜检查[7]。常规结肠镜检查能够确定病变的部位、大小、形态等,是发现大肠息肉最有效的手段。内镜检查过程中还可以直接取组织活检明确病变性质,所以结肠镜也是筛查各种大肠癌的最后一步程序。内镜下行大肠息肉切除术有效降低大肠癌的发病率,具有操作简便、安全有效、经济实用、微创、恢复快等特点。内镜检查能够做到早期发现,内镜下治疗安全有效[8]。因此结肠镜检查在临床上有非常广泛的应用[9]。
大肠息肉起源于黏膜层,分瘤性息肉和非瘤性息肉。瘤性息肉即腺瘤性息肉,非瘤性息肉包括错构瘤性息肉、炎症性息肉和增生性息肉,瘤性息肉都有癌变潜能[10]。目前认为绝大多数大肠癌起源于腺瘤性息肉,通过腺瘤-腺癌顺序发生癌变[11]。腺瘤发生癌变的机率与肿瘤的大小、病理类型、不典型增生程度及外形有关,一般>2 cm,绒毛状腺瘤、重度不典型增生、广基腺瘤癌变率较大[12]。因此早发现、早切除大肠腺瘤可预防大肠癌的发病,有研究证实内镜检出及切除腺瘤可使大肠癌的发生率减少76%~90%,并可使大肠癌的死亡率降低90%以上[13]。因此一旦发现,应及时给予治疗[14]。
内镜下治疗大肠息肉有多种方法,高频电凝电切术、高频电凝灼除法、微波凝除法、活检钳咬除、黏膜切除术、药液注射、尼龙套扎加电圈套、激光、氩离子凝固术等,在手术治疗方法选择时应根据患者息肉的实际情况即息肉大小、形态、位置、数目、有无蒂、隆起高度、基底宽度、长短粗细等[15]。内镜下息肉切除最常见的并发症是出血和穿孔。结肠巨大息肉的粗蒂中走行的滋养血管较粗大,位于息肉中央,如果很快将息肉切下,会因血管未凝固造成出血,如电凝过深又会造成穿孔,所以单纯高频电刀切除大息肉时易引起术中及术后迟发出血和穿孔,但在高频电切除息肉前,先用尼龙绳于息肉根部勒紧阻断息肉血供及缩小息肉基底,可以减少内镜下大息肉切除术中及术后迟发出血及穿孔的并发症。对于粗蒂息肉,近年来许多学者研究发现,内径直视下金属夹或尼龙圈结扎大息肉蒂部,阻断血流后再行电凝切除,能明显增加治疗的安全性[16,17]。本组研究对象中无一例患者发生肠出血、肠穿孔等并发症,也无一例患者发生息肉切除尼龙绳结扎脱落现象,证实内镜下高频电刀联合尼龙绳切除大肠有蒂大息肉的优势。需要强调的是在内镜下高频电刀联合尼龙绳切除大肠有蒂大息肉的过程中应注意以下几点:①尼龙绳应尽量于息肉根底部缓慢套扎,切忌用暴力,否则机械性切割易导致出血;②尼龙绳套扎后要看到息肉发绀变紫方说明套扎有效;③电圈套器要距离尼龙绳上方0.3~0.6 cm处缓慢收紧圈套袢,圈套时切忌用暴力,不能过于靠近尼龙绳,以免电切时尼龙绳同时灼烧脱落;④电圈套器套好应先电凝,后电切,反复间断多次通电,逐渐割断。过去大肠大息肉主要是通过外科开腹行大肠切除术治疗,此方法对患者损伤大,痛苦多,花费高,本组研究通过内镜下高频电刀联合尼龙绳对大肠有蒂大息肉行切除治疗,与外科开腹手术相比,内镜下高频电刀联合尼龙绳切除大肠大息肉的方法损伤小、痛苦少,费用低。
综上所述,内镜下高频电刀联合尼龙绳切除大肠有蒂大息肉显著降低了内镜治疗大肠有蒂大息肉发生出血、穿孔的风险,是一种安全、有效、经济的方法,值得推广应用于大肠有蒂大息肉的切除。
[参考文献]
[1] 林三仁. 消化系统疾病电子内镜图谱[M]. 北京:北京大学医学出版社,2003:186.
[2] 刘运祥,黄留业. 实用消化内镜治疗学[M]. 第2版. 北京:人民卫生出版社,2007:157.
[3] 费志强,张清,周静. 高频电凝电切术加钛夹、注肾上腺素止血在结肠大息肉治疗中的效果[J]. 中外医疗,2015(13):1-5.
[4] 张秋生,彭侠彪,崔惠敏,等. 青年人大肠癌临床、内镜、病理特点分析[J]. 中华消化杂志,2004,21(5):349-351.
[5] 蔡善荣,郑树,张苏展. 不同年龄组大肠癌预后多因素分析的比较[J]. 中华肿瘤杂志,2005,27(8):483-485.
[6] 赵国刚,马亮亮. 大肠息肉诊断技术现状及进展[J]. 国外医药(抗生素分册),2013,34(3):142-145.
[7] 杜然. 分析结肠镜检查在慢性腹泻患者中的诊断价值[J].临床研究,2014,4(10):116-117.
[8] 袁珂,吴俊超. 大肠侧向发育型肿瘤的内镜形态及内镜下治疗[J]. 基层医学论坛,2013,17(16):2049-2051.
[9] Alimu River. Abudu heat-sealing Mann,Qi Qige. After endoscopic treat-ment of colorectal polyps in clinical curative effect observation of[J]. Asia Pacific Traditional Medicine,2012,8(12):155-156.
[10] Shussman N,Wexner SD. Colorectal polyps and polyposis syn-dromes[J]. Gastroenterol Rep(Oxf),2014,2(1):1-15.
[11] Ewing I,Hurley JJ,Josephides E,et al. The molecular geneticsof colorectal cancer[J]. Frontline Gastroenterol,2014,5(1):26-30.
[12] 陈灏珠. 实用内科学[M]. 第12版. 北京:人民卫生出版社,2007:1921.
[13] 来茂德. 结直肠癌早期病变概念的变更[J]. 中华消化杂志,2003,20(6):431-432 .
[14] Coe SG,Wallace MB. Colonoscopy:New approaches tobetter outcomes[J]. Curr Opin Gastroenterol,2012,28(1):70-75.
[15] 王一鸣,高娟. 大肠息肉内镜治疗进展[J]. 华南国防医学杂志,2011,25(2):176-178.
[16] Panos MZ,Koumi A. Argon plasma coagulation in the right and leftcolon:Safety-risk profile of the 60W-1.2l/ min setting[J]. Scandinavian Journal of Gastroenterology,2014,49(5):632-641.
[17] 张彩凤,夏永华,李贞娟,等. 经内镜胃黏膜下隆起性病变治疗方法探讨[J]. 中国内镜杂志,2012,18(7): 701-705.
(收稿日期:2015-10-15)
