骨水泥型全髋关节置换术与非骨水泥型全髋关节置换术的疗效对比分析①
2016-04-14唐华羽袁世伟
唐华羽,袁世伟
(佳木斯大学附属第一医院骨三科,黑龙江 佳木斯 154003)
骨水泥型全髋关节置换术与非骨水泥型全髋关节置换术的疗效对比分析①
唐华羽,袁世伟
(佳木斯大学附属第一医院骨三科,黑龙江 佳木斯 154003)
摘要:目的:探讨比较骨水泥型和非骨水泥型人工全髋关节置换术的术中、术后临床效果。方法:对自2012-12~2014-04在我院行全髋关节置换术的50例患者的临床资料进行分析,其中21例患者使用骨水泥型假体,29例患者使用非骨水泥型假体,术中主要对手术时间,术中出血量,术后对总住院日、住院日做记录,收集数据进行统计,术后随访采用Harris评分系统对髋关节功能评分。结果:非骨水泥型全髋关节置换术组和骨水泥型全髋关节置换术在手术用时、失血量等方面存在显著差异(P<0.05)。置换后 1 年,在患者髋关节 Harris 评分方面,两组之间均无显著差异(P<0.05)。结论:全髋关节置换术可以治疗髋关节疾病,对减轻病人痛苦,恢复髋关节功能有明显效果,术中应用骨水泥型假体和非骨水泥型假体在临床疗效无显著差异。非骨水泥型全髋关节置换能减少手术用时和术中出血。
关键词:人工关节置换;全髋;非骨水泥型;骨水泥型
人工全髋关节置换术(total hip arthroplasty,THA)是治疗严重性髋关节疾病骨科手术之一,在临床中得到广泛的应用[1,2], 人工全髋关节置换术在中国开展已经30余年,国外50余年都积累了大量的经验和教训。人工关节开展至今大概分为两个类型:骨水泥型和非骨水泥型。普遍认为这两种类型并非某一种最好,主要根据病人具体情况需要而定[3]。本研究于2012 -12~ 2014-04,对 50例患有严重髋关节疾病并需行THA的患者进行人工全髋关节置换术,收集应用骨水泥型假体组和非骨水泥型假体组的临床数据并进行对比研究,分析评价两种不同假体在人工全髋关节置换术中的应用后临床效果。
1资料与方法
1.1一般资料
自2012-12~2014-04,对在佳木斯大学附属第一医院行人工全髋关节置换术的50例髋关节病患者进行回顾性研究,术前病情分析,诊断明确,是全髋关节置换的手术适应证,根据患者年龄,骨质及全身情况,患者及家属意向分别选择骨水泥型假体(A组)和非骨水泥型(B组)A组共21例 其中男9例,女12例,左髋11例,右髋10例,年龄45~89岁,平均(62.32±3.14)岁,B组共29例 其中男17例,女12例,左髋17例,右髋12例,年龄37~82岁,平均(53.64±5.37)岁。THA原因包括:股骨颈骨折25例,股骨粗隆间骨折15例,无菌性股骨头坏死10例。
1.2方法
1.2.1术前准备
术前完善检查,明确诊断:行常规必要的理化检查,骨盆正位拍片,磁共振髋关节平扫,相关科室会诊协同治疗合并症;病情分析:髋关节疾病分型及根据个体差异,设计,选择合适假体。术前讨论:入院后1周内进行人工髋关节置换治疗,术前常规应用抗生素,都采用后外侧切口入路。
1.2.2手术操作
(1)患肢一般选择腰硬联合麻醉,必要时全身麻醉。(2)体位:患者取患肢在上的标准侧卧位,为防止骨盆倾斜,需要固定耻骨联合和髂后上棘,确保双侧髂前上棘连线与地面垂直。(3) 手术切口选择采用后外侧切口:以大转子顶点近端1/3,远端2/3偏向大转子嵴的后方约1cm处做12cm左右近端弧形切口,分离软组织,结扎血管,保护坐骨神经,切开关节囊,摸清小转子,根据术前讨论,摆锯股骨颈截骨。(4)髋臼显露:切除髋臼盂唇、髋臼窝内圆韧带残端及骨赘,暴露骨性缘,保持髋臼假体植入理想方向(外展 35~45°,前倾 15~25°)用髋臼锉扩大髋臼,以清除所有软骨,至细小点状出血出现为宜。脱位试模后,安放髋臼杯。(5)股骨髓腔扩髓后假体植入:显露大小转子,保持前倾角15°开口髓腔锉逐渐扩髓,选用合适大小的人工股骨头和假体柄试模。检查患肢长度,活动稳定性满意后。取出试模,装配匹配的股骨假体,并再次测试患肢长度、关节的稳定性及活动度。(6)闭合切口:止血,冲洗,修复关节囊和外旋肌,逐层缝合,放置引流管。
1.2.3术后处理和康复
术后常规抗炎输液,预防血栓。患肢维持外展位、防止后脱位。早期关节被动屈伸运动。术后48h内拔除引流管行 X 线片,确保假体位置情况良好。 骨水泥固定假体术后 4d在助步器辅助下下床活动, 非骨水泥假体术后 1周在助步器辅助下下床活动。 特殊患肢根据其实际情况,由医生决定患者是否可以独立行走。
1.2.4测量指标
分别记录及评价术中情况:手术时间、术中失血量。观察及评价术后临床结果:术后引流量、伤口愈合时间、住院时间。术后及术后至一年,每隔3个月拍X线复查。根据 Harris 分级标准。进行术后髋关节功能评分。
1.3统计学方法

2结果
2.1两组患者在手术过程中手术用时及术中出血量有显著差异(P<0.05)术后并发症、总住院日、术后住院日无明显差异(P>0.05)。见表1。
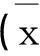
表1 两组患者平均手术用时、术中出血量、总住院日、术后住院日对比±s,n=50)
A,B组在平均手术用时,术中出血量相比,*P<0.05,术后住院日和总住院日相比#P>0.05。
2.2两组患者术后Harris髋关节评分与术前评分均有显著差异(P<0.05),术后两组患者Harris髋关节评分无明显差异(P>0.05)。见表2。

表2 两组患者术前及术后1、3、6、9、12个月髋关节 Harris 评分对比(分)
A,B组术前及术后相对比,#P>0.05。A组术前和术后对比*P<0.05。B组术前与术后对比**P<0.05。
3讨论
人工全髋关节数十年的开展在临床中积累了大量的经验.同时随着骨生物力学的普及;现代工程材料的研发;国内外学术交流的广泛开展.新的应用技术和新型假体在人工关节置换术这项高科技领域均有很大进步,证明了全髋关节置换可以治疗严重的髋关节疾病,改善关节的功能,减轻痛苦,成为可以长期存留于体内的,代替关节功能的"异物"[4]。通过本次研究也证实全髋关节置换术可以通过人工假体的置换达到置换病变坏死股骨头,缓解疼痛,恢复髋关节功能,稳定髋关节作用,间接延长患者生命和提高生活质量,全髋关节置换分为骨水泥型和非骨水泥型两种,通过此次术前和术后临床疗效对比,这两种方法都可以得到满意的临床疗效,不存在显著差异。在骨水泥型和非骨水泥型全髋关节置换术中,在手术用时,出血量方面,非骨水泥型有明显优势,存在显著差异,骨水泥型假体如需翻修时也会更加困难[5],同时骨水泥植入技术也要求术者技术更加全面。但是也并非所有患者都适用于非骨水泥型人工假体,如骨质疏松的患者[6]。本文得出两种全髋人工关节置换术均能缓解疼痛,维持关节稳定,恢复关节功能,得出的结论与临床结果一致。本文研究的时间较短,纳入病例数较少,术后随访年限短,无法判断长期疗效,同时存在术者主观多变性的客观存在,有些数据不可避免存在偏差,虽然两种方法都可达到相同的临床疗效,非骨水泥型THA更省时,出血更少,但选择假体时,主要根据病人具体情况需要而定,只有适应症,假体选择得当、术者技术成熟、术后康复得当,才能真正到达治疗的目的,降低并发症发生几率,更有效的提高患者生活质量。
参考文献:
[1]Rajpura A, Kendoff D, Board TN,et al. The current state of bea ringsurfaces in total hip replacement[J].Bone Joint J,2014,96(2):147-156
[2]Kynaston-Pearson F,Ashmore AM,Malak TT,et al.Primary hip replacement prostheses and their evidence base: systematic review of literature[J].BMJ,2013, 19(347):6956
[3]李长德,李鹏,董兴中.手术治疗粗隆间骨折的预后及影响因素的分析[J].黑龙江医药科学,2011,34(6):58-90
[4]MordecaiS, Sampalli S, Al-Hadithy N. Letter to the editor. Risk factors for early46dislocation after total lip arthroplasty: a matchea case-control Study[J]. J Orthop Surg(Homg Kong),2011,19(1):126-127
[5]李奇志.骨水泥型与非骨水泥型假体的置换应用特征[J].中国组织工程研究与临床康复,2007,11(34):6845-6848
[6]翟饶生,白晶.老年骨质疏松所致的股骨颈骨折的病因分析及治疗[J].中国老年学杂志,1997,4:245-246
(收稿日期:2015-04-15)
中图分类号:R687.4
文献标识码:B
文章编号:1008-0104(2016)01-0109-02
作者简介:唐华羽(1968~)男,黑龙江佳木斯人,硕士,副教授,硕士研究生导师。通讯作者:袁世伟(1988~)男,黑龙江七台河人,在读硕士研究生。E-mail:807849365qq.com。
