早期子宫内膜癌患者的复发和生存状况研究
2016-03-06张海云边红侠冯艳霞
张海云,边红侠,冯艳霞
(榆林市中医院妇产科,陕西榆林719000)
早期子宫内膜癌患者的复发和生存状况研究
张海云,边红侠,冯艳霞
(榆林市中医院妇产科,陕西榆林719000)
目的观察早期子宫内膜癌患者的复发和生存状况,探讨其影响因素。方法回顾性分析2007年1月至2010年12月期间我院妇产科收治的78例早期子宫内膜癌患者的临床病理资料和术后生存状况。采用Kaplan-Meier法计算年龄、病理分级、类型等各亚组3年无病生存率(DFS),并用Log-rank检验进行比较。采用单因素和多因素Cox比例风险回归模型进行预后分析。结果78例患者术后均获得随访,随访时间为6~79个月,中位随访时间为58个月。全部患者中复发13例(16.7%),中位复发时间为46个月(6~76个月),其中10例在术后5年内复发。全部患者的3年DFS为91.5%。病理分期、分级、类型、肿瘤最大径、术前血清CA125水平是导致直肠癌患者预后不良的独立危险因素,而淋巴结清扫是其保护因素(P<0.05)。结论早期子宫内膜癌的整体预后较好,但对于Ⅱ期、G3级、特殊类型、肿瘤最大径>2 cm、术前血清CA125水平>35 kU/L、未进行淋巴结清扫的患者应在术后5年内密切随访,早期发现复发转移。
子宫内膜癌;早期;复发;生存状况;预后
子宫内膜癌是我国第二大妇女生殖道恶性肿瘤,仅次于宫颈癌。由于子宫内膜癌发展较为缓慢,转移较晚,早期即可出现不规则阴道出血、排液、阵发性下腹痛等症状,故多数患者能早期诊断并及时进行治疗,预后较好,但病死率仍达到5%~15%,且呈逐渐上升趋势[1]。本研究通过回顾性分析78例早期子宫内膜癌的临床资料和随访结果,探讨影响患者复发和生存状况的相关因素,为临床干预提供了参考依据。
1 资料与方法
1.1 一般资料选取2007年1月至2010年12月期间我院收治的78例早期子宫内膜癌患者为研究对象,年龄30~84岁,平均(55.7±13.8)岁。纳入标准:(1)均在我院妇产科初治,且均接受手术治疗;(2)病理学检查结果确诊为子宫内膜癌;(3)按照2009年国际妇产科联盟(Ιnternational Federation of Gynecology and Obstetrics,FΙGO)制定的TNM标准分期为Ⅰ~Ⅱ期;(4)临床病理资料完整,术后均进行完整随访,且超过3年。排除标准:(1)未进行手术治疗者;(2)术后病理诊断为Ⅱ期以上;(3)合并其他原发恶性肿瘤;(4)因手术并发症死亡。
1.2 治疗方法与随访所有患者均接受手术治疗,其中筋膜外全子宫切除56例、广泛或次广泛子宫切除22例;双侧附件切除73例,保留一侧卵巢5例;盆腔淋巴结清扫68例,未进行淋巴结清扫10例。20例患者术后接受辅助放疗,27例患者术后接受辅助化疗,15例患者因雌激素受体(ER)和(或)孕激素受体(PR)阳性行辅助激素治疗。术后辅助治疗时间6~28个月,中位时间为12.5个月。所有患者出院后均通过门诊、电话或邮件等方式进行随访,术后3年内每3~4个月随访1次,3年后每半年随访1次,5年后每年随访1次。随访过程中仔细采集病史,并通过阴道细胞学涂片、胸部X线片、盆腔B超或CT、血清CA125水平等辅助检查来判断复发及转移情况。随访终点为肿瘤复发、转移及因肿瘤导致的死亡,随访截止日期是2014年12月。
1.3 资料收集通过查询病历的方式收集所有患者的年龄、病理分级、类型、肌层浸润深度、肿瘤最大径、脉管癌栓、腹腔液细胞学检查、手术方式、术后辅助治疗等临床病理资料,ER、PR、血清CA125水平等分子标志物结果。
1.4 统计学方法所有资料均采用SPSS19.0统计学软件进行统计分析,采用Kaplan-Meier法计算各亚组3年无病生存率(DFS),并用Log-rank检验进行比较,采用Cox比例风险模型进行单因素和多因素预后分析。以P<0.05视为差异有统计学意义。
2 结果
2.1 复发和生存状况78例患者术后均进行了随访,随访时间为6~79个月,中位随访时间为58个月。其中复发13例,复发率为16.7%,中位复发时间为46个月(6~76个月)。有6例(46.2%)患者在3年内复发,10例(76.9%)患者在5年内复发。复发部位包括盆腔复发10例(76.9%),阴道下段、尿道口、肺部各转移1例。13例复发患者经过治疗后,3例复发灶消失,至今仍然无瘤生存,9例因肿瘤复发死亡,1例因脑血管病死亡。全部78例患者的3年DFS为91.5%。
2.2 各亚组的预后比较年龄、病理分期、分级、类型、肌层浸润深度、肿瘤最大径、腹腔液细胞学检测、双侧附件切除、淋巴结清扫、术后辅助治疗、ER及PR的各亚组之间的3年DFS比较差异有统计学意义(P<0.05),见表1。
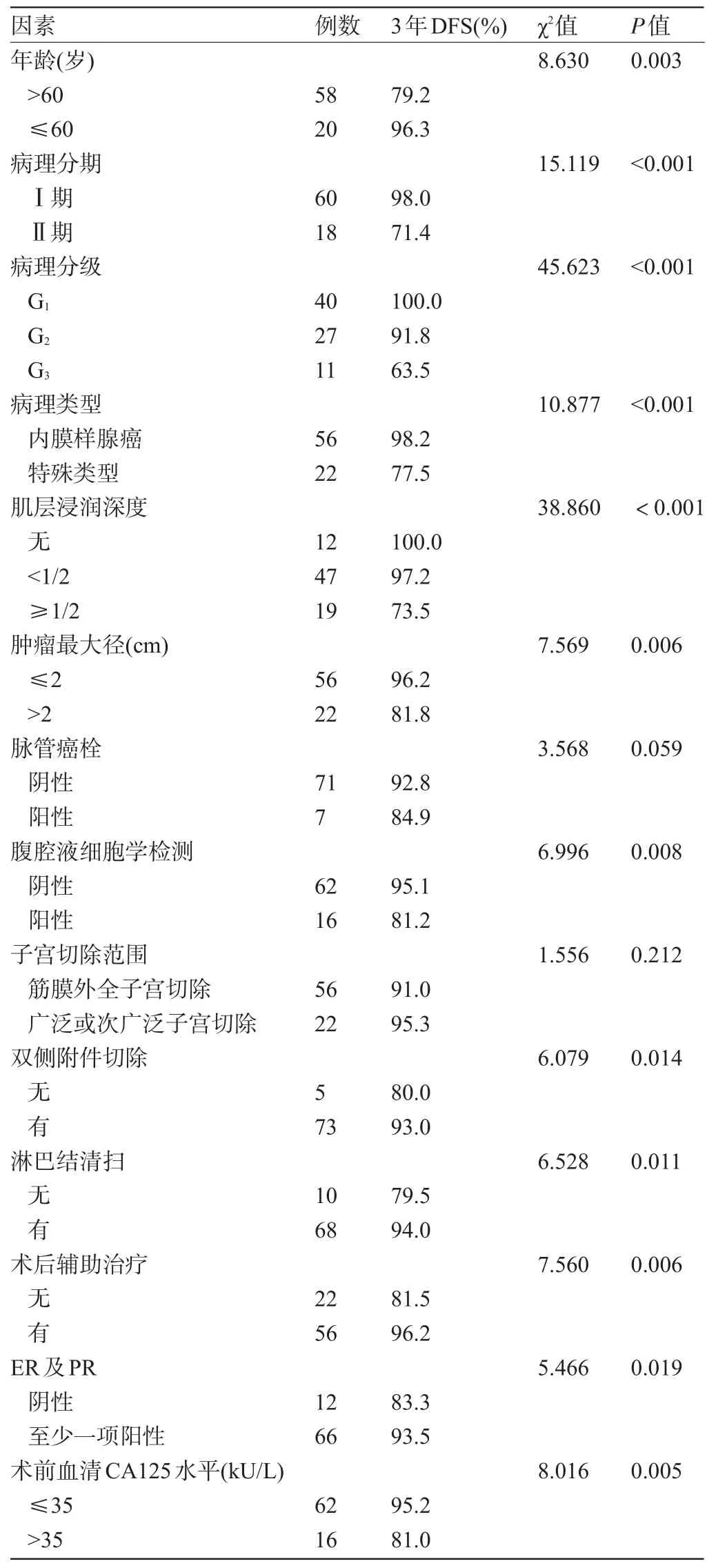
表1 各亚组的预后比较
2.3 单因素Cox比例风险回归模型分析结果年龄、病理分期、分级、类型、肌层浸润深度、肿瘤最大径、腹腔液细胞学检测、双侧附件切除、淋巴结清扫、术后辅助治疗、ER及PR与患者的预后有关(P<0.05),见表2。

表2 单因素Cox比例风险回归模型分析结果
2.4 多因素Cox比例风险回归模型分析结果将上表中P<0.20的因素进行多因素Cox比例风险回归模型进行分析,结果表明,病理分期、分级、类型、肿瘤最大径、术前血清CA125水平是导致直肠癌患者预后不良的独立危险因素,而淋巴结清扫是其保护因素(P<0.05),见表3。
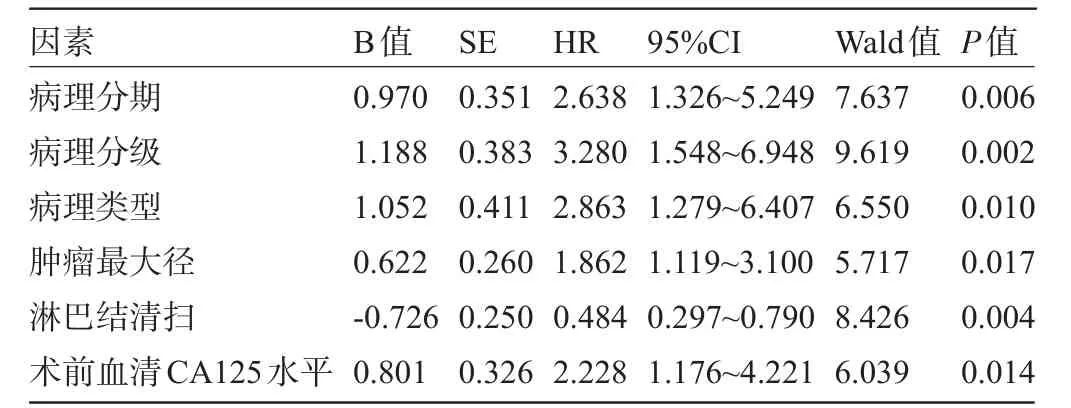
表3 多因素Cox比例风险回归模型分析结果
3 讨论
与多数恶性肿瘤不同,早期子宫内膜癌患者常出现不规则阴道出血、阴道排液、阵发性下腹痛等症状,故多数患者确诊时尚处于Ⅰ~Ⅱ期,手术疗效较好,术后生存状况较为理想,但仍有部分患者出现局部复发及远处转移,多发生在术后3年内[2]。本研究通过对78例接受手术治疗的早期子宫内膜癌患者进行随访,发现其复发率16.7%,中位复发时间为46个月,46.2% (6/13)发生在术后3年内,仅23.1%(3/13)发生在5年以后。虽然早期子宫内膜癌的复发率不是非常高,但一旦复发,预后常较差,本研究中13例复发患者中仅3例(23.1%)患者经过治疗后复发灶消失,其余10例患者均已死亡。因此,建议术后5年内对早期子宫内膜癌患者进行积极的随访时,特别是对于有高危因素的患者。
有研究报道>60岁的子宫内膜癌患者的复发率明显升高,生存时间显著短于≤60岁者,故年龄是导致患者预后不良的独立因素[3-4]。本研究中虽然>60岁患者的3年DFS为79.2%,明显低于≤60岁的96.3% (P<0.01),但多因素Cox回归分析结果显示年龄不是影响其预后的独立因素,这可能是由于多数高龄患者肿瘤的分化程度较低、肌层浸润程度较深,出现特殊病理类型的概率较高,故复发状况较差,故需要综合考虑年龄和其他因素的前提下进行预后分析才更有意义。
Dewdney等[5]将病理分期、病理类型、病理分级、肌层浸润程度作为子宫内膜癌复发的影响因素。本研究采用2009年FΙGO制定的TNM标准,该标准应用广泛,是目前多数临床医生采用的分期标准。其将Ⅰ期定义为肿瘤局限于子宫体,若侵犯宫颈间质但无宫体外蔓延归为Ⅱ期,结果表明,Ⅰ期患者的3年DFS为98.0%,明显高于Ⅱ期的71.4%(P<0.001),病理分期越晚预后越差,是其独立危险因素(P<0.05)。手术-病理分期能为准确地提供预后信息,还能为术后进行辅助治疗提供参考依据。
肿瘤细胞分级与患者的预后密切相关[6],本研究中G1、G2、G3级的3年DFS分别为100.0%、91.8%、63.5%,三组比较差异均有统计学意义(P<0.05),多因素Cox回归结果证实病理分级是导致预后不良的独立危险因素(P<0.05)。病理分级越高的肿瘤更倾向于向肌层、浆膜层等生长,发生深肌层浸润、淋巴结转移的几率更高,手术疗效和预后均较差。
本研究中病理类型为子宫内膜样腺癌者56例(71.8%),特殊类型22例(28.2%),包括浆液性乳头状癌20例(25.6%),透明细胞癌2例(2.6%)。特殊类型的3年DFS为77.5%,明显低于内膜样腺癌的98.2%(P<0.001),特殊类型是肿瘤复发的独立高危因素(P<0.05),与Bidzinski等[7]的研究结果一致。这可能是由于浆液性乳头状癌、透明细胞癌等特殊类型癌症早期确诊时常侵犯肌层或宫体外,容易发生远处转移,并且多数缺乏ER和PR表达,对化疗和激素治疗不敏感,故其预后较差。
有学者认为肿瘤最大径越大,淋巴结转移发生率更高,可替代肌层浸润深度作为预测早期子宫内膜癌患者预后的临床因素[8]。本研究中肿瘤最大径>2 cm的3年DFS为81.8%,明显低于≤2 cm的96.2%(P<0.01),肿瘤最大径是影响直肠癌患者复发和生存状况的独立危险因素(P<0.05),与近期的研究[9]结果一致。因此,术中肉眼评估肿瘤最大径不仅可作为确定手术范围的参考依据[10],还能对肿瘤复发和预后有一定的预测作用。
CA125是一种广泛存在于间皮细胞组织与米勒管上皮的健康及肿瘤细胞表面,一直以来被认为卵巢癌的特殊标志物。近年有多个研究[11-12]结果表明CA125阳性率与子宫内膜癌的病理分期、分级、肌层浸润程度、腹腔细胞学检查、附件及淋巴结转移有关,分化程度较低、深肌层浸润、淋巴结转移、淋巴脉管癌栓的患者中的血清CA125水平较高,预后更差。本研究结果表明术前血清CA125水平是复发的独立危险因素(P<0.05),可作为预测预后的影响因素。
本研究中进行淋巴结清扫患者的3年DFS为94.0%,明显高于未清扫的79.5%(P<0.05),是影响其预后的独立保护因素(P<0.05)。淋巴结清扫不仅可明确病理分期,指导术后辅助治疗,还是一种治疗手段,可减少局部复发率,改善其预后,特别是对于特殊类型肿瘤、病理级别高、淋巴结转移可疑阳性等高危因素的患者[13]。
综上所述,早期子宫内膜癌的整体预后较好,但对于Ⅱ期、G3级、特殊类型、肿瘤最大径>2 cm、术前血清CA125水平>35 kU/L、未进行淋巴结清扫的患者应在术后5年内密切随访,早期发现复发转移。
[1]Miller DS,King LP.Gynecologic oncology group trials in uterine corpus malignancies:recent progress[J].J Gynecol Oncol,2008,19(4): 218-222.
[2]Zalewski K,Rzepka J,Madry R,et al.Analysis of risk factors for recurrence after treatment of endometrial uterine cancer[J].Ginekol Pol,2009,80(9):687-693.
[3]Okuma K,Yamashita H,Kawana K,et al.Advanced age is a significant determinant of poor prognosis in patients treated with surgery plus postoperative radiotherapy for endometrial cancer[J].J Obstet Gynaecol Res,2010,36(4):757-763.
[4]Zusterzeel PL,Bekkers RL,Hendriks JC,et al.Prognostic factors for recurrence in patients with FΙGO stageⅠandⅡ,intermediate or high risk endometrial cancer[J].Acta Obstet Gynecol Scand,2008, 87(2):240-246.
[5]Dewdney SB,Mutch DG.Evidence-based review of the utility of radiation therapy in the treatment of endometrial cancer[J].Womens Health(Lond Engl),2010,6(5):695-703.
[6]Randall ME,Filiaci VL,Muss H,et al.Randomized phaseⅢtrial of whole-abdominal irradiation versus doxorubicin and cisplatin chemotherapy in advanced endometrial carcinoma:a Gynecologic Oncology Group Study[J].J Clin Oncol,2006,24(1):36-44.
[7]Bidziński M,Dańska-Bidzińska A,Derlatka P,et al.Metastatic lymph node ratio versus number of metastatic lymph nodes as a prognostic factor in gastric cancer[J].Ginekol Pol,2007,78(6):471-475.
[8]Chattopadhyay S,Cross P,Nayar A,et al.Tumor size:a better independent predictor of distant failure and death than depth of myometrial invasion in Ιnternational Federation of Gynecology and Obstetrics stageⅠendometrioid endometrial cancer[J].Ιnt J Gynecol Cancer, 2013,23(4):690-697.
[9]李明珠,王志启,赵丽君,等.Ⅰ~Ⅱ期子宫内膜癌患者复发及预后的影响因素分析[J].中华妇产科杂志,2013,49(6):455-459.
[10]Marcickiewicz J,Sundfeldt K.Accuracy of intraoperative gross visual assessment of myometrial invasion in endometrial cancer[J].Acta Obstet Gynecol Scand,2011,90(8):846-851.
[11]Chen YL,Huang CY,Chien TY,et al.Value of pre-operative serum CA125 level for prediction of prognosis in patients with endometrial cancer[J].Aust N Z J Obstet Gynaecol,2011,51(5):397-402.
[12]王岚.血清CA125检测对子宫内膜癌的临床价值[J].海南医学, 2012,23(1):119-123.
[13]梁美婷.早期子宫内膜癌预后因素分析[D].乌鲁木齐:新疆医科大学,2013.
Study of recurrence and survival status of patients with early stage endometrial cancer.
ZHANG Hai-yun,BIAN Hong-xia,FENG Yan-xia.Department of Gynaecology and Obstetrics,Yulin Hospital of Traditional Chinese Medicine, Yulin 719000,Shaanxi,CHINA
ObjectiveTo observe the recurrence and survival status of patients with early stage endometrial cancer,and to investigate the influence factors.MethodsClinical data and postoperative survival status of 78 patients with early stage endometrial cancer from January 2007 to December 2010 were retrospectively analyzed.Kaplan-Meier method was used to calculate 3-year disease-free survival(DFS)of each sub-group of age,pathologic stage,type and so on,and then Log-rank test was performed to compare them.Univariate and multivariate Cox proportional hazard regression model were used for prognosis analysis.ResultsAll the patients were followed up for 6~79 months,with the median of 58 months.Among the 78 patients,13 cases(16.7%)recurred,and the median recurrence time was 46 months(6~76 months),of which 10 cases recurred within 5 years after operation.All patients'3-year DFS was 91.5%.Pathological staging,grading,type,the maximal tumor diameter,preoperative serum CA125 level were the independent risk factors of poor prognosis in patients with rectal cancer,but lymph node dissection was the protective factor(P<0.05).ConclusionThe overall prognosis of patients with early stage endometrial cancer is better.However,the patients with phaseⅡ,grade G3,special type,the maximal tumor diameter>2 cm,preoperative serum CA125 level>35 kU/L and without lymph node dissection should be closely followed up within 5 years after operation,to early detect recurrence and metastasis.
Endometrial cancer;Early;Recurrence;Survival status;Prognosis
R737.33
A
1003—6350(2016)13—2153—04
10.3969/j.issn.1003-6350.2016.13.031
2016-01-29)
张海云。E-mail:2379319583@qq.com
