颈静脉孔区脊索瘤的CT及MRI诊断价值
2016-02-08叶进湖林峻宁李岳霖李
叶进湖* 林峻宁李岳霖李 鑫
(1 厦门长庚医院放射科,福建 厦门 361022;2 基隆长庚纪念医院放射科,台湾 基隆 20044;3 首都医科大学附属北京天坛医院神经外科,北京 100050)
颈静脉孔区脊索瘤的CT及MRI诊断价值
叶进湖1* 林峻宁1李岳霖2李 鑫3
(1 厦门长庚医院放射科,福建 厦门 361022;2 基隆长庚纪念医院放射科,台湾 基隆 20044;3 首都医科大学附属北京天坛医院神经外科,北京 100050)
目的探讨CT和MRI对颈静脉孔区脊索瘤的诊断价值。方法 回顾性分析7例经手术病理证实颈静脉孔区脊索瘤。术前2例行CT平扫;7例术前均行MRI平扫+增强。结果 2例CT表现为溶骨性破坏及软组织肿块,内可见点片状钙化,边缘侵蚀性。7例T1WI呈低信号或等信号,T2WI呈显著高信号,增强后轻中度强化,其中3例可见网格状强化;海绵窦、咽旁间隙、桥小脑角、小脑半球及脑干可见累及。结论 CT及MRI能较准确地显示肿瘤形态、部位、内部结构及与邻近结构的关系,对绝大多数病例可作出诊断,为临床制定手术方式及术后随访观察起到重要作用。
颈静脉孔;脊索瘤;计算机体层摄影;磁共振成像
脊索瘤是一种起源于脊索残余的少见低度恶性骨肿瘤,发生率为(0.08~1)/100万,具有局部破坏性,易侵犯骨质、神经、大血管等重要结构,切除后易复发,转移较少见。该肿瘤好发于中轴骨,尤其好发于中轴骨的两端[1]。颅内脊索瘤占颅内肿瘤的0.5%,绝大多数发生于蝶枕联合部,发生于颈静脉孔区非常罕见。颈静脉孔是沟通颅内外的重要孔道之一,包含舌咽神经、岩下窦、迷走神经、副神经、脑膜后动脉及颈静脉球;颈静脉孔区肿瘤种类多,依据来源于颈静脉孔结构还是原发肿瘤累及颈静脉孔分为原发性(颈静脉球瘤,神经鞘瘤,脑膜瘤,转移瘤)及继发性(脊索瘤,软骨肉瘤,横纹肌肉瘤)[2]。颈静脉孔区肿瘤位置深在,需借助于CT、MR发现。脊索瘤与颈静脉孔区其他肿瘤生物学行为、治疗方案及预后不同,术前CT、MRI正确诊断有助于制定最佳治疗方案及改善预后。目前国内外文献中,有关颈静脉孔区脊索瘤MR及CT的特征研究,仅限于个案报道[3]。我们收集了7例经手术病理组织学证实的颈静脉孔区脊索瘤的临床及影像学资料,旨在分析其CT及MRI表现,提高诊断及鉴别诊断。
1 材料与方法
1.1 一般资料:收集2001年7月至2015年10月间经手术病理证实的7例颈静脉孔区脊索瘤的临床及影像学资料。7例中男5例,女2例,年龄25~50岁,平均37.5岁。病程3个月~2.7年。患者主要临床症状包括头痛头晕,声音嘶哑、饮水呛咳,舌肌萎缩,面部麻木,耳鸣、听力下降,轻度偏瘫。
1.2 检查方法。2例行颅脑CT平扫:GE Light Speed 64排螺旋CT扫描仪,矩阵512×512,重组层厚、层距分别为3 mm及1 mm,窗宽/窗位分别为40 HU/400 HU和700 HU/4000 HU。7例患者术前采用1.5T Ingenia(Philips Healthcare,Best,the Netherlands)、Avanto 3.0T(Siemens,Erlangen,Germany)或1.5T Signa Excite HD (GE,USA)超导型磁共振成像系统行颅脑MRI平扫和增强。T1WI采用FSE或SE序列(TR 420~600 ms,TE 12~18 ms);T2WI采用FSE序列(TR 2240~3200 ms,TE 85~114 ms);包括注药前轴位T1WI及T2WI、矢状位 T1WI;经肘静脉快速注射对比剂Gd-DTPA(0.5 mmol/mL),注射剂量为0.1 mmol/kg,注射速率为2~3 mL/s,增强后轴位、矢状位、冠状位T1WI(参数同前)扫描。
2 结 果
2.1 肿瘤部位、形态:7例颈静脉孔区脊索瘤均单侧发病,其中右侧3例,左侧4例;肿瘤大小不等,1例为类圆形,6例为不规则形;2例边界清楚,5例边界不清楚。
2.2 肿瘤CT特征:2例CT表现为溶骨性破坏及软组织肿块形成,内可见点片状钙化,边缘侵蚀性(图1A),其中1例呈膨胀性溶骨性破坏。
2.3 肿瘤MR特征。T1WI:1例呈低信号,1例呈等信号(图1B),5例呈稍低信号(图2A);T2WI:1例呈稍高信号,5例呈均匀高信号(图1C),1例不均匀高信号(图2B)。增强后:3例轻度网格状强化(图2C),4例不均匀强化(图1D)。肿瘤对邻近结构侵犯:2例累及海绵窦;5例累及咽旁间隙;5累及桥小脑角;4例累及小脑半球;1例累及桥前池及脑干;1例继发小脑囊性变。

图1A 颈静脉孔膨胀性溶骨性破坏伴软组织肿块形成,内可见点片状钙化,边缘呈侵蚀性
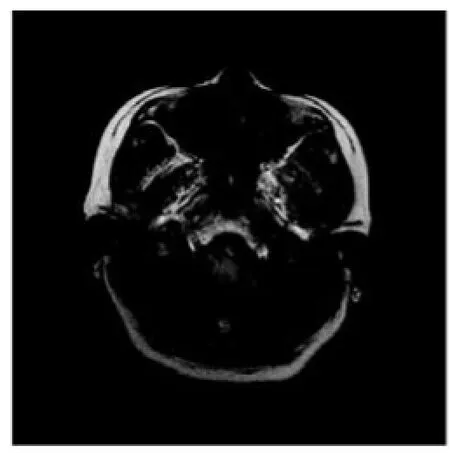
图1B T1WI示颈静脉孔区肿块呈等信号,信号均匀,肿块伸向左侧咽旁间隙,左侧斜坡部分累及
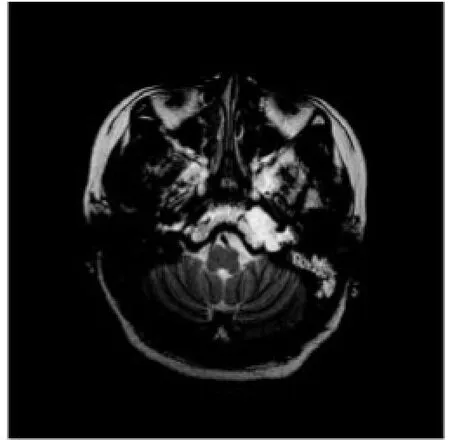
图1C T2WI示肿块呈显著均匀高信号,左侧乳突呈炎症改变
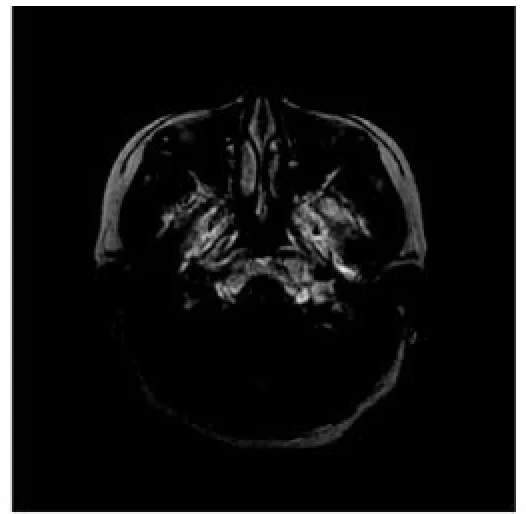
图1D 增强后T1WI示肿块显著不均匀强化
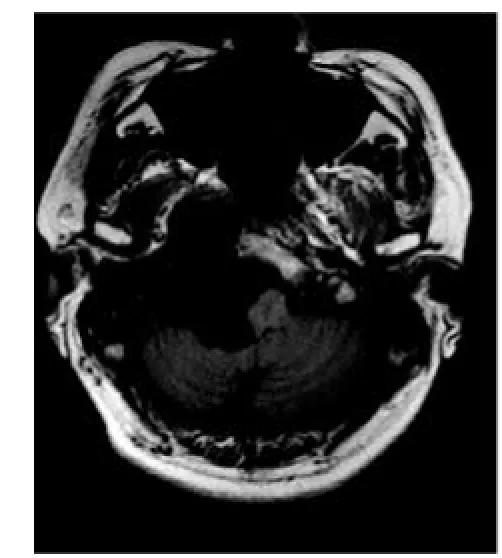
图2A T1WI示颈静脉孔区肿块呈稍低信号,信号不均匀,肿块伸向右侧咽旁间隙及桥小脑角,右侧斜坡部分累及
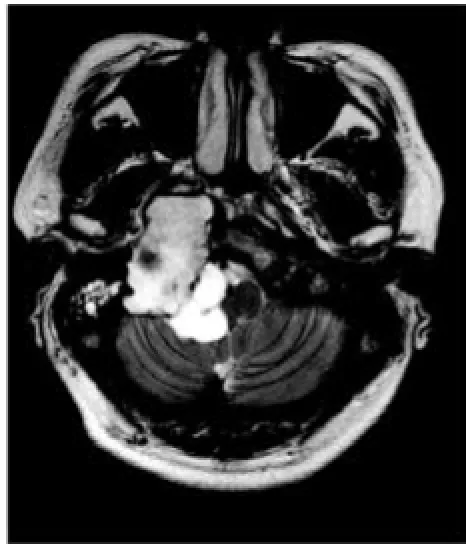
图2B T2WI示肿块呈显著不均匀高信号,继发囊性变压迫脑干及右侧小脑半球,右侧乳突继发性炎症

图2C 增强后T1WI示肿块不均匀强化,呈网格状

图2D 病理图(HE染色,×400)示液滴状瘤细胞呈条索状分布,周围散在黏液性背景
2.4 病理诊断:7例肿瘤镜下可见瘤细胞呈星芒状或液滴状,片状、条索状或散在分布,其中5例可见黏液性背景(图2D)。免疫组化显示CK、EMA、Vimentin阳性,其中6例S-100阳性。
3 讨 论
颈静脉孔(jugular foramen)位于后颅窝,由颞骨和枕骨的颈静脉切迹共同构成,是一具有内口、外口和球部的不规则形管道,内含神经血管等重要结构,发生肿瘤种类繁多。颈静脉孔区脊索瘤来源于异位的脊索残余,预后较典型部位脊索瘤差[4]。肿瘤大体标本呈分叶状,膨胀性生长,其内可见黏液、囊变坏死、小出血灶、钙化、骨化及软骨岛,易侵犯周围骨质,引起广泛骨质破坏。组织学上肿瘤由液滴状细胞组成,瘤组织被结缔组织分割成小叶,瘤细胞排列成小团状、片状、条索状、腺泡状,间质内常见退行性变、黏液样变性[4]。经典型脊索瘤最常见、软骨样型生长最慢、去分化型生长最快。
本组7例颈静脉孔区脊索瘤发生于中青年人,男性多于女性,与文献报道的典型部位脊索瘤基本一致[6]。脊索瘤是低度恶性肿瘤,生长缓慢,病程较长,其临床症状体征因肿瘤大小及发病部位而异,本组7例发生于颈静脉孔区,主要表现为脑神经及脑干等受压症状。临床症状体征不具有诊断特异性。
斜坡脊索瘤CT典型表现为早期溶骨性骨质破坏,晚期膨胀性溶骨性骨破坏,软组织肿块形成,内可见点片状残留骨,边缘侵蚀性破坏,本组2例颈静脉孔区脊索瘤CT检查均具有上述特征[7]。肿瘤内钙化还可见于软骨肉瘤、颈静脉球瘤等,故不具有诊断特异性。颈静脉孔区脊索瘤T1WI呈低信号或等信号,T2WI呈均匀或不均匀显著高信号[3]。脊索瘤T2WI信号不均匀是由于出血、黏蛋白聚集、骨片残留。短T1长T2信号,提示出血或黏液;长T1长T2提示坏死囊变;长T1短T2信号,提示钙化。GRE T2*、SWI显示出血及钙化敏感,SWI相位图有助于鉴别二者。脊索瘤T2WI明显高信号较有特征性,主要由长T2的黏液间质及分泌黏液的液滴状细胞所致,有别于颈静脉孔其他肿瘤。增强后均匀或不均匀强化,部分呈蜂窝状强化[8]:本组7例颈静脉孔脊索瘤MRI检查均未发现肿瘤内出血,与典型部位脊索瘤是否存在差异,有待更多病例进一步观察与研究。
诊断颈静脉孔区脊索瘤时需与其他几种肿瘤鉴别:①颈静脉球瘤同样可见溶骨性破坏,内可见片状钙化,边缘骨质浸润,但脑血造影示肿瘤富血供,MRI示椒盐征,不同于脊索瘤,后者乏血供,无椒盐征。②颈静脉孔神经鞘瘤内可见囊变坏死,钙化罕见,周围骨质受压性改变,结构完整,与脊索瘤较易鉴别[9]。③脑膜瘤内可见钙化,周围骨质受压移位,结构完整,偶尔可见增生硬化,后者为脑膜瘤较特异性征象,肿瘤富血供,MRI典型表现为等T1等T2,可见脑膜尾征,囊变坏死少见;与颈静脉孔脊索瘤容易鉴别[10]。④转移瘤也可见钙化及溶骨性骨质破坏、周围骨质浸润;原发肿瘤病史为诊断转移瘤提供重要依据,颈静脉孔区脊索瘤T2WI显著高信号有助于二者鉴别。⑤软骨肉瘤与脊索瘤发病年龄有交叉,均可见肿块内钙化及周围骨质浸润,T2WI均可呈显著高信号,单纯依靠影像学特征难于鉴别,最终诊断有赖于病理组织学。免疫组化染色很有帮助,脊索瘤对多种组织标志物均显示阳性,如Cyto-K6/7、EMA7/7、CEA6/7、GFAP0/7、Des0/7、α-AT7/7、Lyso4/7 ,而软骨肉瘤则均显示为阴性[11]。
颈静脉孔区脊索瘤治疗原则与典型部位脊索瘤相同,主要为手术辅以放疗。根治性手术、放疗可延长患者生存期。CT准确显示骨质破坏,MRI能准确显示肿瘤发生部位、侵及范围。本组7例颈静脉孔区脊索瘤,MR准确显示了海绵窦、脑干、咽旁间隙等重要结构的侵犯,外科医师依据术前影像学检查确定手术入路及手术方案。肿瘤侵及脑干、包绕血管神经及浸润骨质致使手术难以全切[12]。手术切除不完全或术后复发时,放疗有助于延长生存期。尚无证据支持全切后辅以放疗。脊索瘤化疗疗效不显著,目前不主张化疗;近年来,国外有文献报道将靶向药物应用于脊索瘤的治疗中,可能有很好的治疗前景[13]。脊索瘤转移占7%~14%,常见于淋巴结、肺、骨、脑及腹部脏器,尤其好发于体积大的肿瘤。
综上所述,CT及MRI能较准确地显示肿瘤形态、部位、内部结构及与邻近结构的关系,对绝大多数病例可作出诊断,为临床制定手术方式及术后随访观察起到重要作用。
[1] Ouyang TH,Zhang N,Zhang Y,et al.Clinical Characteristics, Immunohistochemistry,and Outcomes of 77 Patients with Skull Base Chordomas[J].World Neurosurg,2014,81(5/6):790-797.
[2] Ramina R,Maniglia JJ,Fernandes YB,et al.Jugular foramen tumors:diagnosis and treatment[J].Neurosurg Focus,2004,17(2): 31-40.
[3] Dwivedi RC,Ojha BK,Mishra A,et al.A rare case of jugular foramen chordoma with an unusual extension[J].Arch Otolaryngol Head Neck Surg,2011,137(5):513-516.
[4] 黄琦,吴皓,汪照炎,等.三例颈静脉孔脊索瘤的诊断和治疗[J].中华耳鼻咽喉头颈外科杂志,2008,43(8):577-581.
[5] 王海燕,吴永芳,许春伟,等.脊索瘤2例临床病例特征并文献复习[J].临床与病理杂志,2015,35(6):995-999.
[6] Tian K,Wang L,Wang K,et al.Analysis of clinical features and outcomes of skull base chordoma in different age groups[J]. World Neurosur,2016,92(8):407-417.
[7] 王冬梅,孙琦,杨献峰,等.脊索瘤的影像诊断及分期[J].中国临床医学影像杂志,2010,21(12):863-866.
[8] Maclean FM,Soo MY,Ng T.Chordoma:radiological-pathological correlation[J].Austr Radiol, 2005,49(4):261-268.
[9] Lee M,Tong K.Jugular foramen schwannoma mimicking paraganglioma:case report and review of imaging findings[J].Radiol Case Rep,2016,11(1):25-28.
[10] Yu Y,Xu H,Wang Y,et al.Papillary meningioma of the jugular foramen:A case report[J].Oncol Lett,2015,10(6):3655-3659.
[11] Pamir MN,Ozduman K.Analysis of radiological features relative to histopathology in 42 skull-base chordomas and chondrosarcomas[J].Eur J Radiol,2006,58(3):461-470.
[12] Wang K,Wang L,Wu Z,et al.Bone invasiveness is associated with prognosis in clivus chordomas[J].J Clin Neurosci,2016,27(5): 147-152.
[13] 王科,张俊廷.脊索瘤的靶向治疗研究进展[J].中国微侵袭神经外科杂志,2015,20(6):286-288.
Diagnostic Value of CT and MRI in Jugular Foramen Chordoma
YE Jin-hu1, LIN Jun-ning1, LEE Yue-lin2, LI Xin3
(1 Department of Radiology, Xiamen ChangGung Hospital, Xiamen 361022, China; 2 Department of Radiology, Keelung ChangGung Memorial Hospital, Taiwan 20044, China; 3 Department of Neurosurgery, Beijing TianTan Hospital, Capital Medical University, Beijing 100050, China)
ObjectiveTo investigate the value of CT and MRI findings in jugular foramen chordoma.Methods7 patients with pathologically-proved jugular foramen chordoma were retrospectively analyzed. Plain CT scanning was performed in 2 cases, and both plain and enhanced MRI were undergone in 7 cases before operation.Results2 tumors with plain CT scanning showed dissolving bone destruction, soft tissue mass, points of calcification within and erosion in edges. In MR images of 7 cases, the tumor showed hypo- or isointensity relative to gray matter on T1WI and extremely high signal intensity on T2WI. The tumor displayed mild to moderate enhancement on contrast-enhanced T1WI and grid-shaped intensification was visible in 3 cases. Cavernous sinus, lateral pharyngeal space, cerebellopontine angle, cerebellar hemisphere and brainstem were found to be implicated in 7 cases.ConclusionCT, and MRI enable to display the tumor's morphology, position, internal structure and its relationship with adjacent structures accurately. Approved to provide prompt diagnosis in most cases, they can play crucial roles for formulating clinical operation and post-operation follow-ups.
Jugular foramen; Chordoma; CT; MRI
R739.4;R445.2
B
1671-8194(2016)36-0013-03
*通讯作者:E-mail: yjh2005bj@sina.com
