内囊预警综合征患者静脉溶栓三例报道
2016-01-18马灿灿陈蓓蕾徐俊张熙斌叶靖李晓波吴晶涛
马灿灿,陈蓓蕾,徐俊,张熙斌,叶靖,李晓波,吴晶涛
内囊预警综合征(capsular warning syndrome,CWS)由Donnan教授在1993年提出,指24 h内发作至少3次的运动和(或)感觉症状,累及偏侧面部、上肢及下肢中的2个及以上部位,无皮质功能受损的临床综合征[1]。CWS进展为脑梗死风险高,40%~60%的头颅磁共振弥散加权成像(magnetic resonance imaging diffusion weighted imaging,MRI-DWI)发现内囊附近新发梗死病灶[2-3]。近年来,国内外文献对其临床、影像学表现和发病机制等有大量的报道,但是尚缺乏公认的治疗方案。目前认为,对于该疾病,多种治疗如抗血小板聚集、扩容和抗凝等疗效欠佳[4],重组组织型纤溶酶原激活剂(intravenous recombinant tissue plasminogen activator,rt-PA)静脉溶栓治疗的疗效争议颇大。现将2012年2月至2015年10月收集的接受rt-PA静脉溶栓的3例CWS患者的临床特征、影像学特点和治疗做如下报道。
1 病例介绍
病例1,患者男性,38岁,右利手,2013年2月11日因“反复发作性言语不清伴右肢无力5 h”入住我院。患者入院5 h前起床后发现言语不清,右侧肢体无力,约2 min后自行缓解。此后的3 h内有4次发作,持续2~3 min缓解。来我院急诊期间再次出现右侧肢体无力,未完全缓解,无失语。完善头颅计算机断层扫描(computed tomography,CT)未见颅内出血后收治。
既往有“高脂血症”病史。否认家族史。吸烟史:吸烟19年,20~30支/日。
入院神经系统查体:右侧BP 110/80 mmHg,左侧BP 106/74 mmHg,神志清楚,构音障碍,右侧中枢性面舌瘫。双侧颈动脉区未闻及血管杂音。右侧上肢肌力1级、下肢肌力2级。深浅反射正常。脑膜刺激征阴性,右侧巴氏征阳性。
辅助检查:血常规、肝肾功能、尿酸、血糖、电解质、自身抗体和抗中性粒细胞胞质抗体未见异常。血脂分析:总胆固醇5.33 mmol/L,甘油三酯1.99 mmol/L,高密度脂蛋白胆固醇1.16 mmol/L,低密度脂蛋白胆固醇3.46 mmol/L。MRI-DWI示左侧放射冠密度改变,考虑为脑梗死超急性期改变(图1)。头颅计算机断层扫描血管造影术(computed tomography angiography,CTA)未见异常。颈部血管彩超和脑电图正常。
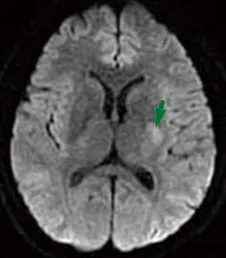
图1 患者1弥散加权成像检查示左放射冠高信号,弥散受限,提示急性梗死(箭头所示)
入院诊断:①内囊预警综合征;②高脂血症。ABCD3-I评分8分,首次美国国立卫生研究院卒中量表(National Institutes of Health Stroke Scale,NIHSS)评分11分,中国缺血性卒中亚型(Chinese Ischemic Stroke Subclassification,CISS)分型:穿支动脉病变,ASCO分型:A0S1C0O9。
诊疗经过:签署知情同意书后,给予患者rt-PA总量63 mg静脉溶栓治疗(剂量0.9 mg/kg)。溶栓过程中患者再发作肢体无力2次,持续10 min左右,最终症状完全缓解。溶栓24 h后加用阿司匹林肠溶片100 mg,1次/日;氯吡格雷75 mg,1次/日;瑞舒伐他汀10 mg,1次/晚。患者未再发作肢体无力和言语不清,出院时NIHSS评分0分。
出院随访:至今随访2年9个月,患者病情稳定未再发作,改良Rankin量表(modified
Rankin Scale,mRS)评分0分。
病例2,患者男性,33岁,右利手,2015年3月19日因“突发右侧肢体无力伴麻木3.5 h”收治脑卒中中心。患者入院3.5 h前突发右侧肢体无力,右手持物不稳,行走不能,伴右侧肢体麻木,言语含糊。外院头颅CT未见明显异常。持续2 h后症状部分缓解,至我院急诊。就诊过程中再次发作性右侧肢体无力1次,持续1 h,无失语。
既往有“睡眠呼吸暂停综合征”病史,无“高血压病、糖尿病、冠心病”病史。否认家族史。否认烟酒嗜好。
入院神经系统查体:右侧B P 177/105 mmHg,左侧BP 168/110 mmHg,体重指数30.42 kg/m2,神清,构音障碍,右侧中枢性面舌瘫。双侧颈动脉区未闻及血管杂音。右上肢肌力3级,右下肢肌力2级。右侧偏身感觉减退。右侧巴氏征阳性。
辅助检查:血常规、血糖、糖化血红蛋白、尿酸、肝肾功能、甲状腺功能、感染标志物、自身抗体和抗中性粒细胞未见明显异常。血脂分析:总胆固醇6.06 mmol/L,甘油三酯2.01 mmol/L,高密度脂蛋白胆固醇0.95 mmol/L,低密度脂蛋白胆固醇4.03 mmol/L。血同型半胱氨酸12.5μmol/L。MRI-DWI:左侧放射冠急性梗死(图2)。CTA:左侧大脑后动脉局部狭窄,左侧椎动脉近段动脉硬化斑块,管腔狭窄。颈部血管彩超:左侧颈动脉低回声扁平斑块,双侧椎动脉阻力指数偏高。颅内多普勒血流图(transcranial Doppler,TCD):双侧大脑中动脉狭窄(轻度)、左侧椎动脉盗血频谱形成(Ⅱ部分型)。
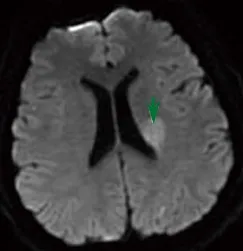
图2 患者2弥散加权成像检查示左放射冠高信号,弥散受限,提示急性梗死(箭头所示)
入院诊断:①内囊预警综合征;②高血压病;③高脂血症;④高同型半胱氨酸血症;⑤呼吸睡眠暂停综合征。ABCD3-I评分10分,首次NIHSS评分7分,CISS分型:穿支动脉病变,ASCO分型:A3S1C0O9。
诊疗经过:经知情同意后,予rt-PA总量70 mg静脉溶栓(剂量0.9 mg/kg)。溶栓过程中再次出现右侧肢体无力,当时NIHSS评分11分,持续30 min肢体无力逐渐好转。次日,患者反复发作肢体无力伴言语不清5次,持续5~20 min,NIHSS评分逐渐降低,终止发作时仅有构音障碍和口角歪斜,NIHSS评分2分。溶栓24 h后加用阿司匹林肠溶片100 mg,1次/日;氯吡格雷75 mg,1次/日;瑞舒伐他汀10 mg,1次/晚。同时,控制血压,指导患者康复锻炼。患者未再发作,出院时NIHSS评分1分。
出院随访:至今随访8个月,患者病情稳定,mRS评分0分。
病例3,患者女性,67岁,右利手,2015年5月16日因“反复头晕半月,再发1 d”就诊我院。患者半月前出现头晕,伴视物旋转,持续5 min左右症状缓解,与体位及头位改变无关,伴恶心,无复视,无心慌胸闷,无面色苍白,无多汗,无肢体无力、麻木,无言语不清。门诊颈部血管彩超:双侧颈动脉内膜增厚伴多发不均质扁平斑块,右侧颈总动脉重度狭窄(狭窄率为70%~99%),右侧锁骨下动脉多发强回声扁平斑块,无名动脉多发不均质斑块,双侧椎动脉狭窄,双侧锁骨下动脉盗血(隐匿型)。门诊以“右侧颈动脉狭窄”收住院。
既往体健。无“高血压病、糖尿病、冠心病”病史。否认家族史。否认烟酒嗜好。
入院神经系统查体:右侧B P 125/75 mmHg,左侧BP 114/75 mmHg,神志清楚,言语清晰,颅神经检查阴性,眼球震颤阴性。右侧颈动脉区闻及吹风样血管杂音。四肢肌力肌张力正常。感觉共济正常。深浅感觉正常。双侧病理征阴性。
辅助检查:血常规、肝肾功能、尿酸、电解质、血糖、凝血常规和糖化血红蛋白无明显异常,同型半胱氨酸22.0 μmol/L,血脂分析:总胆固醇5.33 mmol/L,甘油三酯1.77 mmol/L,高密度脂蛋白胆固醇1.55 mmol/L,低密度脂蛋白胆固醇3.19 mmol/L。TCD:右侧大脑前动脉狭窄(轻度)、左侧椎动脉闭塞,基底动脉病变;双侧后交通支开放,由前向后供血。MRI-DWI:双侧额顶叶皮层下白质退变,多发小缺血灶,老年脑改变。
入院诊断:右侧颈内动脉狭窄。
诊疗经过:给予阿司匹林肠溶片100 mg,1次/日;瑞舒伐他汀10 mg,1次/晚。患者于5月18日中午11点40分左右突发言语不清,伴右侧肢体无力,无肢体麻木,无意识障碍。查体:神志清楚,构音障碍,右侧中枢性面舌瘫。右侧上肢肌力0级,右下肢肌力1级。深浅感觉正常。右侧巴氏征阳性。急查头颅CT未见颅内出血。检查过程中,患者临床症状缓解。此后反复发作2次,持续3~5 min,每次发作症状均未完全恢复且持续时间超过30 min,经知情同意后,给予rt-PA 50 mg静脉溶栓治疗(剂量0.9 mg/kg)。溶栓过程中患者再次发作右侧肢体无力加重1次,持续10 min后肌力恢复至4级。溶栓后24 h加用阿司匹林肠溶片100 mg,1次/日;氯吡格雷75 mg,1次/日;瑞舒伐他汀10 mg,1次/晚。溶栓结束至5月19日之间患者共发作6次,持续3~15 min;5月20日发作1次,持续15 min,症状均部分缓解,终止发作时NIHSS评分3分。复查MRI-DWI:左侧基底节急性梗死灶(图3)。高分辨磁共振成像(high resolution magnetic resonance imaging,HR-MRI)显示:左侧大脑中动脉(middle cerebral artery,MCA)较对侧略纤细,M1段欠光滑(图4);左侧MCA M1段前上壁穿支口略高信号,局部穿支动脉未显示(图5);左侧MCA M1段前上壁略高信号条状斑块,累及穿支动脉口(图6)。
出院诊断:①内囊预警综合征;②右侧颈内动脉狭窄;③高同型半胱氨酸血症;④高脂血症。ABCD3-I评分8分,首次NIHSS评分14分,CISS分型:穿支动脉病变,ASCO分型:A3S1C0O3。出院时NIHSS评分2分。
出院随访:至今随访5个月,患者病情稳定,mRS评分0分。
2 讨论
CWS属于短暂性脑缺血发作(transient ischemic attack,TIA)中的一类特殊亚型,占所有TIA的1.5%左右,7 d内脑梗死的发生率高达60%[5]。其临床特征如下[1,6-8]:①系皮层下内囊部位缺血;②不伴有皮层症状如视觉忽略、失语或失用等,语言障碍表现为构音障碍;③主要表现为运动和(或)感觉功能障碍;④短时间内频繁、刻板的脑缺血发作,且发作间期可逐渐缩短;⑤易转化为脑梗死;⑥MRI-DWI上见梗死病灶主要位于内囊,也出现在丘脑、苍白球、壳核、放射冠和脑桥等部位;⑦血管成像技术或造影未发现大动脉狭窄。Donnan[1]首次报道CWS时发现,约42%患者CT显示内囊区梗死灶。随着DWI技术的广泛应用,CWS被更多诊断为腔隙性脑梗死,常出现在内囊附近和脑干[6]等部位。陈智才等[3]对11例CWS的临床分析发现7例患者的头颅MRI-DWI显示最终有病灶,并且全部位于内囊。Staaf等[7]报道的8例CWS中有7例MRI-DWI见新发梗死。可以通过ABCD3-I评分有效预测早期卒中风险,0~3分为低危组,4~7分为中危组,8~13分为高危组。本研究报道的3例患者均在24 h内反复出现TIA发作超过3次,表现肢体无力、肢体麻木及言语含糊为主的临床症状,符合CWS的诊断,且全部为卒中高危人群(ABCD3-I评分:8~10分),影像学上见内囊附近新梗死病灶,进一步证实CWS进展为脑梗死的风险极高。
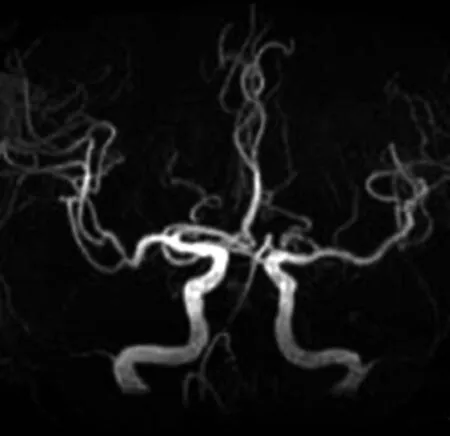
图4 患者3TOF-MRI显示左侧大脑中动脉较对侧略纤细,M1段欠光滑
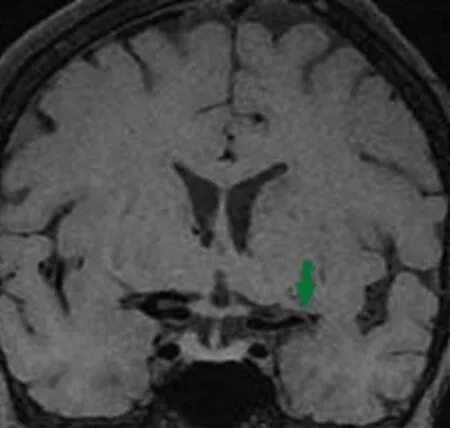
图5 患者3HD-MRI 3d CUBE T1显示左侧大脑中动脉M1段前上壁穿支口略高信号,局部穿支动脉未显示
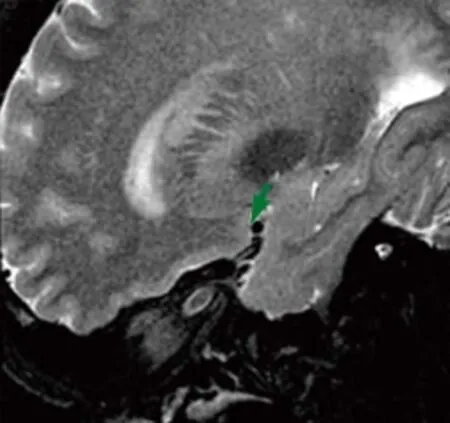
图6 患者3HD-MRI T2WI显示左侧大脑中动脉M1段前上壁略高信号条状斑块,累及穿支动脉口
CWS的发病机制较为复杂,目前尚未完全明确。小血管穿支动脉病变被认为是首要的机制[1,9]。Cohen等[9]发现Heubner回返动脉开口狭窄导致CWS,认为病因为小血管本身的动脉硬化性狭窄。其次,血管痉挛[10]、低灌注[11]、大脑中动脉夹层[12]、血流动力学改变[13]和梗死灶周边去极化[14]也可能参与其中。本次报道的3例患者有高脂血症、睡眠呼吸暂停综合征、高同型半胱氨酸血症及吸烟史等动脉粥样硬化的危险因素,常规血管成像技术均未发现责任大动脉狭窄,所有患者按CISS及ASCO分型均考虑为穿支动脉病变。HR-MRI作为新的MRI技术,能够更精确地呈现动脉管壁结构,在部分常规血管成像阴性的颅内动脉管腔内发现粥样硬化斑块。第3例患者HR-MRI显示无大血管狭窄,在大脑中动脉发出的穿支动脉口处发现动脉粥样硬化斑块,并且该穿支动脉为患者临床症状相关区域的供血血管,进一步验证了CWS的发病机制与穿支动脉病变有关。
目前CWS尚缺乏公认的标准治疗方案,抗血小板聚集(双抗或单抗)、降纤、抗凝、扩容、稳定斑块和控制血管危险因素等手段均很难控制其发作,这些治疗对改善CWS临床症状和延缓梗死恶化有效,但是难以阻止其发展为梗死的结局。对缺血症状持续超过30 min的患者,需要按急性缺血性卒中流程进行评估,必要时在溶栓时间窗之内给予静脉溶栓治疗。有临床研究证实静脉溶栓治疗对不同病因所致的所有卒中亚型均有益[15],但是在神经功能缺损症状快速缓解、频繁发作CWS的治疗上仍有争议。王孝良等[16]研究认为早期溶栓治疗能溶解阻塞血管的微血栓,TIA患者早期溶栓治疗能减少发作次数,降低急性脑梗死风险,尤其是对于高危患者,疗效更为显著。Vivanco等[17]报道4例CWS患者接受rt-PA溶栓治疗,3例临床症状得到完全缓解,1例在DWI上仍出现急性脑缺血性梗死病灶。González等[18]报道的1例CWS患者在静脉使用rt-PA后并没有改变其自然病程,CT发现梗死灶,遗留有神经功能缺损。钱海蓉等[19]对静脉溶栓后双重抗血小板聚集治疗CWS 1例进行报道,患者症状恢复,无神经功能缺损体征,随访6个月未再发作。本报道的3例ABCD3-I评分均为卒中高危患者,进行溶栓评估后给予rt-PA静脉溶栓治疗,未出现溶栓后出血,24 h后进行阿司匹林肠溶片和氯吡格雷双抗治疗,尽管MRI-DWI上有新缺血病灶,但未遗留严重神经功能缺损,终止发作时NHISS评分0~2分,随访时mRS评分0分。提示CWS患者静脉溶栓合并后续的双抗治疗安全有效,预后较好。
总之,CWS发作刻板且频繁,卒中风险高,临床医师需加强对该疾病的认识,对其实施个体化的卒中风险评估来指导治疗,以防症状进一步恶化。回顾国内外文献,CWS的发病机制仍未被完全阐明,普遍认为其与小血管穿支动脉病变有关,与颅内外大动脉病变关联不大。静脉溶栓治疗难以阻止梗死结局,但是可改善患者预后,在充分知情同意的前提下不失为一种安全有效的方法;后续的氯吡格雷和阿司匹林双重抗血小板聚集治疗也是改善临床转归的有效治疗方案。上述治疗方案尚缺乏循证医学证据,因此,有必要继续进行大样本的临床研究,以发现更为合理的治疗方案,改善患者功能残障,提高生活质量。
1 Donnan GA, O'Malley HM, Quang L, et al. The capsular warning syndrome:pathogenesis and clinical features[J]. Neurology, 1993, 43:957-962.
2 Lutsep HL, Albers GW, DeCrespigny A, et al. Clinical utility of diffusion-weighted magnetic resonance imaging in the assessment of ischemic stroke[J]. Ann Neurol, 1997, 41:574-580.
3 陈智才, 胡笑月, 周佳君, 等. 内囊警示综合征11例临床分析[J]. 中华神经科杂志, 2010, 43:824-827.
4 Muengtaweepongsa S, Singh NN, Cruz-Flores S.Pontine warning syndrome:case series and review of literature[J]. J Stroke Cerebrovasc Dis, 2010, 19:353-356.
5 Paul NL, Simoni M, Chandratheva A, et al. Populationbased study of capsular warning syndrome and prognosis after early recurrent TIA[J]. Neurology, 2012,79:1356-1362.
6 Saposnik G, Noel De Tilly L, Caplan LR. Pontine warning syndrome[J]. Arch Neurol, 2008, 65:1375-1377.
7 Staaf G, Geijer B, Lindgren A, et al. Diffusionweighted MRI findings in patients with capsular warning syndrome[J]. Cerebrovasc Dis, 2004, 17:1-8.
8 Zhou L, Ni J, Xu W, et al. High-resolution MRI fi ndings in patients with capsular warning syndrome[J].BMC Neurol, 2014, 20:14:16.
9 Cohen JE, Rabinstein A, Gomori JM, et a1. Capsular warning syndrome and crescendo lacunar strokes after atherosclerotic stenosis of the recurrent artery of Heubner[J]. J Clin Neurosci, 2012, 19:1730-1733.
10 Herve D, Gautier-Bertrand M, Labreuche J, et al. Predictive values of lacunar transient ischemic attacks[J]. Stroke, 2004, 35:1430-1435.
11 刘辉, 杜卫, 王利萍. 表现为内囊预警综合征的脉络膜前动脉梗死一例[J]. 中华神经科杂志, 2013, 46:575-576.
12 Prabhakaran S, Krakauer JW. Multiple reversible episodes of subcortical ischemia following postcoital middle cerebral artery dissection[J]. Arch Neurol, 2006,63:891-893.
13 Lalive PH, Mayor I, Sztajzel R. The role of blood pressure in lacunar strokes preceded by TIAs[J].Cerebrovasc Dis, 2003, 16:88-90.
14 Springer MV, Labovitz DL. The capsular warning syndrome reconsidered[J]. Cerebrovasc Dis, 2013,36:152.
15 Mistri AK, Robinson TG, Potter JF. Pressor therapy in acute ischemic stroke:systematic review[J]. Stroke,2006, 37:1565-1571.
16 王孝良, 许玉华. 短暂性脑缺血发作溶栓治疗的早期疗效与 ABCD2评分的关系[J]. 实用药物与临床, 2014,17:276-278.
17 Vivanco-Hidalgo RM, Rodriguez-Campello A, Ois A,et al. Thrombolysis in capsular warning syndrome[J].Cerebrovasc Dis, 2008, 25:508-510.
18 González Hernández A, Fabre Pi O, Cabrera Naranjo F, et al. Intravenous thrombolysis with recombinant tissue plasminogen activator in vascular warning syndromes[J]. Neurologia, 2014, 29:334-338.
19 钱海蓉, 韩晓琛, 王志伟. 静脉溶栓后双重抗血小板聚集治疗内囊预警综合征一例[J]. 中国脑血管病杂志,2014, 11:208-210.
