欧洲复苏委员会复苏指南-2015:创伤性心博骤停
2016-01-12都定元
都定元
欧洲复苏委员会于2010年8月15日在Resuscitation杂志发表了欧洲复苏委员会复苏指南-2010版[1],2015年7月17日在Resuscitation杂志发表了欧洲复苏委员会复苏指南-2015版[2]。其中第四部分为特殊情况(如电解质异常、中毒、溺亡、意外低温、高温、哮喘、过敏、心脏手术、创伤、妊娠、触电)下的心博骤停的复苏指南。笔者重点介绍欧洲复苏委员会复苏指南-2015版中创伤性心跳骤停(traumatic cardiac arrest,TCA)的复苏内容,以指导国内相关专业急救工作的实施,或作为制定我国TCA复苏指南提供参考。
TCA死亡率非常高,但是在自主循环恢复(return of spontaneous circulation,ROSC)后存活者的神经系统功能预后好于其他原因所致TCA[3-4]。对TCA的处理,时间是关键,抢救成功有赖于成熟的生存链,包括高级院前急救和综合的创伤中心救治。在TCA 迅速复苏时,强调同时处理可逆转的原因,这优先于胸部按压。
一、TCA诊断
创伤患者表现为濒死、没有自主呼吸或中心大动脉搏动消失,临床上即诊断为TCA。
濒临TCA状态的特征是心血管不稳定、低血压、非创伤区域外周脉搏消失和无明显中枢神经系统原因者意识恶化。如果未及时处理,这种状态会很快发展为心博停止。快速创伤重点超声评估有助于诊断和处理,但不应干扰复苏的实施。
至关重要的是内科疾病导致的心博骤停不要被误诊为TCA,而且必须按照通用的高级生命支持(advanced life support, ALS)原则处理。心博骤停或意识突然丧失的其他原因(如低血糖、中风、脑溢血)可导致继发性创伤发生。一些观察性研究报道约2.5%非创伤性院前心博骤停(out-of-hospital cardiac arrest,OHCAs)发生在车上。这些患者中,休克性心律[室颤或无脉性心动过速(ventricular fibrillation or pulseless ventricular tachycardia,VF/pVT)] 更常见。心博骤停的原因可从过去史、发生事故前的事件及包括12导联心电图在内的ROSC后评估等信息推断。
二、TCA预后影响因素和不予复苏
对于TCA是否存活尚无可靠的预测指标。存活有关的因素包括存在瞳孔反应,有组织的ECG节律和呼吸活动。短时间CPR 和院前时间也与是否存活有关。
一组大的系统性回顾报告了TCA总存活率分别为钝性伤3.3%、穿透伤3.7%,所有存活者中神经功能良好者仅1.6%。TCA结局是年龄依赖的,儿童预后好于成人。文献报道死亡率差异相当大(0~27%),反映了患者组合的不一致性和不同急救体系的救治差异。无脉性电活动(pulseless electrical activity,PEA)在 TCA 最初可能是低输出状态,心搏停止是TCA通常的心律。VF罕见,但预后最好。
一项研究报道TCA患者中,神经功能结局良好者,VF为36.4%,而PEA仅7%、心搏停止2.7%。但是其他研究报告,非休克性心律病死率为100%。美国外科医师学院(American college of surgeons,ACS)和美国急救医疗服务医师协会(national association of EMS physicians,NAEMSP) 制定了院前急救不予复苏指南,明确在以下情况时不予复苏:(1)死亡不可避免,或已死亡者。(2)创伤患者呼吸停止、无脉搏或无有组织的心电活动者。然而,也有报告TCA初始表现这种状态神经功能完整者。因此,推荐以下路径:对于TCA,下述情况之一考虑不予复苏:(1)在先前 15 min已无生命迹象。(2)严重创伤无存活可能者,如断头、广泛心脏穿透伤、脑组织丢失。
对于TCA,如果具备下述情况需考虑终止复苏:(1)在可逆转的病因处理后无ROSC者。(2)没有超声可测得的心脏活动。
整个欧洲的创伤急救体系差别很大,推荐建立区域性TCA处理指南和依据基础设施与资源修订TCA患者处理路径。
三、处理
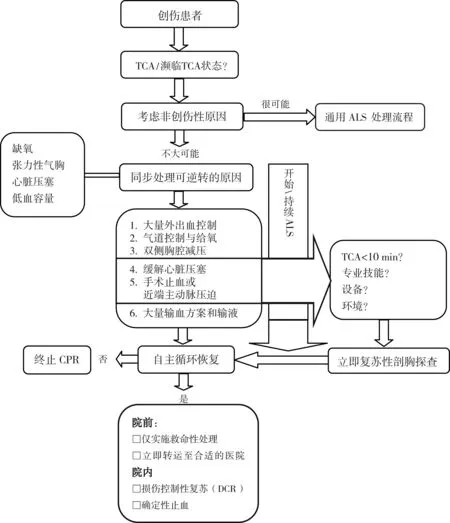
治疗指南的基础是强调快速处理所有潜在可逆转的病理变化。几个处理流程中已阐述了这些原则。无论院前和院内急救阶段,所有流程都试图强调快速处理TCA可逆转的病因。依据通用ALS流程制定的TCA或濒临TCA(traumatic cardiac peri- arrest,TCPA) 流程见图1[5]。
(一)胸外按压的有效性
胸外按压仍然是无论什么原因导致心博骤停患者急救的标准措施。由于低血容量、心脏压塞或张力性气胸所致的心博骤停,胸外按压的效果不如正常血容量性心博骤停。正因如此,胸外按压的优先级低于可逆转原因的立即处理,如剖胸探查、控制出血等。在院外情况下,现场仅进行基本的救命性处理,随即快速将患者转运至就近合适的医院。
(二)低血容量
在TCA原因中,未控制的大出血占48%。严重低血容量性休克的处理包括几个部分。主要原则是实现“毫不拖延地止血”,通常采取手术止血或放射介入止血。临时出血控制可以挽救生命:(1)对于可压迫的外部出血采用直接加压止血 (使用或不使用敷料),如果需要,使用止血带和局部止血制剂。(2)对于非压迫性出血的止血更困难。在搬运患者至手术室止血过程中使用夹板(骨盆夹板)固定,血液制品,静脉输液和氨甲环酸(TXA)。
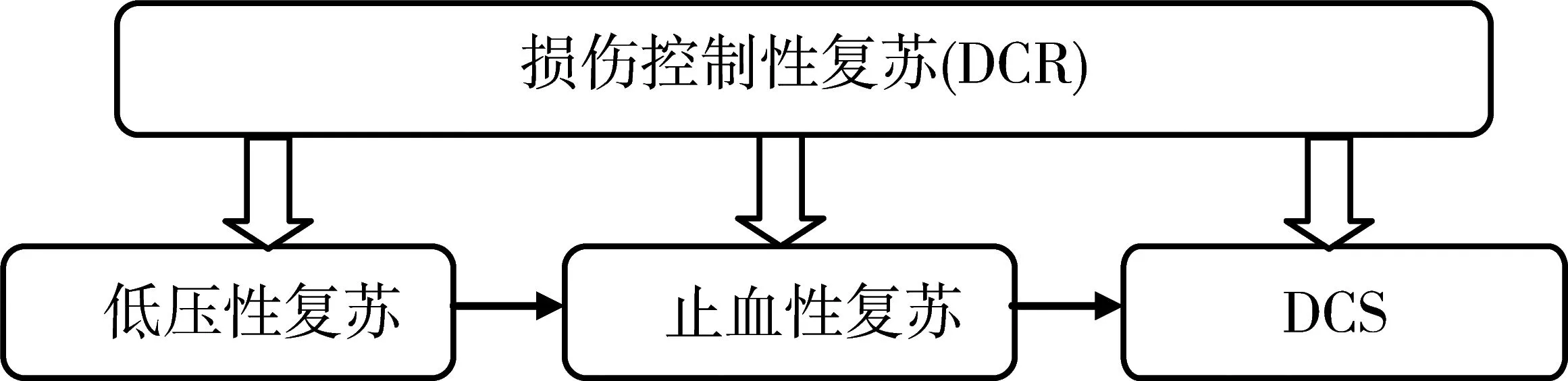
过去10年,对于未控制出血的创伤复苏,采用了损伤控制性复苏(damage control resuscitation,DCR)。DCR联合容许性低血压和损伤控制手术(damage control surgery,DCS)止血性复苏。有限的证据和普遍共识支持静脉输液的保守路径,直至手术止血前,容许性低血压。容许性低血压允许静脉输液容量到足以维持桡动脉搏动可及。
注:TCA为心博骤停
止血性复苏是初期液体复苏时尽早使用血液制品以防止创伤性大出血诱发的消耗性凝血病。推荐的浓缩红细胞(Red blood cells concentrate,P-RBC):新鲜冰冻血浆(Fresh frozen plasma,FFP):血小板(PLT)比例为1∶1∶1。有的机构已开始在院前急救阶段使用血液制品。
DCS同时使用大量输血协议 进行止血性复苏是血液耗竭性创伤患者DCR的原则。见图2。
注:DCR为损伤控制性复苏
图2创伤患者DCR原则
尽管复苏期间容许性低血压的证据有限,特别是钝性创伤,容许性低血压已被批准用于平民创伤和战伤救治,目标血压一般为 80~90 mmHg(1 mmHg=0.133 kPa)。在颅脑创伤患者采用这一策略时,需注意由于颅内压增高要求较高的脑灌注压。低压复苏时间不能超过60 min,因为不可逆的器官损坏的风险将超出其预期的获益。
TXA[1 g静脉输注(>10 min),随即1 g静脉输注(>8 h)]增加了创伤出血患者的生存率。伤后1 h内使用TXA效果最好,伤后3 h使用也有效。如果可能,院前即可给予TXA。
(三)缺氧
文献报告由于气道阻塞和创伤性窒息所致的低氧血症占所有TCA原因的13%。有效的气道管理和通气可以逆转缺氧性心博骤停,对于气道严重受损的创伤患者,至关重要的是建立气道和维持氧供。对于气管插管经验不丰富的医师,对创伤患者实施气管插管是比较困难的操作,且失败率高。如果不能立即完成气管插管,采用基本的气道控制手法和第二代喉上气道来维持氧供。
正压通气阻碍静脉血回流到心脏,特别是在低血容量患者使血压更低。低潮气量和降低呼吸频率可能有助于优化心脏前负荷,从而增加静脉回流和心输出量。采用连续波形二氧化碳图监测通气和调整呼吸机参数以维持正常血碳酸值。
(四)张力性气胸
张力性气胸占所有TCA原因的13%。对于TCA患者,采用双侧第4肋间隙穿刺减压,必要时可以延伸为“哈壳状剖胸”。在无正压通气的患者,胸廓造口术比胸腔穿刺更有效而且比插入胸腔引流管更快捷。
(五)心脏压塞与复苏性剖胸探查(resuscitative thoracotomy,RT)
心脏压塞是TCA的潜在原因,创伤患者心博骤停大约10%由心脏压塞所致。胸部或上腹部穿透伤TCA患者,立即经哈壳状剖胸术实施RT将挽救生命。心脏戮刺伤RT生存几率高于心脏枪伤4倍。
RT也应用于其他威胁生命的创伤。2012年指南推荐,到达医院后,决定进行 RT 应包括以下标准:(1)钝性创伤患者,院前CPR<10 min。(2)穿透性躯干伤患者,CPR<15 min。
估计RT存活率在所有穿透伤患者中大约为15%,穿透性心脏伤患者为35%。相反,钝性创伤RT存活率仅为0~2%[6-7]。
RT是否成功,时间是关键。英国有机构推荐,如果在穿透伤患者脉搏消失10 min内不能获得外科手术,就应考虑在现场实施RT。根据这一路径,现场RT 71例,存活13例中11例神经功能恢复良好。
RT成功的前提条件可以概括为 “四E规则”:(1)专业技能(Expertise): 实施 RT 的小组必须是一个训练有素、经验丰富的医师团队。这些团队必须在可靠的管理框架下运作。(2)设备(Equipment):要求实施RT和处理胸腔内手术发现的足够设备。(3)环境(Environment):理想的RT实施应在手术室。如果没有足够的物资通道或接收医院难于到达情况下,不应进行RT 。(4)生命体征消失时间(Elapsed time):至RT开始,生命体征消失时间<10 min。
如果不满足4项标准中任何一项,RT是徒劳的,使团队面临不必要的风险[8]。
无论有无超声引导,对于心脏压塞,由于心包腔内充满血凝块心包穿刺减压不可靠[9-10]。如果无条件实施剖胸探查,为处理可疑心脏压塞有关的TCA,可考虑超声引导下心包穿刺减压。在无超声设备时,无影像引导的心包穿刺也是一种选择。在一些患者,放置心包引流管是有益的。
四、诊断方法
如果临床不能明确休克的原因,应当采用超声检查评估创伤患者,指导救命性干预措施[11]。甚至在院前阶段,超声检查数分钟内即可明确腹腔积血、血胸或气胸、心脏压塞的诊断。早期全身CT扫描作为初期评估的措施之一可能改善严重创伤救治结局。全身CT扫描越来越多地运用于评估休克的来源和指导临床出血控制。
五、院前急救
对于严重创伤和TCA患者,院前时间越短存活几率越高。创伤至手术止血的时间应尽量缩短,应立即将患者转运到创伤中心行DCR[12]。对于这些患者,“拉上车就跑”(scoop and run)理念更有可能拯救生命。
1 Soar J,Perkins GD,Abbas G,et al. European resuscitation council guidelines for resuscitation 2010 section 8. Cardiac arrest in special circumstances:electrolyte abnormalities,poisoning,drowning,accidental hypothermia,hyperthermia,asthma,anaphylaxis,cardiac surgery,trauma,pregnancy,electrocution[J]. Resuscitation,2010,81(10):1400-1433.
3 Leis CC,Hernandez CC,Blanco MJ,et al. Traumatic cardiac arrest: should advanced life support be initiated? [J].J Trauma Acute Care Surg,2013,74(2):634-638.
4 Zwingmann J,Mehlhorn AT,Hammer T,et al. Survival and neurologic outcome after traumatic out-of-hospital cardiopulmonary arrest in a pediatric and adult population:a systematic review[J]. Crit Care,2012,16(4):117.
5 Soar J,Nolan JP,Bottiger BW,et al. European Resuscitation Council Guidelines for Resuscitation 2015 Section 3. Adult advanced life support[J]. Resuscitation,2015,95:100-147.
6 Matsumoto H,Mashiko K,Hara Y,et al. Role of resuscitative emergency field thoracotomy in the Japanese helicopter emergency medical service system[J].Resuscitation,2009,80(11):1270-1274.
7 Burlew CC,Moore EE,Moore FA,et al. Western Trauma Association criticaldecisions in trauma: resuscitative thoracotomy[J]. J Trauma Acute Care Surg,2012,73(6):1357-1361.
8 Seamon MJ,Chovanes J,Fox N,et al. The use of emergency department thoracotomy for traumatic cardiopulmonary arrest[J]. Injury,2012,43(9):1355-1361.
9 Gao JM,Gao YH,Wei GB,et al. Penetrating cardiac wounds:principles for surgical management[J]. World J Surg,2004,28(10):1025-1029.
10 Manz E,Nofz L,Norman A,et al.Incidence of clotted heamopericardium in traumatic cardiac arrest in 152 thoracotomy patients[J]. Scand J Trauma Resusc Emerg Med,2013,22:20.
11 Ferrada P,Wolfe L,Anand RJ,et al. Use of limited transthoracic echocardiography in patients with traumatic cardiac arrest decreases the rate of nontherapeutic thoracotomy and hospital costs[J]. J Ultrasound Med,2014,33(10):1829-1832.
12 Spahn DR,Bouillon B,Cerny V,et al. Management of bleeding and coagulopathy following major trauma:an updated European guideline[J]. Crit Care,2013,17(2):76.
