造血干细胞移植后肺真菌感染的胸部CT表现及预后
2015-12-21CHENGMin
程 敏 CHENG Min
孙 烨 SUN Ye
洪 楠 HONG Nan
造血干细胞移植后肺真菌感染的胸部CT表现及预后
程 敏 CHENG Min
孙 烨 SUN Ye
洪 楠 HONG Nan
作者单位
北京大学人民医院放射科 北京 100044
目的 总结造血干细胞移植后肺部真菌感染的首次及系列胸部CT影像资料,寻找可提示预后的征象。资料与方法 选取造血干细胞移植后组织学确诊的13例肺部真菌感染者,回顾性分析其系列CT的影像学表现及演变过程。结果 首次异常CT表现为单发结节或肿块5例,2个结节或肿块2例,多发结节或肿块2例,片状实变1例,片状磨玻璃影1例,双肺多发索条、磨玻璃影1例,双肺多发支气管周围实变1例;出现反晕征7例,4例曲霉菌均未出现反晕征。病变初始最大径中位数为32.0 mm,径线最大值中位数为51.5 mm;9例药物治疗达部分缓解,9例手术切除。最终5例治愈,1例病变稳定,2例影像学拟诊复发,5例死亡。共计2个以内结节或肿块7例(第1组),其他影像表现6例(第2组),第1组径线所达最大值较第2组小(t=4.397,P<0.01),第1组12周内治疗有效率、手术切除率、最终治愈率分别为85.7%、100.0%、71.4%,第2组分别为16.7%、33.3%、0,第1组均高于第2组(P<0.05)。结论 造血干细胞移植后肺部真菌感染者,结节与肿块是最常见的CT表现,反晕征出现率高,首次CT表现为2个以内结节或肿块提示预后良好。
造血干细胞移植;肺疾病,真菌性;体层摄影术,螺旋计算机;预后
侵袭性真菌病(invasive fungal disease,IFD)是一种机会性感染,在免疫力正常人群很少发生。造血干细胞移植患者免疫功能极度低下,是发生IFD的高危人群。在常规预防真菌用药的情况下,造血干细胞移植后IFD的发病率仍高达5.1%[1]。尽管治疗手段不断改进,IFD的病死率仍达30%~90%,是异基因造血干细胞移植的重要并发症之一。早期诊断和治疗IFD能够显著改善生存率[2],目前已经得到广泛共识。然而,早期准确诊断IFD依然较为困难,半乳甘露聚糖检测、β-D-葡聚糖检测等血清学方法提高了早期诊断机会,但存在敏感性较低、假阳性率较高等缺陷。CT影像出现晕征、空气新月征、空洞等征象具有诊断价值[3],但仅部分患者有典型征象,且空洞等征象出现时间较晚,不利于早期诊断。本文拟总结IFD的初始CT特点,寻找其他有助于早期诊断的影像征象,并探讨IFD患者的影像学表现与临床预后之间的相关性,以寻找可提示预后的征象。
1 资料与方法
1.1 研究对象 选取2006年4月—2014年7月于北京大学人民医院血液病研究所接受异基因造血干细胞移植并于术后确诊发生肺部IFD的患者,均符合2013年第四次修订的血液病患者侵袭性真菌感染诊断标准[3]。共纳入13例患者,其中男10例,女3例;年龄20~58岁,中位年龄27岁。CT检查次数2~36次,中位次数为18次。首次异常CT距移植时间3~608 d,中位时间12 d(四分位数间距165 d);随访天数15~985 d,平均(443±286)d。13例患者中,7例确定病原菌,6例无法确定病原菌。13例患者的基本资料见表1。
1.2 仪器与方法 采用GE LightSpeed VCT 64排螺旋CT或Siemens Sensation 64层螺旋CT机,扫描参数:管电压120 kV,管电流100~200 mA,常规扫描5 mm层厚,薄层扫描1.0 mm或1.25 mm层厚,分别运用软组织算法及骨算法高分辨率重建图像。扫描范围为全肺,分别采用肺窗、纵隔窗及骨窗观察。从首次异常CT开始,回顾性分析所有胸部CT资料,并在每次检查的薄层肺窗测量确诊病变的最大径。“空气新月征”定义为新月形空气积聚,将空洞壁与洞内肿块分开[4];“空洞”定义为其他形态充盈气体的腔。
1.3 疗效判断标准 根据IFD诊断标准[3],增大或进展:病变径线增大;以最大径线增大到最大值为基准,稳定:径线缩小0%~25%;缩小或部分缓解:径线缩小25%以上;治愈:病变消失或残余瘢痕;治疗有效为部分缓解或治愈。由2名有经验的放射科医师对病变形态进行分析,并达成一致意见。
1.4 统计学方法 采用SPSS 19.0软件,计数资料比较采用Fisher确切概率法,计量资料比较采用成组资料t检验,其中初始最大径、径线达最大值不符合正态分布,进行开方转换,经检验符合正态分布后再进行成组资料t检验,P<0.05表示差异有统计学意义。

表1 13例造血干细胞移植后IFD患者的基本资料
2 结果
2.1 CT初始表现及形态变化 单发结节或肿块5例,位于右侧4例,左侧1例,其中1例结节旁伴支气管周围实变。2个结节者2例,均位于双肺。双肺多发结节与肿块2例,片状实变1例,片状磨玻璃影1例,双肺多发索条、磨玻璃影1例,双肺多发支气管周围实变1例。共计结节或肿块9例,实变或磨玻璃影4例。
初始表现为结节、肿块或片状实变者10例,病变形态未发生明显变化(图1)。初始表现为片状磨玻璃影1例,同时伴不完整的实变环,形成反晕征,随访过程中实变环增厚完整,后破坏邻近胸椎及肋骨(图2)。初始表现为双肺多发索条及磨玻璃影、双肺多发支气管周围实变2例,均演变为双肺多发结节及肿块,且多个病变内出现空洞(图3)。
2.2 伴随征象 13例患者中,共出现晕征8例,反晕征7例,空洞5例,空气新月征6例。10例首次即出现伴随征象,包括晕征6例,反晕征7例,空气新月征1例。随后出现晕征2例,空洞5例,空气新月征5例,全过程13例均出现1~3种典型伴随征象。其中出现反晕征的病原分别为根毛霉菌、接合菌、离孺孢菌属,另4例无法确定病原,4例曲霉菌均未出现反晕征。
2.3 CT大小变化及预后 病变初始最大径为13.1~ 99.5 mm,中位数为32.0 mm(四分位数间距25.65 mm),随访过程中径线增大达最大值为28.9~107.1 mm,中位数为51.5 mm(四分位数间距40.2 mm)。病灶径线增大达最大值后,9例药物治疗达部分缓解,平均需52(21~93)d。开胸或胸腔镜手术切除病灶者9例,其中5例单发结节或肿块者切净病灶,其余4例由于病灶分散或侵犯骨质而未能切净病灶。
最终5例治愈,1例病变稳定,3例影像学拟诊复发,5例死亡(1例复发者死亡),复发率及死亡率分别约为23%、38%,死亡距首次异常CT时间15~672 d,平均(335±269)d。3例死于肺部真菌感染,1例死于急性呼吸窘迫综合征、呼吸衰竭,1例复发者死于颅内感染。病灶演变情况见表2。
2.4 预后分析 根据CT初始表现分组,2个以内结节或肿块(包括单发与2个病灶)为第1组,其他影像表现为第2组。两组患者年龄差异无统计学意义(t=-0.510,P>0.05)。
两组确诊病变的初始最大径差异无统计学意义(t=0.852,P>0.05),但第2组径线达最大值明显大于第1组(t=4.397,P<0.01)。第1组12周内治疗有效率、手术切除率及最终治愈率均优于第2组,差异均有统计学意义(P<0.05),见表3。

图1 男,20岁,急性髓性白血病-M6,IFD,痰培养为黄曲霉。首次CT表现为2个结节,分别位于左右肺上叶,伴晕征及小支气管扩张(A);第8天病变形态无显著变化,径线略增大,晕征消失,病变内出现空气新月征(B);第488天(术后140 d)左肺结节术后瘢痕(箭),右肺结节吸收仅残余瘢痕(箭),达治愈标准(C)
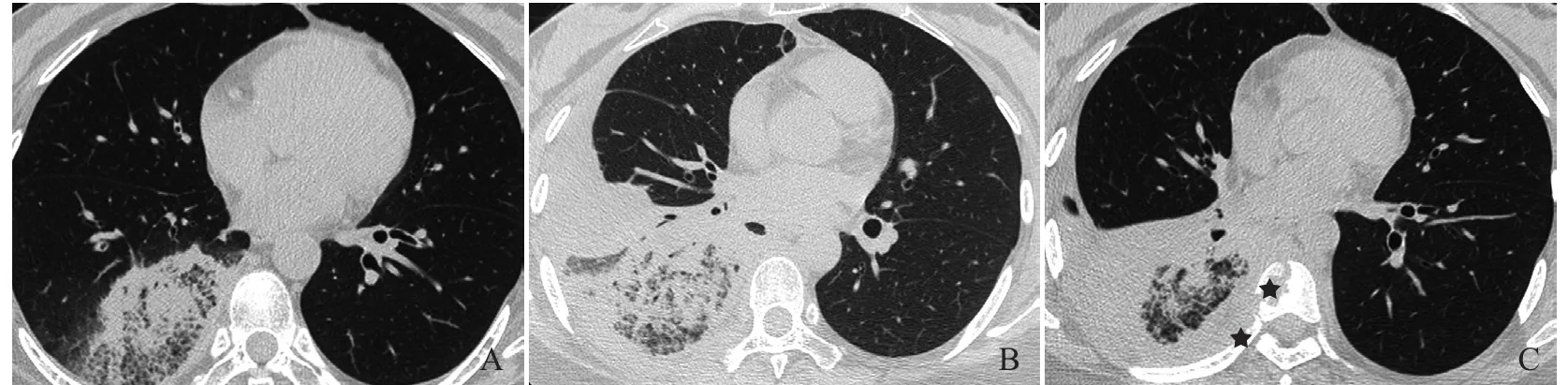
图2 女,27岁,急性淋巴细胞白血病,IFD,肺组织镜检为接合菌。首次CT表现为右肺下叶片状磨玻璃影,内见网格影,周围不完整的实变环形成反晕征(A);第20天,病变进展,出现胸腔积液、叶间裂积液,反晕征的实变环完整并增厚(B);第81天,病变部分缓解,实变环进一步增厚,病变前方伴小空洞形成,继发右侧胸腔积液及少量气胸,邻近胸椎、肋骨骨质破坏(星号,C)

图3 男,22岁,慢性髓性白血病,IFD,肺组织培养为烟曲霉,痰培养为烟曲霉、黄曲霉。首次CT表现为双肺多发支气管周围实变、磨玻璃影,支气管周围实变内可见支气管气象(箭,A);第62天实性病变明显增大,变为肿块伴空洞、空气新月征,其余磨玻璃影明显吸收变淡(B);第499天病变吸收形成薄壁空洞并周围瘢痕,右肺中叶新出现肿块并晕征、不规则空洞,考虑复发(C)

表2 造血干细胞移植后确诊肺真菌感染CT病灶演变情况、手术方式及预后
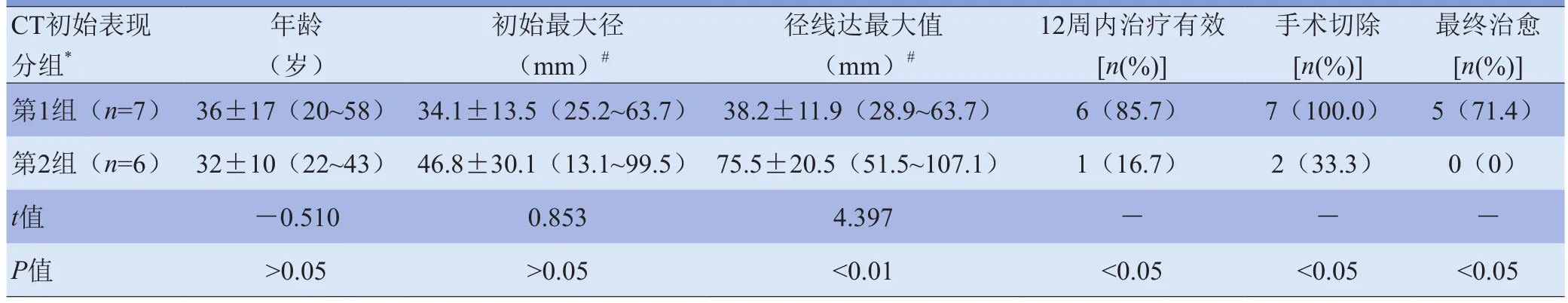
表3 13例IFD患者根据CT初始表现分组观察预后
3 讨论
本研究具有以下特点:①由于临床诊断及拟诊IFD诊断标准中包括CT征象,为避免病例选择的偏倚,本研究仅纳入确诊病例;②本研究人群具有高度一致性,均为接受异基因造血干细胞移植患者;③本研究动态监测了CT征象的变化过程,中位CT次数达18次。
本研究显示,结节、肿块是异基因造血干细胞移植后肺部IFD最常见的初始CT征象,其次为实变、磨玻璃影等,与文献报道[5-6]的结果基本相似。Horger等[5]的一项针对非艾滋病患者的肺曲霉菌感染的回顾性分析发现,CT首发表现有43%(20/46)小结节(<1 cm)、21%(10/46)大结节、26%(12/46)实变(片状或节段性)、9%(4/46)支气管周围分布伴或不伴树芽征。陈玉玲等[6]关于侵袭性肺曲霉菌的研究发现,81.7%(49/60)结节、33.3%(20/60)团块、48.3%(29/60)斑片、11.7%(7/60)实变,血液病与非血液病各征象分布差异无统计学意义(P>0.05),这与异基因造血干细胞移植术后IFD病原主要为曲霉菌的特点相符合,提示结节、肿块、实变、磨玻璃影等为最常见的初始表现。此外,吕永革等[7]的一项关于新型隐球菌肺炎的研究发现,结节状、片状病灶占69%(11/16),片状模糊影、高密度实变占31%(5/16),进一步提示可能由于原发病及真菌谱的不同,从而导致影像特点有所不同。
在本组确定病原的7例患者中,反晕征见于所有非曲霉菌感染者,有强烈的病原提示意义,与文献报道结果一致。反晕征最初发现于隐匿性机化性肺炎,后发现可见于多种疾病,其特异性随着报道的增多而逐渐降低。但在免疫力严重低下患者的肺CT中出现反晕征,则高度提示侵袭性真菌感染[8]。Georgiadou等[9]及Wahba等[10]报道,反晕征更多见于接合菌感染,对与曲霉菌的鉴别可能有意义。因此,尽早做出正确的病原诊断并及时给予针对性治疗,对预后有重要意义[11]。
关于IFD的影像学表现,是否存在可以直接提示预后的征象,目前尚不明确。本组根据初始CT表现将病例分为2个以内结节或肿块组(第1组)与其他征象组(第2组),尽管两组间病灶初始最大径无显著差异,但随后第2组径线达最大值明显大于第1组,可能与表现为实变、磨玻璃影的病变更易沿肺泡蔓延有关。第1组在12周内治疗有效率明显高于第2组,提示第1组对药物治疗的反应更佳,可能与其病灶数量少、最大径线小,因此真菌负荷小有关。由于病灶数量少,第1组更容易手术切除,最终治愈率明显高于第2组,提示其不仅药物治疗效果好,且手术切除率高,总体预后良好。此外,手术切除对清除真菌灶亦是一个良好的治疗手段。Singh等[12]研究肺移植后肺曲霉菌感染的CT表现,认为表现为结节较非结节者预后良好,与本研究结论一致。Lim等[13]研究实体器官移植后的肺曲霉菌CT,认为实变与肿块提示预后不良,而小空洞的出现可以提示预后良好。Horger等[5]和Brodoefel等[14]均研究非艾滋病患者的肺曲霉菌感染,前者认为CT初始表现对预后无明显预测价值,后者发现在CT随访中若出现空洞,可以强烈提示预后良好。上述研究对象均为肺曲霉菌感染,结论却未能达成一致,说明CT征象与预后之间的联系较复杂,尚存在进一步研究的空间。
总之,异基因造血干细胞移植后肺部真菌感染者,结节与肿块是最常见的初始影像学表现,其次为实变、磨玻璃影等;反晕征可能有病原提示意义,值得关注;首次CT表现为2个以内结节或肿块提示预后良好。由于本组病例数较少,尚需积累更多病例验证上述结论。
[1] Ziakas PD, Kourbeti IS, Mylonakis E. Systemic antifungal prophylaxis after hematopoietic stem cell transplantation: a meta-analysis. Clin Ther, 2014, 36(2): 292-306.e1.
[2] Nucci M, Nouér SA, Cappone D, et al. Early diagnosis of invasive pulmonary aspergillosis in hematologic patients: an opportunity to improve the outcome. Haematologica, 2013, 98(11): 1657-1660.
[3] 中国侵袭性真菌感染工作组. 血液病/恶性肿瘤患者侵袭性真菌病的诊断标准与治疗原则. 中华内科杂志, 2013, 52(8): 704-709.
[4] 施子廷, 潘纪戍. 2008年Fleischner学会胸部影像学词汇(上). 国际医学放射学杂志, 2009, 32(2): 133-138.
[5] Horger M, Hebart H, Einsele H, et al. Initial CT manifestations of invasive pulmonary aspergillosis in 45 non-HIV immunocompromised patients: association with patient outcome? Eur J Radiol, 2005, 55(3): 437-444.
[6] 陈玉玲, 左丽娜, 张文辉, 等. 侵袭性肺曲霉菌感染CT特征与预后. 临床放射学杂志, 2013, 32(2): 193-196.
[7] 吕永革, 梁焕莲, 王建华, 等. 新型隐球菌肺炎的临床、X线胸片与多层螺旋CT的分析. 中国医学影像学杂志, 2011, 19(6): 424-428.
[8] Godoy MC, Viswanathan C, Marchiori E, et al. The reversed halo sign: update and differential diagnosis. Br J Radiol, 2012, 85(117): 1226-1235.
[9] Georgiadou SP, Sipsas NV, Marom EM, et al. The diagnostic value of halo and reversed halo signs for invasive mold infections in compromised hosts. Clin Infect Dis, 2011, 52(9): 1144-1155.
[10] Wahba H, Truong MT, Lei X, et al. Reversed halo sign in invasive pulmonary fungal infections. Clin Infect Dis, 2008, 46(11): 1733-1737.
[11] Bajwa S, Kulshrestha A. Fungal infections in intensive care unit: challenges in diagnosis and management. Ann Med Health Sci Res, 2013, 3(2): 238-244.
[12] Singh N, Suarez JF, Avery R, et al. Risk factors and outcomes in lung transplant recipients with nodular invasive pulmonary aspergillosis. J Infect, 2013, 67(1): 72-78.
[13] Lim C, Seo JB, Park SY, et al. Analysis of initial and follow-up CT findings in patients with invasive pulmonary aspergillosis after solid organ transplantation. Clin Radiol, 2012, 67(12): 1179-1186.
[14] Brodoefel H, Vogel M, Hebart H, et al. Long-term CT followup in 40 non-HIV immunocompromised patients with invasive pulmonary aspergillosis: kinetics of CT morphology and correlation with clinical findings and outcome. Am J Roentgenol, 2006, 187(2): 404-413.
(本文编辑 张春辉)
Imaging Features of Chest CT and Prognosis of Proven Pulmonary Invasive Fungal Disease After Hematopoietic Stem Cell Transplantation
Purpose To assess the initial and follow-up CT findings of proven pulmonary invasive fungal disease (IFD) in patients after hematopoietic stem cell transplantation (HSCT), and to look for the signs for the prognosis. Materials and Methods A retrospective investigation of the CT features and the evolution process was carried out in 13 patients with proven pulmonary IFD diagnosed by histological examination. Results The first abnormal CT finding showed single nodule or mass in 5 cases, two nodules or masses in 2 cases, multiple nodules or masses in 2 cases, patchy consolidation in 1 case, patchy ground glass opacity (GGO) in 1 case, multiple stripes and GGOs in 1 case, and multiple consolidations in peribronchial distribution in 1 case; the presence of reversed halo sign (RHS) was found in 7 cases, not including 4 cases with aspergillosis. The median initial diameter was 32.0 mm, and the median maximum diameter was 51.5 mm. 9 of them reached partial remission after drug treatment, and 9 accepted operation resection. In the end, there were 5 cases cured, 1 keeping stable, 2 suspected recurrent on imaging, and 5 dead. In summary, it showed less than 2 nodules or masses in 7 patients (group 1) and other imaging patterns in 6 patients (group 2), the former group had smaller max diameter (t=4.397, P<0.01), the effective rate within 12 weeks, operation resection rate and final cure rate of group 1 were 85.7%, 100.0% and 71.4%, and those of group 2 were 16.7%, 33.3% and 0, respectively, with group 1 all higher than group 2 (P<0.05). Conclusion Nodule or mass is the most common CT finding of pulmonary IFD in HSCT recipients, with high incidence of reversed halo sign, less than 2 nodules or masses on the first CT imaging may be associated with better prognosis.
Hematopoietic stem cell transplantation; Lung diseases, fungal; Tomography, spiral computed; Prognosis
10.3969/j.issn.1005-5185.2015.06.013
洪 楠
Department of Radiology, Peking University People's Hospital, Beijing 100044, China
Address Correspondence to: HONG Nan
E-mail: hongnan@pkuph.edu.cn
R563;R445.3
2014-12-08
修回日期:2015-05-12
中国医学影像学杂志
2015年 第23卷 第6期:453-457
Chinese Journal of Medical Imaging
2015 Volume 23(6): 453-457
