功能性便秘患者肛管直肠测压不同检查体位研究
2015-12-16王莉慧刘梅娟程凤平邹莹莹吴嘉煖
王莉慧,刘梅娟,程凤平,邹莹莹,吴嘉煖
(南方医科大学南方医院 消化内科,广东 广州510515)
※内科护理
功能性便秘患者肛管直肠测压不同检查体位研究
王莉慧,刘梅娟,程凤平,邹莹莹,吴嘉煖
(南方医科大学南方医院 消化内科,广东 广州510515)
目的探讨不同检查体位对高分辨率肛管直肠测压各参数的影响。方法应用高分辨率肛管直肠测压技术,对20名健康志愿者及20例功能性便秘患者在左侧卧位及坐位时进行检查,观察比较2种体位受试者肛管静息压、肛门括约肌高压带长度、肛管最大收缩压、不协调性模拟排便比例、初始感觉阈值、初始排便感阈值、急迫排便感阈值、最大耐受量等参数的差异。结果不同体位健康志愿者肛管直肠测压各参数经比较,差异均无统计学意义(P>0.05)。功能性便秘患者坐位不协调性模拟排便比例低于左侧卧位(P<0.05),其他肛管直肠测压参数的比较差异均无统计学意义(P>0.05)。结论左侧卧位和坐位对高分辨率肛管直肠测压各参数有较好的一致性,功能性便秘患者可采取坐位检查且该体位更符合排便生理。
功能性便秘患者;高分辨率;肛管直肠测压;体位
功能性便秘是消化科常见疾病,患病率较高且呈逐渐上升趋势,部分重度便秘患者治疗难度大,导致长期就医,对患者的生活质量损害较大且消耗大量卫生资源[1]。肛管直肠测压是慢性便秘患者进行肛肠功能评估、便秘分型、治疗方法选择及疗效评估的必要检查方法之一[2]。近年肛管直肠测压技术在压力采集及数据处理方面有较大突破,高分辨率固态测压电极环形采集压力数据并以彩色地形图直观展示肛管压力分布,较大克服了原来4~6通道单侧孔水灌注测压系统的数据信息少、操作繁琐等缺点。以前的水灌注测压导管由于水压的要求需要测压通道均在一条水平线上,因此临床进行肛肠测压的体位均是左侧卧位,但坐位是更符合日常生活中生理状态下的排便体位。部分患者卧位模拟排便动作不协调,改为符合生理的坐位后即可完成正常的排便动作[3]。因此,本研究对健康志愿者及功能性便秘患者分别进行左侧卧位及坐位的高分辨率肛管直肠测压检查,探讨不同检查体位对高分辨率肛管直肠测压各参数的影响。
1 对象与方法
1.1 研究对象 2014年1—5月南方医院消化内科胃肠动力中心公开招募连续入组20例健康志愿者及20例功能性便秘患者。本研究已通过伦理委员会的批准,伦理审批号:[2010]伦审字(58)号。健康志愿者入选标准:(1)年龄 18~65 岁;(2)受试前 6 个月内排便正常:大便次数<3次/d且>3次/周,大便形状均为Bristol 3~5型且75%以上的时间大便为Bristol 4型,每天排便量>35 g 且<200 g,排便时间<10 min,无排便费力,无排便不尽感,无排便时肛门直肠阻塞感,无用手协助排便,无排便相关的腹痛,无大便失禁;(3)体格检查正常(含肛门指诊);(4)受试前 1 个月内未服用任何药物;(5)同意参加本研究并签署知情同意书。排除标准:(1)存在任何消化系统疾病病史及相关症状史(急性阑尾炎、急性胃肠炎除外);(2)存在下尿路及生殖系统病史及相关症状史;(3)存在胃肠道含肛门直肠及泌尿生殖系统手术史(阑尾切除术、剖腹产除外);(4)存在骨盆或盆底外伤史,女性无盆底产伤含外阴侧切病史;(5)女性经阴道分娩次数>2次;(6)存在糖尿病、甲状腺疾病等内分泌或代谢性疾病史,以及结缔组织病、神经系统疾病、精神障碍、无脏器功能衰竭等;(7)孕妇、哺乳期妇女;(8)3个月内参加过其它临床试验。根据纳入和排除标准选取20例健康志愿者,男10例,女10例,年龄 19~62(29.2±6.5)岁,最小 19 岁,最大 62 岁。
功能性便秘患者入选前均通过肠镜检查,排除结直肠肛门器质性病变,并符合罗马Ⅲ诊断标准[4],即:病程至少6个月,在过去3个月中,满足以下2项或 2项以上:(1)至少 25%的排便感到费力;(2)至少25%的排便为干球粪或硬粪;(3)至少25%的排便有不尽感;(4)至少25%的排便有肛门直肠阻塞感和(或)堵塞感;(5)至少25%的排便需用手法辅助(如:用手指协助排便、盆底支持);(6)每周排便<3次。因全身性疾病 (如系统性硬化、内分泌或代谢性疾病)、神经系统疾病(如帕金森病)、长期服药(如阿片类药、抗胆碱能药)等所致的慢性便秘,以及结直肠器质性病变 (如明确患有结直肠肿物或接受过结直肠、肛门手术)引起的便秘均排除出本研究。根据纳入和排除标准选取连续入组的20例功能性便秘患者,男 7 例,女 13 例,年龄 19~79(42.4±10.7)岁。
1.2 检测方法 采用高分辨率胃肠动力检测系统(ManoScan 360ARTM)进行肛管直肠动力检查。测压电极为直径4.2 mm的固态环绕电容式压力感应器导管,共含12个测压长度为2.5 mm的压力感应器,直肠气囊内2个,肛管测压区域10个,相邻压力感应器中点的间距为6 mm。每个压力感应器圆周平均分布12个感应元件,共计144个测压位点。每个测压位点感应压力变化的敏感性达6 000 mmHg/s并可精确至 1 mmHg(1 mmHg=0.133 kPa)以内,压力采集频率为35 Hz。
受试者在检查前3 d禁服影响胃肠动力药物,检查当日晨空腹,检查前排空大便,行肛门直肠指检。向患者解释检查目的,消除紧张情绪,取得患者配合,调试及校准仪器。在检测开始前,嘱患者配合医师口令进行收缩肛门、模拟排便等适应性练习,同时使患者充分放松配合后续检查。先嘱受试者左侧卧位,双膝双髋弯曲90°,暴露肛门,平静呼吸。润滑电极,并将电极压力校准至基线位置,缓慢而正确地将电极插入肛门 10~15 cm,插入电极时避免力压电极,以右手食指引导电极插入。直至显示屏中所示肛管括约肌压力带在分析框内中间位置,由另1名护士用手固定测压电极,注意勿触碰测压元件。检查过程中与受试者保持交流,获得反馈信息。
具体检查过程是:测压电极插入并固定位置后,嘱受试者平静呼吸并放松,约5~10 min后当肛管压力带趋于稳定,点击开始按钮开始采集肛管静息压(需20 s,采集完毕采集框会自动结束)。随后依次采集肛管最大收缩压,嘱受试者用最大力气尽可能长时间地收缩肛门,1次收缩压采集需20 s,共采集3次,每次间歇至压力回复静息水平,时间为≥30 s。接着是直肠气囊无充气状态下的模拟排便动作,1次模拟排便采集需要20 s,共采集3次。
然后检测直肠肛门抑制反射(rectal anal inhibitory reflex,RAIR),直肠气囊充气量依次为10 mL、20 mL、30 mL、40 mL、50 mL、60 mL。 最后告知受试者将采集直肠感觉阈值,并解释初始感觉阈值、初始排便感阈值、急迫便意阈值、最大耐受阈值的含义,逐级扩张直肠气囊获取上述感觉阈值数据。在左侧卧位完成上述参数采集后,协助患者改为坐位,在此改变体位过程中,护士教导受试者先由左侧卧内翻至胸膝卧位,在受试者后方放好带U型垫圈中空排便椅,受试者起身往后移至排便椅上取坐位,重复前述操作。待所有测压流程完成后拔出测压导管。2种体位受试者均能正常引出直肠肛管抑制反射。
1.3 观察指标 观察不同体位受试者肛管直肠测压各参数:肛管静息压、肛门括约肌高压带长度、肛管最大收缩压、不协调性模拟排便比例、初始感觉阈值、初始排便感阈值、急迫排便感阈值、最大耐受量。
1.4 统计学方法 应用SPSS 18.0进行数据统计分析。计量资料用均数±标准差表示,组内计量资料比较采用配对样本t检验,计数资料的比较采用卡方检验,以P<0.05为差异有统计学意义。
2 结果
2.1 不同体位健康志愿者肛管直肠测压各参数的比较 不同体位健康志愿者肛管直肠测压各参数的比较差异均无统计学意义(P>0.05),详见表1。
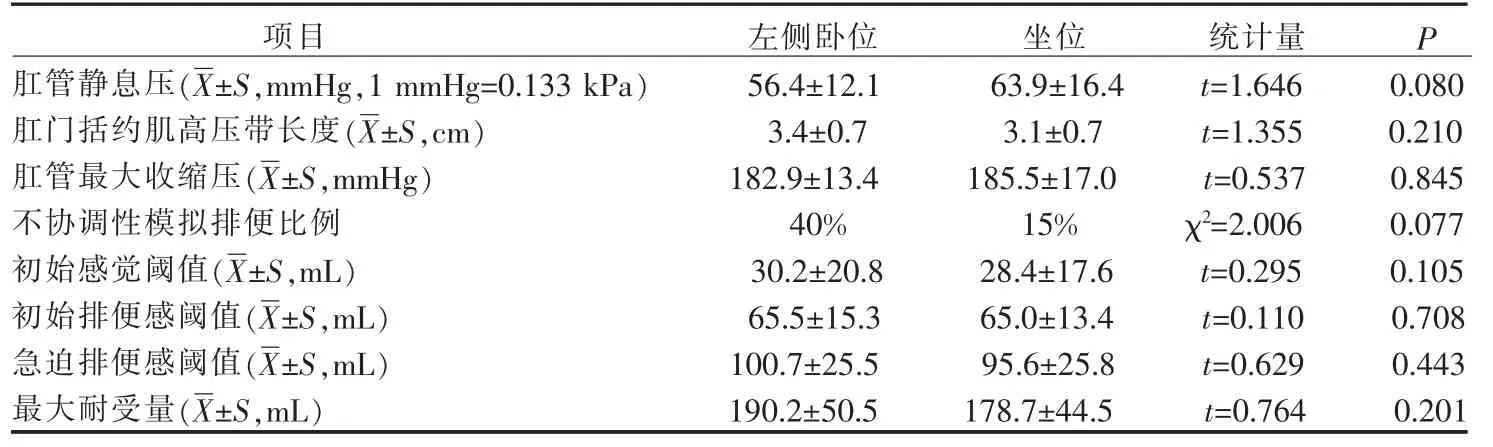
表1 不同体位健康志愿者肛管直肠测压各参数的比较(n=20)
2.2 不同体位功能性便秘患者肛管直肠测压各参数的比较 功能性便秘患者坐位不协调性模拟排便比例低于左侧卧位(P<0.05),其他肛管直肠测压参数的比较差异均无统计学意义(P>0.05),详见表2。

表2 不同体位功能性便秘患者肛管直肠测压各参数的比较(n=20)
3 讨论
高分辨率肛管直肠测压技术在近5年期间临床推广使用较快,但其方法学研究、正常值研究或肛肠疾病测压特点分析的报道极少。高分辨固态测压检查主要用于评估肛门直肠的动力和感觉功能,监测用力排便时盆底肌有无不协调性收缩,是否存在直肠压力上升不足、是否缺乏肛门直肠抑制反射、直肠感觉阈值有无变化等,在盆底功能障碍的临床诊治,特别是慢性便秘、大便失禁等疾病的诊治中具有重要临床价值。高分辨率肛管直肠测压是该领域的一项技术革新,近5年才逐渐在国内较大临床中心引进使用,其方法学及护理方面的研究急需开展。
以往的肛管直肠测压检查均采用左侧卧位双膝双髋屈曲90°体位,主要是受到水灌注式液态测压导管的限制,要求测压导管的测压部分必须在同一水平线以保证各个测压位点压力基线一致。但生理状态下的排便体位是坐位或蹲位,因此本研究采用符合生理的检查体位即坐位。高分辨率固态测压电极的出现解除了对检查体位的限制,电容式压力感应元件采集压力数据不受高度的影响。本研究中健康志愿者及功能性便秘患者在完成传统体位测压后改为坐位,其主要压力参数如肛管静息压、肛管最大收缩压以及直肠感觉参数如初始感觉阈值、初始排便感阈值、急迫排便感阈值、最大耐受量等比较差异无统计学意义,从数值上分析发现坐位时肛管静息压稍增高,直肠最大耐受量减低。另外,虽存在健康志愿者及功能性便秘患者性别比例及年龄结构的不一致性,但似乎可以看出便秘患者的肛管压力较低,而直肠感觉阈值较正常志愿者升高,提示便秘患者可能更多存在盆底松弛及直肠敏感性减低。功能性便秘患者坐位不协调性模拟排便比例低于左侧卧位(P<0.05),此结果提示,临床针对功能性便秘病患需要筛查出排便动作异常的患者行进一步治疗时,采用坐位的检查体位可能更合理。目前,国内外关于高分辨率肛管直肠测压不同检查体位的研究为空白,有研究报道[5-6]检查体位对14例健康志愿者及17例健康志愿者高分辨率食管测压的影响,本研究采取自身对照研究,未来需进一步扩大样本量的临床研究进一步验证上述观点,以提高肛管直肠测压检查的临床价值。
[1]王 燕,林 征,林 琳,等.功能性便秘患者自我效能与焦虑抑郁的相关性研究[J].护理学报,2011,18(7A):68-71.
[2]Bharucha A E,Wald A,Enck P,et al.Functional Anorectal Disorders[J].Gastroenterology 2006,130(5):1510-1518.
[3]Rao S S,Kavlock R,Rao S.Influence of Body Position and Stool Characteristics on Defecation in Humans[J].Am J Gastroenterol,2006,101(12):2790-2796.
[4]Drossman D A.The Functional Gastrointestinal Disorders and the RomeⅢProcess[J].Gastroenterology,2006,130(5):1377-1390.
[5]付 越,王潇潇,艾 洁,等.高分辨率食管测压检测坐位和卧位对14例健康国人食管动力的影响[J].解放军医学院学报,2015,36(3):216-220.
[6]Babaei A,Dua K,Naini S R,et al.Response of the Upper Esophageal Sphincter to Esophageal Distension is Affected by Posture,Velocity,Volume,and Composition of the Infusate[J].Gastroenterology,2012,142(4):734-743.
Effect of Different Postures on High Resolution Anorectal Manometry in Patients with Functional Constipation
WANG Li-hui,LIU Mei-juan,CHENG Feng-ping,ZOU Ying-ying,WU Jia-nuan
(Dept.of Gastroenterology,Nanfang Hospital,Southern Medical University,Guangzhou 510515,China)
ObjectiveTo investigate the effects of different postures on high resolution anorectal manometry(HRAM)technology.MethodsThe anorectal motility parameters of left lateral position and sitting positions were monitored among twenty healthy volunteers and twenty patients with functional constipation by HRAM.The anal sphincter resting pressure,high-pressure zone length,maximal squeeze pressure,dyssynergic simulated defecation,first sensation threshold,desire to defecate threshold,urge to defecate threshold and the maximum tolerated threshold in both positions were recorded.ResultsThere was no statistical difference between anal manometric measurements of the left lateral and seated examining positions(P>0.05).Rate of dyssynergic simulated defecation of the left lateral position was higher than that of the seated examining position(P<0.05),and other analrectal manometric measurements showed no statistically differences between the two examining positions(P>0.05).ConclusionThe anorectal motility parameters of the left lateral position and sitting position match well and the sitting position is recommended to patients with constipation.
functional constipation;high resolution;anorectal manometry;examining posture
R473.57
A
10.16460/j.issn1008-9969.2015.17.051
2015-04-27
广东省自然科学基金项目(S2012010008931)
王莉慧(1975-),女,河北安新人,本科学历,主管护师,护士长。
吴嘉煖(1981-),女,广东中山人,硕士,主治医师。
方玉桂 谢文鸿]
