高血压脑出血急性期微创颅内血肿清除术与去骨瓣减压血肿清除术的临床疗效对比
2015-12-02杨平来张源源周立田
杨平来,张源源,周立田
高血压脑出血急性期微创颅内血肿清除术与去骨瓣减压血肿清除术的临床疗效对比
杨平来,张源源,周立田
目的:观察微创颅内血肿清除术与去骨瓣减压血肿清除术治疗高血压脑出血的临床疗效。方法:纳入高血压脑出血患者90例,微创颅内血肿清除术治疗45例(微创组),去骨瓣减压血肿清除术治疗45例(开颅组),对2组的手术时间、术中出血量、神经功能和个人生活能力恢复情况、并发症、临床疗效、住院时间、住院费用等进行回顾性分析比较。结果:微创组手术时间和术中出血量明显低于开颅组(P<0.05);微创组美国国立卫生院脑卒中量表(NIHSS)和Barthel指数(BI)评分均较开颅组改善更显著(P<0.05);微创组并发症发生率、住院时间和住院费用均明显低于开颅组(P<0.05);微创组临床总有效率明显高于开颅组(P<0.05)。结论:微创颅内血肿清除术能及时清除血肿,手术时间、术中出血量和并发症较少,恢复快,住院时间短,医疗费较少,临床疗效较好。
高血压脑出血;微创颅内血肿清除术;去骨瓣减压血肿清除术
常规内科保守治疗对较大量的高血压脑出血疗效不理想[1]。开颅清除血肿手术创伤大,而高血压脑出血患者又多合并有其它系统基础疾病,耐受手术和麻醉能力差,并发症多,术后康复时间长,花费多[2]。微创颅内血肿清除术是治疗高血压脑出血的一项新技术,创伤小、操作简单、手术时间短恢复快[3]。本院采用微创颅内血肿清除术治疗高血压脑出血临床疗效满意,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2011年8月至2014年2月我院神经外科收治的高血压脑出血患者90例,所有患者均符合以下标准:符合2007年中国脑血管病防治指南编写委员会制定的《中国脑血管病防治指南》中脑出血的诊断标准[4];均经颅脑CT等检查确诊;出血位于脑叶基底核区;CT显示血肿为幕上,出血量30~80mL;未破入脑室,未形成急性脑疝,无脑干受压表现,格拉斯哥昏迷量表(Glasgow coma scale,GCS)≥5分;发病≥4 h;年龄30~70岁;首次发病并于24 h内住院治疗;无明显心肝肺肾重大疾患,无其他系统严重致命性疾病。将患者按照治疗方法不同分为微创组和开颅组,各45例。开颅组男24例,女21例;年龄42~78岁,平均(68.6±3.2)岁;GCS评分为7~12分,平均(8.7±1.2)分;出血部位:基底核外侧区出血18例,基底核内侧区出血13例,脑叶出血9例,其他5例;美国国立卫生院脑卒中量表(National Institutesof Health Stroke Scale,NIHSS)评分为(12.8± 3.1)分。微创组男23例,女22例;年龄42~78岁,平均(68.1±3.1)岁;GCS评分为7~12分,平均(8.8± 1.1)分;出血部位:基底核外侧区出血19例,基底核内侧区出血13例,脑叶出血10例,其他3例;NIHSS评分为(13.1±2.9)分。2组患者性别、年龄、GCS评分、出血部位、基础疾病及NIHSS评分等差异无统计学意义(P>0.05)。
1.2 方法
1.2.1 血肿面积计算 所有患者入院时均行轴位CT扫描,层厚为10mm,血肿体积均按多田公式计算,血肿量=π/6×长×宽×层数。长宽均为血肿最大层面的长度,高为血肿层面数。
1.2.2 治疗方法 微创组:手术时间均在发病后6~48 h。备皮后CT定位,并避开脑部大血管和重要功能区,根据CT上测量穿刺点头皮到血肿中的垂直距离选择相应长度的YL-1型颅内血肿穿刺针(北京万特福公司生产)。消毒、局麻,穿刺针具在电钻动力驱动下钻穿颅骨及硬脑膜后,换上钝圆头针芯,手动将穿刺针插至血肿中心,拔除针芯,盖上螺帽,侧孔接引流管。第1次抽吸少于血肿的50%,等量冲洗液(冰冻生理盐水500m L+盐酸肾上腺素1mg)反复冲洗置换血肿后,向腔内注入尿激酶2~5万U液化血肿,闭管4 h后开放引流,1~2次/日。根据血肿残余量每日稀释1次,待血肿清除80%以上即可拔针。术后每天复查CT,了解血肿残余量与针位。残余量较多者用针型血肿粉碎器粉碎后液化引流,至血肿清除后拔除穿刺针,一般拔针时间为术后3~7 d。术后根据病情给予常规脱水降低颅内压、清除自由基、维持水电解质平衡,营养支持及防治肺内感染等各种并发症。
开颅组:采用传统去骨瓣减压血肿清除术。在全麻插管状态下手术,手术时间均在发病后3~6 h。切口的选择一般避开重要血管区和重要功能区,可选择血肿离头皮接近处,取耳前直切口呈马蹄形切口,骨窗4 cm×5 cm大小,切开皮质到血肿后,用吸引器洗出血块,血肿清除后进行止血,放置引流管并关闭颅腔。若患者术后脑肿胀较严重则可进行去骨瓣减压术。2组均给予相应的内科对症治疗。
1.2.3 疗效评定 ①2组手术时间和术中出血量。②于3个月后采用NIHSS评分及Barthel指数(barthel index,BI)评估神经功能恢复和个人生活能力恢复情况[5]。③临床疗效评定:根据脑卒中患者临床NIHSS评分标准,预后分为:“基本痊愈”:NIHSS评分减少91%~100%,病残程度为0级;“显著改善”:评分减少46%~90%,病残程度为1~3级;“进步”:评分减少18%~45%;“无变化”:评分减少17%左右;“恶化”:评分增加18%以上;“死亡”。治疗总有效率(%)=(基本痊愈+显著改善+进步)/总例数×100%。④并发症发生数,住院时间和费用。
1.3 统计学处理
2 结果
2.1 2组手术时间和术中出血量比较
开颅组术中手术时间(96.70± 12.15)m in,出血量(247.13±14.20)m L,脑损害较严重;微创组手术时间(52.10± 11.31)min,术中出血量(53.20±13.30)m L;微创组手术时间短,出血量小(均P<0.01)。
2.2 2组NIHSS和BI评分比较
治疗前,2组的NIHSS和BI评分差异无统计学意义(P>0.05)。治疗后3个月,2组NIHSS评分均低于治疗前,BI均高于治疗前(P<0.05),提示患者神经功能缺损得到改善,个人生活能力有一定的提高。治疗后,微创组的NIHSS评分低于开颅组,BI评分高于开颅组(P<0.05),提示微创组效果更好,见表1。
表1 2组神经功能缺损程度评分比较(分,±s)

表1 2组神经功能缺损程度评分比较(分,±s)
注:与治疗前比较,①P<0.05;与开颅组比较,②P<0.05
组别 例数 NIHSS BI治疗前 治疗后 治疗前 治疗后开颅组 45 11.87±2.56 5.19±1.74① 35.51±19.09 45.27±14.21①微创组 45 11.65±2.13 3.48±1.76①② 34.95±18.15 58.54±17.24①②
2.3 2组临床疗效比较
微创组总有效率97.7%,开颅组的总有效率86.7%,微创组临床总有效率明显高于开颅组(P<0.05),见表2。
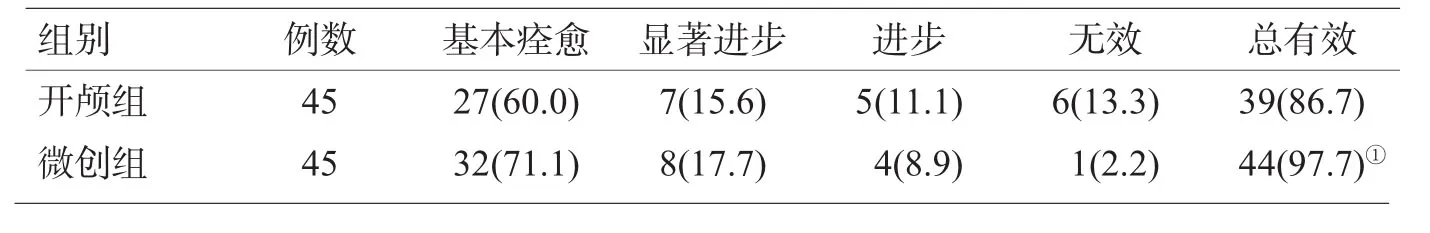
表2 2组临床疗效比较[例(%)]
2.4 并发症发生数、住院时间和费用比较
微创组的各并发症发生率均低于开颅组(均P<0.05),见表3。开颅组的平均住院时间为(37.0±18.9)d,住院费用为(23 686.2±4 436.9)元;微创组的平均住院时间为 (16.0±7.3)d,住院费用为(9 686.8±2 152.5)元;微创组的住院时间和住院费用均明显低于开颅组(P<0.05)。
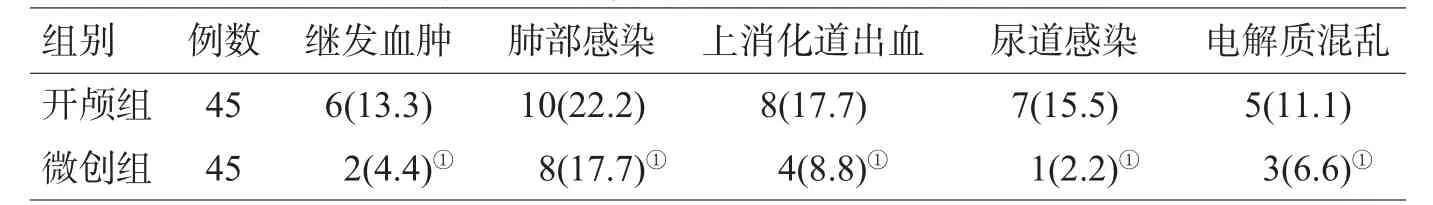
表3 2组并发症发生数比较[例(%)]
3 讨论
研究表明,手术清除颅内血肿较内科保守治疗效果更好[6]。但传统开颅血肿清除术创伤大,需要在插管全麻下进行、生理干扰明显,术后病理改变较多,如血糖、酸碱平衡、脑水肿及颅内高压等问题容易失控威胁生命,高血压脑出血患者又多合并有其它系统基础疾病,耐受手术和麻醉能力差,故术后并发症多,康复时间长,花费多[7,8]。
微创颅内血肿清除术创伤小、手术准备时间短、操作简单、后遗症发生率低、费用较为低廉等优点已得到临床证实[9-11]。使用针钻一体的YL-I型一次性颅内血肿粉碎穿刺针可比较简单快捷、安全有效的进行微创钻颅清除脑内血肿,其方法简单、准确、直观,穿刺成功率达100%。本研究显示,微创组手术时间和术中出血量明显低于开颅组,微创组的NIHSS和BI评分均较开颅组改善更显著,并发症发生率,住院时间和住院费用均明显低于开颅组,微创组临床总有效率明显高于开颅组。
影响治疗效果可能的因素有:高血压脑出血患者大部分属于老年人,同时患有糖尿病、冠心病,肝肾疾病等的情况多,导致身体耐受性差,外科开颅手术时,由于全麻及创伤大,手术时间长,失血多,容易引起多脏器的合并症,严重影响预后;微创穿刺血肿清除术只需要局部麻醉,术前准备需要时间短,甚至可以在床边手术,大大减少了患者从入院到手术开始的时间;微创穿刺血肿清除术操作简便,创伤小,时间短,有效减少医源性脑组织损伤,有利于神经功能的恢复。开颅组的住院费用明显高于微创组,主要与开颅需全麻,有时还需输血等有关;另外,开颅组苏醒慢,并发症较多,住院时间长,费用增加。微创手术较开颅手术虽然有上述诸多的优势,但也有其自身需要改进的地方。
综上所述,微创穿刺血肿清除术治疗高血压脑出血较开颅手术有住院费用低,效果好的优势,但对颅内高压减压效果不如开颅手术。因此,对于高血压脑出血患者,如果有微创穿刺血肿清除术的适应症,尽量选择微创手术,对于估计微创手术不能达到满意减轻颅内压效果者,可利用微创手术简便易行的特点,先紧急行微创手术同时随时做开颅手术准备,以达到更好的临床疗效。
[1]Li G, Qin X, Pen G, et al.Effect of minimally invasive aspiration in treatment of massive intracerebral hemorrhage[J]. Acta Neurochir Suppl, 2011, 111: 381-382.
[2]王广益,高科,王化加,等.外科微创手术治疗高血压性脑出血的临床探讨[J].中国伤残医学,2013,21:108-109.
[3]黄渊智,胡翠竹,黄载文.微创穿刺颅内血肿清除术在高血压脑出血中的应用[J].微创医学,2013,8:366-367.
[4]饶明俐.中国脑血管病防治指南 [M].北京:人民卫生出版社,2007:30-30.
[5]Carpenter CR,Keim SM,M ilne WK,et al. Thrombolytic therapy for acute ischemic stroke beyond three hours[J].JEmerg Med,2011,40: 82-92.
[6]雍刚.早期与超早期手术治疗老年性高血压脑出血的临床效果比较 [J].中国综合临床, 2013,29:72-73.
[7]赖智勇,李光勤,付敏,等.微创穿刺术治疗大量脑出血的临床效果研究[J].中国全科医学, 2012,15:996-997.
[8]张芹,张拥波,李继梅.脑出血研究进展[J].神经损伤与功能重建,2013,8:455-458.
[9]王军,蔡宏新,李先军,等.软通道置管引流术治疗高血压脑出血[J].中国临床神经外科杂志,2013,18:624-625.
[10]李格,沈铭.小骨窗开颅血肿清除术与微创穿刺血肿清除术治疗高血压脑出血的疗效对比 [J].神经损伤与功能重建,2014,9:160, 171.
[11]刘志广,许峰,朱文浩,等.微创穿刺引流术与内科保守治疗基底核区中等量自发性脑出血的对照研究 [J].神经损伤与功能重建, 2013,8:202-204.
(本文编辑:唐颖馨)
R741;R741.01;R743;R743.3
A DOI 10.3870/sjsscj.2015.06.035
南京市潥水区人民医院神经外科 南京210000
2015-04-07
杨平来 yangpinglai2012@126.com
