小儿脊髓脊膜膨出合并脊髓栓系术后膀胱功能的临床研究
2015-10-24冯书彬董留建程子嵌
芦 山 吕 强 冯书彬 董留建 程子嵌 齐 林
(郑州市儿童医院神经外科,河南 郑州 450053)
小儿脊髓脊膜膨出合并脊髓栓系术后膀胱功能的临床研究
芦 山吕 强冯书彬董留建程子嵌齐 林
(郑州市儿童医院神经外科,河南 郑州 450053)
目的 通过评估脊髓脊膜膨出合并脊髓栓系患儿手术前后的膀胱功能,探讨脊髓栓系对膀胱功能的影响,从而为临床治疗提供参考。方法 收集2003年~2007年郑州市儿童医院收治153例患儿的临床资料,其中男62例,女91例。通过手术前后症状、体征的改善情况以及辅助检查,对手术前后大小便功能改善情况、手术前后尿动力学参数等进行分析比较。结果 ①术前57例小便功能障碍患儿术后3年33例得到改善;②术前发现单侧肾脏集合系统分离的5例患儿中,有2例于术后3个月复查即见肾脏集合系统分离改善,术后半年及1~3年随访,肾脏集合系统分离明显改善;③术后残余尿量(PVR)和漏尿点压(DLPP)显著低于术前,膀胱顺应性(BC)和最大膀胱压测定容量(MCC)显著高于术前,二者之间的差异有统计学意义(P<0.05);最大尿道闭合压(MCP)和功能性尿道长度(SFL)在术前和术后之间的差异无统计学意义(P>0.05);④神经源性膀胱28例患儿,术后1年随访共有20例患儿膀胱功能得到明显改善。结论 脊髓病变的严重程度,手术是否完全得到松解以及早期手术,术后长期功能锻炼都是影响预后的重要因素,早期手术治疗对预后起较为重要的影响。
儿童;脊髓脊膜膨出;脊髓栓系综合征;外科手术
小儿先天性脊柱裂脊髓脊膜膨出合并脊髓栓系的基本病理改变为脊椎、硬脊膜和脊髓的发育异常,如脊髓圆锥失去正常形态,增粗、脂肪变、异位终止或呈紧张状态,并向椎管背侧移位。马尾神经与脊髓终丝变短,神经根逆向或横向走行,且常伴发其他异常,如脊髓纵裂,病变节段椎管扩大,中央管宽大、畸形,脊髓空洞等[1]。本文通过评估脊髓脊膜膨出合并脊髓栓系患儿手术前后的膀胱功能,旨在探讨脊髓栓系对膀胱功能的影响,从而为临床治疗提供参考和依据,报道如下。
1 资料与方法
1.1一般资料:收集2003年~2007年郑州儿童医院收治脊髓脊膜膨出合并脊髓栓系患儿资料153例,其中男62例,女91例,年龄2 d~7岁。年龄<3个月41例,3~11个月62例,11个月~1岁35例,2~3岁10例,4~5岁3例,6~7岁2例。随访时间1~3年。153例患儿中,术前尿潴留23例,尿失禁34例,术前发现肾脏集合系统分离5例,肾盂及输尿管轻度扩张3例,术前明确诊断为神经源性膀胱患儿28例,其中包括神经源性逼尿肌过度活跃8例,逼尿肌括约肌协同失调10例,逼尿肌无收缩7例,膀胱顺应性下降2例,排尿期逼尿肌无收缩1例。
1.2方法。术前尿动力学检查:按照世界小儿尿控协会推荐(ICS)标准方法测定患儿残余尿量(PVR),记录最大膀胱压测定容量(MCC)、逼尿肌漏尿点压(DLPP)、存在神经源性逼尿肌过度活跃(NDOA)、逼尿肌括约肌协同失调(DSD),膀胱顺应性(BC),记录最大尿道闭合压(MCP)和功能性尿道长度(SFL)。
1.3手术效果评价:手术前后大小便功能改善情况,分别通过症状、体征和辅助检查(包括彩超、和尿动力学检查)进行评估。
1.4统计学方法:采用SPSS13.0统计软件进行分析,两组资料的相关参数进行t检验,以P<0.05为差异具有统计学意义。
2 结 果
2.1手术前及术后3年患儿大小便功能改善比较:术前57例小便功能障碍患儿术后3年33例得到改善,具体见表1。
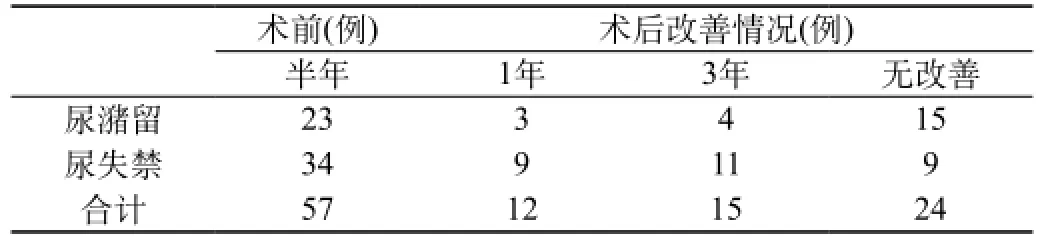
表1 手术前及术后3年患儿大小便功能改善比较
2.2手术前后肾盂及输尿管轻度扩张和肾脏集合系统分离改善情况:①泌尿系统超声改变:对于术前泌尿系统彩超发现肾盂及输尿管轻度扩张的3例患儿,术后均予以间断清洁导尿的培训,以消除膀胱残尿,进而消除膀胱输尿管反流。经5年随访,2例坚持间断清洁导尿的患儿,未发现肾盂输尿管扩张进一步加重,1例未坚持间断清洁导尿的患儿,膀胱残余尿量增多,反复合并泌尿系统感染。②术前发现单侧肾脏集合系统分离的5例患儿中,有2例于术后3个月复查即见肾脏集合系统分离改善,术后半年及1~3年随访,肾脏集合系统分离明显改善,具体见表2。

表2 5例患儿手术前后肾脏集合系统分离改善情况(mm)
2.3手术前后尿动力学参数比较:尿动力学检查结果:术后残余尿量(PVR)和漏尿点压(DLPP)显著低于术前,膀胱顺应性(BC)和最大膀胱压测定容量(MCC)显著高于术前,二者之间的差异有统计学意义(P<0.05);最大尿道闭合压(MCP)和功能性尿道长度(SFL)在术前和术后之间的差异无统计学意义(P>0.05)。术前1周与术后1年随访尿动力学参数比较具体见表3。

表3 手术前后尿动力学参数比较
2.4膀胱功能改善:对术前尿动力明确诊断为神经源性膀胱28例患儿,术后1年随访,8例膀胱功能好转;术后2年随访,11例膀胱功能改善;术后3年随访,共有20例患儿膀胱功能得到明显改善。
3 讨 论
膀胱排尿中枢位于骶髓2、3、4节段,排尿反射由2、3、4骶神经完成,骶髓2、3、4节段及其神经根的椎管内节段的发生病变,使排尿中枢损伤[2]。膀胱功能障碍的临床表现包括遗尿、尿频、尿急、尿失禁和尿潴留,通过对膀胱功能的测定可分为痉挛性小膀胱和低张性大膀胱两类,前者系上运动神经元损害的表现,常同时合并有压力性尿失禁、尿频、尿急、便秘和痉挛步态;后者系下运动神经元损害的表现,常同时合并有低流性尿失禁、残余尿量增多、大便失禁等[3]。随着膀胱功能障碍的加重,将进一步发展为输尿管扩张积水并发肾功不全等神经源性膀胱。本研究发现半数以上的患儿膀胱功能较术前有改善,生活治疗得到了提高,术后由于膀胱功能的恢复,肾盂扩展得到了缓解,对肾脏的损害得到了控制。
小儿先天性脊柱裂合并脊髓脊膜膨出一经确诊,提倡早期治疗,手术修补并松解椎管内脊髓和神经根的栓系及粘连,是唯一的治疗手段,且越早越好[4]。研究表明,对于没有早期治疗的先天性脊柱裂脊髓脊膜膨出合并脊髓栓系的患儿,90%在以后的生长发育过程中,出现不可逆的神经功能损害[5]。对于脊髓脂肪瘤合并圆锥低位者,宜在无症状时手术[6]。患儿括约肌控制中枢发展为不可逆损伤比四肢感觉和运动束的损失出现更早,很多脊髓脊膜膨出并脊髓栓系的婴儿在初查时神经功能完整,只有30%尿动力学出现异常表现。栓系松解手术的效果也是令人满意的,因此,我们推荐早期手术治疗,预防或缓解泌尿系统症状的出现。
[1]马云富,张洪涛,尹凯,等.脊柱裂、脊髓脊膜膨出术后脊髓再栓系的诊治体会[J].中国实用神经疾病杂志,2011,14(15):74-75.
[2]雷冬梅,楚天骄,王玉萍,等.脊髓栓系综合征200例临床病理分析[J].中国实用神经疾病杂志,2008,11(10):83-84.
[3]常保东,王继成,张力,等.膀胱功能训练对神经源性膀胱排尿障碍的疗效观察[J].中国实用神经疾病杂志,2011,14(19):83-84.
[4]王忠诚.神经外科手术学[M].北京:科技出版社,2005:594-596.
[5]林琳,张永辉,昝向阳,等.显微外科治疗脊髓栓系综合征21例诊治分析[J].新疆医科大学学报,2009,32(10):1472-1473.
[6]王一品,谢斌.脊髓栓系综合征的诊断及外科治疗[J].辽宁医学院学报,2008,29(6):567-568.
R726
B
1671-8194(2015)17-0101-02
