急性心肌梗死伴脾梗死1例
2015-10-23田福利张二箭
田福利,张二箭
1 临床资料
患者男性,48岁,主因“阵发性心前区绞痛2 h”入院。患者于2 h前因情绪激动突发心前区绞痛,呈压榨样,伴左肩及背部放射,持续2 h,服用“硝酸甘油”后无缓解就诊于解放军251医院。急诊行心电图示:窦性心律,Ⅱ、Ⅲ、aVF导联ST段弓背向上抬高约0.1~0.3 mV(图1),以“急性下壁心肌梗死”收住心内科,无明显腹痛、腹泻等腹部不适,精神、睡眠、饮食差,无大便,小便正常。既往高血压病史5年,吸烟史20年,约20支/日,否认糖尿病史。父亲患“急性心肌梗死”病逝。查体:体温36.8℃,脉搏86 次/分,呼吸20 次/分,血压150/80 mmHg,(1 mmHg=0.133kPa),痛苦面容,双侧颈静脉无怒张,双肺呼吸音粗糙,未闻及干湿啰音;心界稍大,心率86 次/分,律齐,心音弱,各瓣膜听诊区未闻及病理性杂音,无心包摩擦音;腹软,肝脾肋下未触及,无压痛及反跳痛,无肌紧张,肠鸣音正常,双下肢无浮肿。实验室检查:肌酸激酶 1643.10 u/L,肌酸激酶同工酶 122.8 u/L,乳酸脱氢酶435.4 u/L,肌钙蛋白 0.109 ng/ml(正常0~0.10 ng/ml),心脏超声检查示:左室射血分数(LVEF)45%,心室腔大小正常,右室后壁略变薄,运动幅度减弱。根据临床症状及辅助检查。初步诊断:急性下壁心肌梗死。入院后给予镇静、止痛、扩冠、抗凝、溶栓治疗(尿激酶 150 wu静脉点滴),溶栓后2 h抬高的ST段回落至基线,心前区疼痛等症状消失。于入院后第6 d行冠状动脉造影检查显示右冠状动脉再通,近中段仅残存狭窄35%,内膜粗糙,血流TIMI Ⅱ级,左主干及其分支未见狭窄性病变(图2),未植入支架治疗。于心梗后第8 d夜间,突发左上腹疼痛,伴发热,体温38.5℃,恶心呕吐2次,呕吐呈非喷射状,呕吐物为胃内容物,局部压痛、反跳痛明显,轻度肌紧张,未触及肝、脾,急查血常规:WBC 12.05×109/L、中性粒细胞0.86、血红蛋白 102 g/L,血小板计数 238×109/L,脑利纳钛(BNP)498 pg/ml,血清淀粉酶54 u/L,尿淀粉酶153 u/L,腹部超声检查示:脾稍大,厚3.5 cm,脾中部可探及4.2×4.8 cm回声不均匀区,腹部增强CT示:脾内动脉狭窄95%,脾实质部可见多个契形境界清楚的低密度灶,CT值20Hu,脾脏肿胀饱满隆起(图3,图4)。结合临床辅助检查,诊断为脾梗死。给予抗凝、抗感染、镇静、止痛等治疗,一周后患者症状消失,查体正常,痊愈出院。
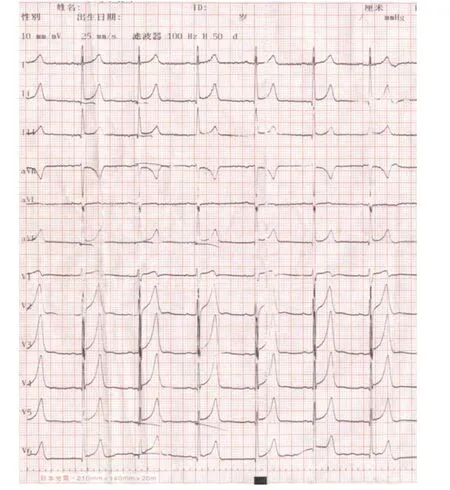
图1 入院急诊心电图
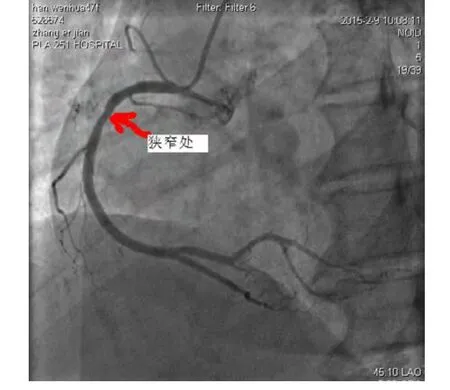
图2 术后6 h冠状动脉造影
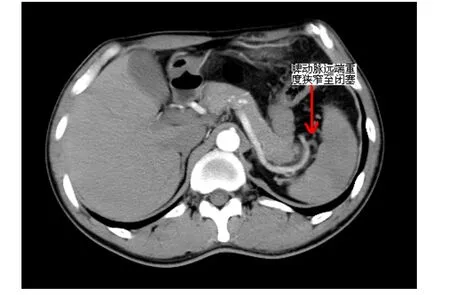
图3 腹部CT示脾动脉远端重度狭窄至闭塞
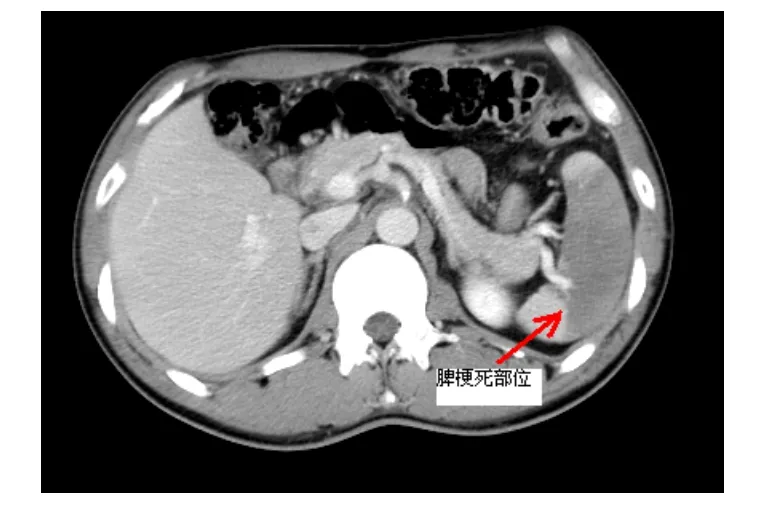
图4 腹部CT示脾梗死部位
2 讨论
脾梗死指脾动脉及分支阻塞造成局部组织缺血坏死,临床少见。小面积梗死可无症状,少数患者出现发热,外周血白细胞和中性粒细胞增多,一般无明显腹痛,发生大面积梗死时,可左上腹剧烈胀痛或撕裂样疼痛,可伴恶心、呕吐、发热等症状,查体时可发现左上腹压痛、反跳痛及肌紧张[1]。本例患者是急性下壁心肌梗死在溶栓后出现脾梗死,腹部增强CT显示脾动脉重度狭窄(>95%),其原因是动脉粥样硬化所致。脾动脉和冠状动脉都属于中小动脉,发生粥样硬化几率相同。心肌梗死亦可并发脾梗死。脾动脉在严重狭窄的基础上出现痉挛或高凝状态[2],均可使动脉闭塞引发梗死。脾梗死诊断要注意以下几点[3]:①突发性左上/中腹部疼痛,发热、恶心、呕吐,伴有白细胞、血小板计数升高者应考虑脾梗死的可能,需急查血尿淀粉酶除外胰腺炎;②腹部B超对脾动脉及脾脏可起到初步筛查作用,但腹部增强CT检查可确诊;③脾梗死增强CT示:脾脏体积增大,有多个片状低密度影,边缘不清,梗死灶多呈椎状,底部位于被膜面尖端指向脾门。脾梗死在治疗上包括[4]:①一般处理:包括吸氧、止痛、静脉注射罂粟碱解除脾血管痉挛;②溶栓及抗凝治疗:发病6 h内可用尿激酶100~150 wu静脉滴注,以溶解血栓,肝素、华法林抗凝后续治疗;③手术治疗:对于脾梗死面积大,并发脾内大血肿、脾破裂引发失血性休克、脾脓肿者,应尽早切除。
[1]郭花,朱金水,王龙,等. 脾梗死一例[J]. 上海医学,2008,31(9):616-封2.
[2]陈勇. 脾梗死的临床和影像学表现[J]. 中国医学影像技术,1997,13(1):81-2.
[3]王祥龙,夏中平,闻久辉,等. 胰腺炎并发脾梗死6例诊治体会[J]. 全科医学临床与教育,2007,5(6):500.
[4]李秀芹,郝军强,王建军,等. 脾梗死误诊为急性心肌梗死[J]. 临床误诊误治,2007,20(8):106-7.
