3种剖宫产切口疤痕憩室修补术疗效比较分析
2015-10-16王一斌黄燕清黄子健
王一斌, 黄 峥, 叶 明, 黄 柳, 黄燕清, 黄子健
(广州市妇女儿童医疗中心妇产科,广东广州510623)
剖宫产切口疤痕憩室(Cesarean scar diverticulum,CSD)又称剖宫产切口疤痕缺陷(Cesarean section scar defect)或剖宫产切口疝(Cesarean-induced isthmocele),是指剖宫产术后由于肌层受损或愈合不良,使局部肌层变薄,出现宫腔粘膜向壁层外突出,形成局限性扩张或囊样突出.CSD多位于子宫颈内口下方前峡部或宫颈管上段前壁.近年因剖宫产率的上升,CSD的患者越来越多;据报道,CSD的发生率约为19.4% ~89%[1-5],特别是剖宫产术后异常子宫出血的患者,82.6 ~88%存在 CSD[1-2].目前,国内、外对CSD的诊治尚无统一标准及指南.本研究通过评价3种路径的疤痕憩室修补术对CSD的主、客观疗效,为CSD的治疗提供临床依据.
1 资料与方法
1.1 资料来源
选取2013年1月~2014年3月在广州市妇女儿童医疗中心妇科就诊的剖宫产术后异常子宫出血或慢性盆腔痛的患者74人,所有患者经影像学即阴道超声或盆腔MRI及宫腔镜检查确诊为CSD,选取其中有生育要求或疤痕憩室顶端肌层厚度<2 mm,无手术禁忌证,同意行疤痕憩室修补术的患者26人,平均年龄(31.7±4.9)岁,剖宫产次(1.2±0.4)次,术前月经期(12.9±4.1)d;憩室顶端肌层厚度为(3.4±1.5)mm.术前均签署知情同意书.
1.2 方法
(1)手术步骤 术前留置尿管排空膀胱,根据手术医生的熟练程度及习惯选取不同路径:①经腹及腹腔镜路径:进入腹腔后分离粘连,剪开膀胱反折腹膜,将膀胱推离子宫下段及宫颈管,充分暴露剖宫产切口疤痕组织;②经阴道路径:于膀胱宫颈间隙及膀胱阴道间隙予稀释肾上腺素盐水(0.5 mg+NS 500 mL)约20 mL,水压分离膀胱宫颈间隙.于阴道横沟处横形切开阴道前穹隆,进入膀胱宫颈间隙,钝锐结合向上方及双侧推开膀胱,至膀胱腹膜反折并剪开,暴露子宫峡部剖宫产疤痕组织;探针探查可及一薄弱处并凹陷.则为子宫疤痕憩室,切开疤痕处至宫腔内,清除其内血凝块及坏死组织,切除薄弱处疤痕组织,在7号Hegar扩宫条或举宫器指引下以2~0薇乔线连续缝合子宫切口全层.再以2~0薇乔线连续褥式缝合子宫切口浅肌层.检查推开膀胱创面无活动性出血点,缝合腹膜.经阴道路径患者以2~0薇乔线连续扣锁缝合阴道前穹隆.
(2)观察指标 记录手术时间、出血量(称重法+容积法)、术中及术后并发症,评价手术安全性.
(3)术后随访 26例患者随访(12.6±6.3)月,术后每月随访1次,连续3次;此后,每3~6月随访1次至术后1年.均于月经干净或明显减少后门诊随访.随访内容包括自觉症状有无改善,月经期天数,术后3月内需复查阴道超声了解疤痕憩室有无消失.
(4)疗效评估 主观标准:以最后一次随访时的症状改善情况为判定指标:①治愈:异常阴道流血或慢性盆腔痛症状消失,经期≤7~8天;②好转:异常阴道流血持续时间缩短≥3 d;③无效:异常阴道流血无明显改善.客观标准:①治愈:术后3月影像学检查CSD消失.②无效:CSD仍存在;
1.3 统计学方法
2 结果
围手术期情况:26例患者行疤痕憩室修补术,其中6例为腹腔镜路径,8例开腹路径,12例经阴道路径;同时施行的其他术式包括:宫腔镜检查术10例,腹腔镜子宫腺肌瘤剔除术1例,腹式子宫颈肌瘤剔除+右附件切除+左卵巢囊肿剔除术1例,腹腔镜盆腔粘连松解术3例,诊刮术4例.术中术后无并发症发生.患者平均手术时间为(104.6±13.6)min;术中出血量为(72.3±104.2)mL;住院时间为(9.3±3.6)d;平均住院费用为(13 598.7±5 226.2)元.
术前、术后月经期比较:术后月经期(9.5±4.0)d较术前(12.6±4.1)d明显缩短,经t检验,t值=4.289,P=0.000 9,具有统计学差异.26例患者中24例表现为剖宫产术后月经期延长或经后点滴出血(92.3%),6例慢性盆腔痛(23.1%),2例月经过多(7.7%),2例疤痕妊娠(7.7%).
3种路径术式患者的主观有效率比较:治愈12例,好转6例,无效的8例均为经阴道修补术;主观有效率为69.2%(18/26);虽腹腔镜及开腹路径有效率均为100%,优于阴式手术(33.3%,4/12),但还不能认为3种路径术式治疗CSD的有效率有差别(P >0.05,表1).
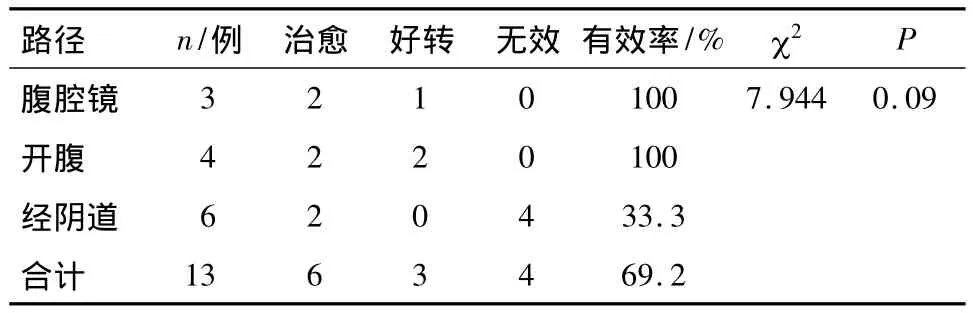
表1 3种路径术式有效率的比较Table 1 The efficacy of 3 different routes of surgical repair for CSD
客观治愈率:术后3月内所有患者于月经干净后复查阴道B超,16例憩室消失,客观治愈率为61.5%(16/26),10例术后仍有憩室,其中6例为经阴道手术无效的患者,4例经腹手术好转的患者.
3 讨论
CSD的典型症状是月经后点滴出血或月经期延长,出血时间常持续10~20 d甚至更长,经量及周期正常,其他出血模式包括月经间期出血、月经过多等.此外还可引起痛经或慢性盆腔痛,不孕症及剖宫产切口疤痕妊娠等.本研究中CSD引起异常子宫出血的原因可能与经血引流不畅,憩室局部原位出血,局部肌层变薄,收缩力减弱及炎症相关[6].而CSD引起慢性盆腔痛的原因则与局部淋巴细胞浸润及解剖结构的变形相关[7].根据病史、典型症状、阴道超声或盆腔MRI检查及宫腔镜检查,CSD诊断并不困难.阴道超声检查可见剖宫产疤痕处三角形或囊性无回声区与宫腔相通,其尖端指向子宫前峡部肌层,局部肌层中断变薄,应测量憩室顶端残留肌层厚度,以评估手术风险,指导术式的选择.尽管阴道超声与宫腔镜检查的几乎一致,两者的阳性预测值及阴性预测值相近,依然建议行宫腔镜检查排除其他引起异常子宫出血的器质性病变如子宫内膜息肉、粘膜下肌瘤、子宫内膜增殖症及子宫内膜癌等[8].
宫腔镜下CSD的常见表现为:宫颈内口下方子宫前峡部半环形缺陷;缺陷的宫腔游离缘纤维组织增生;缺陷内见裸露扩张的血管及子宫内膜组织;缺陷内特别是两侧角部常可见通向肌层的小孔或凹陷,并可见陈旧血从小孔流出;少数患者缺陷内可见息肉、缝线、血块或坏死组织.
有报道服用短效避孕药对CSD的短期疗效满意,但停药后症状复发且药物副作用较大,患者难以坚持[9].手术治疗几乎是CSD唯一有效的治疗方法.目前主流手术主要包括两类:一类是宫腔镜疤痕憩室整形术,手术原则包括用电切环切除憩室下方疤痕组织及缺陷内小孔、凹陷的开口,使经血引流通畅;电凝破坏裸露的血管及子宫内膜减少原位出血.此类手术微创、相对简单,有效率约为 60% ~64%[8,10].但使子宫肌层缺陷增大,增加了子宫穿孔及损伤膀胱的风险.因而有研究认为如果CSD顶端残留肌层厚度小于2 mm,不应施行宫腔镜手术[8].另一类是各种路径的疤痕憩室修补术,手术原则包括憩室及周围疤痕组织切除+子宫缺陷修补,路径可根据术者熟练程度及习惯选择经腹腔镜、经腹及经阴道手术.此类手术创伤较大,但能去除病灶,手术效果多优于前者,适合于所有CSD患者.Marotta等[11]对13例CSD患者施行了腹腔镜修补术,所有患者异常子宫出血及痛经症状消失,超声检查憩室均消失,4例患者成功受孕,3例剖宫产分娩,1例尚未分娩.Yalcinkaya等[12]对2例患者施行了腹腔镜修补手术,治愈了异常子宫出血,2例术后1年成功受孕.Chen等[13]对64例CSD患者施行经阴道修补术,有效率达85.9%.本研究中各种路径疤痕憩室修补术主观有效率为69.2%,其中腹腔镜及开腹路径主观有效率均为100%,阴式手术有效率33.3%;术后月经期较术前明显缩短;客观治愈率为61.5%,10例患者术后仍有憩室,其中6例无效,4例好转.本研究阴式修补术有效率低于文献报道,与经阴道手术野暴露较困难、上推膀胱不够充分、未完全切除憩室有关,宜提高阴式手术技巧,尽量完全切除憩室,特别注意切口两侧角部薄弱组织的切除.
有研究认为超声测量憩室顶端残留肌层厚度2.2~3 mm,再次妊娠发生子宫破裂的风险升高[11,14].故CSD的手术方式选择应根据患者有无症状及生育要求,以及憩室顶端残留肌层的厚度来决定.本研究以2 mm为临界值,对于有症状且有生育要求的CSD患者,建议行疤痕憩室修补术,以减少孕期子宫破裂的风险;对于有症状无生育要求者,如憩室顶端残留肌层厚度≥2 mm,可首选宫腔镜疤痕憩室整形术,如肌层厚度<2 mm,宫腔镜手术引起子宫破裂的风险较大,建议行疤痕憩室修补术;对于无症状无生育要求的CSD患者或无症状有生育要求、残留肌层厚度≥2 mm者,均可观察;于无症状有生育要求、肌层厚度<2 mm者,建议行疤痕憩室修补术.
[1]BELINDA C L,SCAPLINELLI A,DEPES D,et al.Findings in patients with postmenstrual spotting with prior Ceserean section[J].J Minim Invasive Gynecol,2010,17(3):361-364.
[2]FABRES C,ARRIAGADA P,FERNANDEZ C,et al.Surgical treatment and follow-up of women with intermenstrual bleeding due to cesarean section scar defect[J].J Minim Invasive Gynecol,2005,12(1):25 -28.
[3]UPPAL T,LANZARONE V,MONGELLI M.Sonographically detected caesarean section scar defects and menstrual irregularity[J].J Obstet Gynaecol,2011,31(6):413-416.
[4]OSSER O V,VALENTIN L.Risk factors for incomplete healing of the uterine incision after caesarean section[J].BJOG,2010,117(9):1119 -1126.
[5]OSSER O V,JOKUBKIENE L,VALENTIN L.High prevalence of defects in Cesarean section scars at transvaginal ultrasound examination[J].Ultrasound Obstet Gynecol,2009,34(1):90 - 97.
[6]FABRES C,AVILES G,DELA Jara C,et al.The cesarean delivery scar pouch:clinical implications and diagnostic correlation between transvaginal sonography and hysteroscopy[J].J Ultrasound Med,2003,22(7):695 -700.
[7]WANG C B,CHIU W W,LEE C Y,et al.Cesarean scar defect:correlation between Cesarean section number,defect size,clinical symptoms and uterine position[J].Ultrasound Obstet Gynecol,2009,34(1):85 -89.
[8]CHANG Y,TSAI E M,LONG C Y,et al.Resectoscopic treatment combined with sonohysterographic evaluation of women with postmenstrual bleeding as a result of previous cesarean delivery scar defects[J].Am J Obstet Gynecol,2009,200(4):370.e1 -370.e 4.
[9]TAHARA M,SHIMIZU T,SHIMOURA H.Preliminary report of treatment with oral contraceptive pills for intermenstrual vaginal bleeding secondary to a cesarean section scar[J].Fertil Steril,2006,86(2):477 - 479.
[10]FENG Y,LI M,LIANG X,et al.Hysteroscopic treatment of postcesarean scar defect[J].J Minim Invasive Gynecol,2012,19(4):498 -502.
[11]MARROTTA M L,DONNEZ J,SQUIFFLET J,et al.Laparoscopic repair of postcesarean section uterine scar defects diagnosed in nonpregnant women[J].Journal of Minimally Invasive Gynecology,2013,20(3):386 -391.
[12]YALCINKAYA T M,AKAR M E,KAMMIRE L D,et al.Robotic-assisted laparoscopic repair of symptomatic cesarean scar defect:a report of two cases[J].J Reprod Med,2011,56(5 -6):265 -270.
[13]CHEN Y Q,CHANG Y J,YAO S Z.Transvaginal management of cesarean scar section diverticulum:A novel surgical treatment[J].Med Sci Monit,2014,20(8):1395-1399.
[14]OSSER O V,JOKUBKIENE L,VALENTIN L.Cesarean section scar defects:agreement between transvaginal sonographic findings with and without saline contrast enhancement[J].Ultrasound Obstet Gynecol,2010,35(1):75 -83.
