不孕症妇女自然周期过早内源性黄体生成素峰的发生与排卵障碍的相关性研究
2015-09-14陈洁瑛陈红
方 玉,陈洁瑛,陈红
不孕症妇女自然周期过早内源性黄体生成素峰的发生与排卵障碍的相关性研究
方玉,陈洁瑛,陈红
目的 探讨不孕症妇女自然周期卵泡发育过程中,过早内源性黄体生成素(LH)峰与排卵障碍的相关性,为不孕症妇女行自然周期的辅助生殖技术(ART)治疗提供依据。方法 选择2010年1月—2012年1月衢州市妇幼保健院生殖中心不孕症门诊确诊的102例不孕症患者为研究对象,通过尿LH半定量检测试纸结合阴道超声,检测出102例不孕症妇女共244个自然周期的卵泡生长、内源性LH峰值及落峰时间、排卵情况,依据检测结果分为尿LH峰阳性组、尿LH峰阴性组及过早LH峰组,比较3组的排卵率、未破裂黄素化卵泡(LUF)发生率、周期妊娠率。结果 尿LH峰阳性组138个,尿LH峰阴性组44个,过早LH峰组62个。244个自然周期总排卵率为77.0%(188个周期),LUF发生率为21.3% (52个周期),周期妊娠率为20.9% (51个周期妊娠)。尿LH峰阳性组、尿LH峰阴性组及过早LH峰组的排卵率分别为91.3%、63.6%、54.8%,LUF发生率分别为8.7%、31.8%、41.9%,周期妊娠率分别为29.0%、11.4%、9.7%;其中尿LH峰阳性组的排卵率、周期妊娠率均高于尿LH峰阴性组和过早LH峰组(P<0.05),尿LH峰阳性组LUF发生率低于尿LH峰阴性组和过早LH峰组(P<0.05),尿LH峰阴性组和过早LH峰组的排卵率、周期妊娠率、LUF发生率比较,差异均无统计学意义 (P>0.05)。结论 自然周期卵泡发育过程中容易出现过早的内源性LH峰,是导致排卵障碍影响妊娠率的重要因素。临床实践中过早内源性LH峰的出现,可预测提早排卵及黄素化卵泡不破裂综合征 (LUFS)的发生,可适时注射人绒毛膜促性腺激素,加强黄体支持,以降低LUFS的发生,提高临床妊娠率。
妊娠;不育,女(雌)性;排卵监测;月经周期;内源性黄体生成素峰
方玉,陈洁瑛,陈红.不孕症妇女自然周期过早内源性黄体生成素峰的发生与排卵障碍的相关性研究[J].中国全科医学,2015,18(2):162-165.[www.chinagp.net]
Fang Y,Chen JY,Chen H.Correlation study between the occurrence of premature luteinizing hormone surge and ovulatory dysfunction in natural cycle for infertility women[J].Chinese General Practice,2015,18(2):162-165.
近年来,不孕症的发病率增高至7%~10%,已成为仅次于肿瘤和心脑血管病的第三大疾病[1],2012年美国生殖医学学会(ASRM)对不孕症的诊断评估方法进行了更新,把对排卵功能的评估作为不孕妇女评估的首要步骤[2]。随着不孕症诊治及生殖医学的发展,常规超促排卵周期的辅助生育技术 (assisted reproductive technology,ART)存在诸多的生殖安全问题,如卵巢过度刺激、卵巢早衰、多胎妊娠等。因此,人们开始探讨自然周期中的ART,以期达到安全生殖的目的。然而,自然周期卵泡发育的特点较难掌握,常出现卵母细胞提早排逸以及黄素化卵泡不破裂综合征(luteinized unruptured follicle syndrome,LUFS),导致周期取消率高。因此,探讨不孕症妇女自然周期卵泡发育特点及排卵障碍的相关影响因素,对生殖医学具有重要意义。既往研究发现,内源性黄体生成素(LH)峰的缺乏是导致自然周期排卵障碍的主要原因,促排卵周期中过早内源性LH峰的出现可影响卵母细胞恢复减数分裂,发生提早排卵及卵泡黄素化,导致排卵障碍[3],而过早内源性LH峰在自然周期中的发生以及相关影响的文献报道较少。本研究选择月经周期规则、生殖内分泌指标检查正常的102例不孕症妇女作为研究对象,通过尿LH半定量检测试纸结合阴道超声对244个自然周期卵泡发育及排卵过程的内源性LH峰进行动态监测,研究过早LH峰在自然周期卵泡发育过程中的发生情况及与排卵障碍的相关性,为不孕妇女在自然周期ART治疗中提供临床依据。
1 资料与方法
1.1病例纳入标准 年龄≤35岁,月经周期规则(月经周期21~35 d,经期 2~8 d)[4],生殖内分泌指标检查正常,子宫输卵管碘油造影或腹腔镜检查证实双侧或一侧输卵管通畅。
1.2研究对象 选择2010年1月—2012年1月衢州市妇幼保健院生殖中心不孕症门诊确诊的102例不孕症患者为研究对象,均符合纳入标准。年龄23~35岁,平均 (28.8±3.1)岁;不孕年限1~10年,平均(3.5 ±2.3)年;继发性不孕73例,原发性不孕29例。每例患者连续监测2~3个自然周期的卵泡发育情况,收集资料完整的244个周期。
1.3研究方法
1.3.1观察指标(1)过早LH峰(是指尿 LH峰值在卵泡成熟前达15~65 U/L而无显著落峰)的发生率;(2)未破裂黄素化卵泡(LUF)发生率;(3)排卵率;(4)周期妊娠率;(5)排卵时间。
1.3.2尿LH值测定 使用昆明云大生物技术有限公司生产的尿LH半定量检测试纸,叮嘱患者严格按照说明书使用方法检测。当B超监测优势卵泡直径≥14 mm,推荐10时和20时分别检测尿LH值,当尿LH值>25 U/L即判断为出现LH峰,后每4~8 h测定1次,每次测定前嘱患者4 h内不排尿并大量饮水。当尿LH值达45~65 U/L判断为出现高峰值,4 h后再测一次,如<45 U/L,即可停测并同房。如优势卵泡直径≥17 mm,尿LH半定量检测试纸监测仍未出现内源性LH峰时停止尿液检测,予肌肉注射人绒毛膜促性腺激素(HCG)10 000 U,嘱24~36 h内同房。用药后72 h内每日阴道B超监测有无排卵。
1.3.3监测排卵 使用阴道B超 (LOGIO 200PRO超声仪,阴道探头频率为6.5 MHz)监测卵泡发育及排卵情况,自月经第10天开始,每日上午固定监测时间,根据卵泡发育决定下次检查时间。检测频率:卵泡直径<10 mm者1次/3 d,10~15 mm者1次/2 d,>15 mm 者1次/d,直至排卵。(1)排卵征象:①B超检测到直径≥17~18 mm的优势卵泡消失或缩小,可伴有内壁塌陷征象。②在小的卵泡腔内有细弱的光点回声,提示有早期黄体形成。③直肠子宫陷凹内见少量液性无回声区。(2)提早排卵征象:优势卵泡直径为14~17 mm即提示排卵,排卵征象与正常排卵相同。(3)无排卵的诊断:优势卵泡直径<14 mm,萎缩,透声差。(4)LUF的判断标准:产生优势卵泡并持续增大,未见排出,卵泡直径35~48 mm,囊壁厚,张力差,囊内有分布不均匀的低回声[5]。
1.3.4临床分组 依据尿 LH值监测分为3组,尿 LH峰阳性组:尿LH峰值达25~65 U/L且有起始和落峰;尿LH峰阴性组:尿LH值<10 U/L;过早LH峰组。
1.3.5妊娠判定 排卵后14~18 d查尿HCG,阳性者为生化妊娠;阳性者于同房后35 d行B超检查,观察有无胚芽及原始心管搏动,见孕囊者确定为临床妊娠。
1.4统计学方法 采用SPSS 13.0软件进行统计分析,计数资料的比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1尿LH半定量检测试纸测定结果 244个自然周期中,观察到尿LH峰阳性周期138个(尿LH峰阳性组),占56.6%;尿LH峰阴性周期44个 (尿LH峰阴性组),占18.0%;过早LH峰周期62个 (过早LH峰组),占25.4%。
2.2排卵率的比较 244个自然周期总排卵率为77.0%(188个周期)。3组排卵率间差异有统计学意义(χ2=37.63,P<0.05),其中尿LH峰阳性组的排卵率高于尿LH峰阴性组和过早LH峰组 (P<0.05),但尿LH峰阴性组和过早LH峰组的排卵率间差异无统计学意义(P>0.05,见表1)。尿LH峰阳性组中有70个周期 (55.6%)排卵出现在尿LH峰后24 h内,有56个周期(44.4%)出现在24~48 h;过早LH峰组有34个周期有排卵,其中26个周期出现提早排卵(76.5%)。
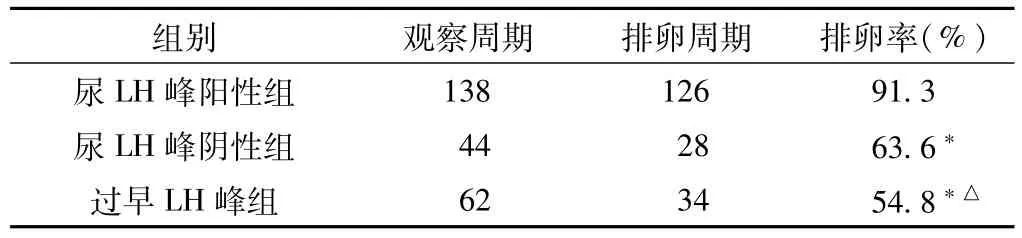
表1 3组排卵率比较Table 1 Comparison of the ovulation rate in the three groups
2.3未破裂黄素化卵泡 (LUF)发生率的比较 244个自然周期总LUF发生率为21.3% (52个周期),3组LUF发生率间差异有统计学意义(χ2=31.72,P<0.05),尿LH峰阳性组LUF发生率低于尿LH峰阴性组和过早LH峰组(P<0.05),尿LH峰阴性组和过早LH峰组的LUF发生率间差异无统计学意义(P>0.05,见表2)。

表2 3组 LUF发生率比较Table 2 Comparison of LUF occurrence in the three groups
2.4周期妊娠率的比较 244个自然周期中周期妊娠率为20.9% (51个周期)。3组周期妊娠率间差异有统计学意义 (χ2=12.60,P<0.05),其中尿LH峰阳性组周期妊娠率高于尿LH峰阴性组和过早LH峰组(P<0.05),尿LH峰阴性组和过早LH峰组周期妊娠率间差异无统计学意义(P>0.05,见表3)。
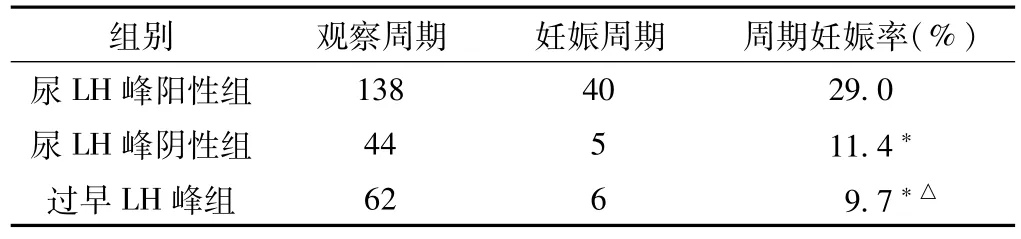
表3 3组周期妊娠率比较Table 3 Comparison of cycle pregnancy rate in the three groups
3 讨论
周巧艳等[6]调查发现排卵因素是不孕的主要病因,占女性不孕病因的29.19% ~35.45%。2012年美国生殖医学协会更新的不孕诊治指南已把排卵功能的评估作为对所有不孕妇女评估的初始步骤,因此,排卵检测是女性不孕症诊治的重要组成部分。本研究利用尿LH半定量检测试纸并结合B超监测观察自然周期卵泡发育过程,探讨过早LH峰在自然周期中的发生及影响。
3.1内源性LH峰与排卵相关性 本研究观察到尿LH峰阳性组排卵率达91.3%,周期妊娠率为29.0%,排卵率与周期妊娠率均明显高于尿LH峰阴性组和过早LH峰组。说明内源性LH峰是正常排卵过程的重要因素,与排卵率和周期妊娠率密切相关,只有LH在阈值范围内才能确保正常卵泡与卵子的发育。同时,排卵之后LH峰仍需维持一定水平以促进黄体的生成。由此可见,内源性LH峰值无论在卵泡期、排卵前期、黄体期都必须在一定的阈值范围内,才能确保卵泡的正常发育、成熟与排卵以及正常的妊娠。
3.2自然周期过早LH峰的发生及其影响 对于自然周期中过早LH峰的发生及其相关影响,主要集中在以下两个方面:(1)过早LH峰的发生及与提早排卵的相关性:过早LH峰的发生具有无规律性及不可预测性,可影响卵母细胞恢复减数分裂,发生提早排卵及卵泡黄素化,导致排卵障碍,近年来越来越被生殖医学所关注。本研究通过观察102例不孕症妇女的244个自然周期,发现自然周期中过早LH峰发生率为25.4%,说明在自然周期中容易发生过早LH峰。有文献报道过早LH峰在促排卵周期中的发生率为14% ~50%[7],Antaki等[8]研究显示,过早LH峰在人工授精周期中的发生率为28.7%,导致妊娠率降低。然而,促排卵周期中,由于促排卵药物的使用,所测血清LH水平包括了内源性及外源性激素,并非自然周期中的内源性激素水平。因此,研究自然周期中过早LH峰的发生情况及其产生的相关影响具有重要意义,为研究具备规律月经周期发生排卵障碍的发病机制提供了依据。本研究还观察到过早LH峰组有排卵的周期为34个,其中出现提早排卵的周期为26个。说明当过早内源性LH峰出现时,发生提早排卵的可能性极大,因此可以用过早LH峰的出现来预测提早排卵的发生,这与高彦等[9]对自然周期体外受精患者的研究发现,取卵前卵母细胞提早排出与过早LH峰出现相关的研究结果一致。(2)过早LH峰与LUF的相关性:LUFS是指具有正常卵泡发育成熟过程,但卵泡未破裂,卵母细胞未排出而黄素化,是一种特殊类型的排卵障碍,是导致女性不孕的一个重要原因。LUFS能分泌相应的雌、孕激素,因此具有规律的月经周期,临床表现不易与正常排卵区分。本研究不孕妇女总LUF发生率为21.3%,与相关报道 LUF在正常育龄妇女中的发病率为5%~10%,在不孕症妇女中发生率为25%[10]的结果接近。本研究显示,过早LH峰组和尿LH峰阴性组的LUF发生率明显高于尿LH峰阳性组,杨晓祎[11]通过对自然周期中LUF患者研究发现,提早出现LH峰、缺乏有效的LH峰及LUF日LH水平不足可引起LUFS。Check[12]对具备规律月经周期的排卵障碍患者的研究同样发现,LUFS的发生与围排卵期血清中LH水平、孕酮(P)以及雌二醇(E2)不足有关;其研究表明LUFS的发生可能与内分泌因素和机械因素相关,其中内分泌因素是最常见的原因。促性腺激素尤其是LH的分泌不足及颗粒细胞上的LH受体缺乏与LUFS的发生密切相关。由此可见,颗粒细胞功能缺陷或LH受体不足导致LH分泌不足是导致LUFS发生的根本原因。过早内源性LH峰的出现,致LUFS日LH水平不足影响卵母细胞恢复减数分裂,从而卵泡过早黄素化。自然周期中过早内源性LH峰以及内源性LH峰的缺乏是发生LUF、导致排卵障碍的重要因素。
总而言之,动态监测不孕症妇女自然周期卵泡发育过程中内源性LH峰有重要临床意义,自然周期卵泡发育过程中过早内源性LH峰的出现与提早排卵及LUF的发生密切相关,是导致自然周期排卵障碍的重要因素。临床实践中当发现过早内源性LH峰出现时,可预测提早排卵及LUF的发生,适时注射HCG,加强黄体支持,在一定程度上可降低LUFS的发生,提高妊娠率,为自然周期的ART治疗提供临床依据。
[1]李蓉,乔杰.助孕技术在输卵管性不孕的应用和评价[J].实用妇产科杂志,2011,27(8):570-572.
[2]乔杰.指南更新系统指导基础研究捷报频传[J].中华医学信息导报,2013,28(4):10-11.
[3]Du MZ,Fan GL,Zhang LY,et al.Clinical value of transvaginal ultrasonography combined with LH urine test paper in monitoring follicular development and ovulation in infertile females[J].Journal of Wenzhou Medical College,2009,39(7):352-355.(in Chinese)杜明祯,樊桂玲,张龙月.等.阴道超声结合尿LH试纸监测卵泡发育及排卵在不孕症诊疗中的价值[J].温州医学院学报,2009,39(7):352-355.
[4]乐杰.妇产科学 [M].北京:人民卫生出版社,2005:18.
[5]梅佩红.B型超声监测排卵在不孕症诊治中的应用价值[J].中国计划生育学杂志,2013,21(7):473-475.
[6]周巧艳,郭凤月,李兴华.9865例女性不孕的临床病因分析[J].中国计划生育学杂志,2011,19(6):376-378.
[7]Jin L,Nie R.Premature LH surge and"rush harvesting"[J]. Journal of Reproductive Medicine,2010,19(3):199-203.(in Chinese)靳镭,聂睿.过早LH峰与“抢收”[J].生殖医学杂志,2010,19(3):199-203.
[8]Antaki R,Dean NL,Lapensee L,et al.An algorithm combining ultrasound monitoring and urinary luteinizing hormone testing:a novel approach for intrauterine insemination timing[J].JOGC,2011,33 (12):1248-1252.
[9]Gao Y,Mao YD,Wang Z,et al.Prediction of pre-ovulation in natural IVF cycle[J].Journal of Reproductive Medicine,2014,23 (1):16-19.(in Chinese)高彦,冒韵东,王嫜,等.自然周期体外受精取卵前卵母细胞提早排出的预测因素分析[J].生殖医学杂,2014,23(1):16 -19.
[10]Dal J,Vural B,Caliskan E,et al.Power Doppler ultrasound studies of ovarian,uterine,and endometrial blood flow in regularly menstruating women with respect to luteal phase defects[J].Fertil Steril,2005,84(1):224-227.
[11]杨晓祎.自然周期未破裂卵泡黄素化综合征病因分析及IGF-1 与LUFS相关性研究 [D].长沙:中南大学,2009.
[12]Check JH.Ovulation defects despite regular menses:PartⅢ [J]. Clin Exp Obstet Gynecol,2007,34(3):133-136.
(本文编辑:赵跃翠)
Correlation Study between the Occurrence of Premature Luteinizing Hormone Surge and Ovulatory Dysfunction in Natural Cycle for Infertility Women
FANG Yu,CHEN Jie-ying,CHEN Hong.Reproductive Center,Quzhou Maternal andChild Health-care Center of Zhejiang Province,Quzhou 324000,China
Objective To discuss the correlation between premature luteinizing hormone(LH)surge and ovulatory dysfunction in natural cycle for infertility women in the process of follicular development,and provide therapy basis for ART of nature cycle in infertility women.Methods 102 cases of infertility women were selected from the patients in Reproductive Center of Quzhou Maternal and Child Health-Care Center during the period from Jan.2010 to Jan.2012.Through the semiquantitative urinary LH testing(uLH)combined with ultrasound,ovulate of 244 nature cycles in 102 infertility women,spontaneous LH surge value and fall surge time,follicular development were detected.This study divided the results into LH surge positive group,negative group and premature LH surge group.Ovulation rate,LUF rate and the pregnancy rate were compared among three groups.Results 138 cases,44 cases and 62 cases were divided into urinary LH surge positive group,negative group and premature LH surge group separately.Ovulation rate in 244 cycles was 77.0% (118 cycles),the occurrence rate of LUF was 21.3% (52 cycles),cycle pregnancy rate was 20.9% (51 cycles).The ovulation rate,LUF rate,and pregnancy rate in three groups were 91.3%,63.6%,4.8%;8.7%,31.8%,41.9%;29.0%,11.4%,9.7% respectively.The ovulation rate and cycle pregnancy rate in urinary LH surge positive group were higher than those in other twogroups(P<0.05),while the occurrence rate of LUF was lower than that in other two groups(P<0.05).There was no difference between negative group and premature LH surge group(P>0.05).Conclusion Premature LH surge is easy to occur in the course of follicular development in natural cycle,which is the important factor of ovulatory dysfunction resulting low pregnancy rate in natural cycle.In clinical,the occurrence of premature LH surge can forecast the premature ovulate and the occurrence of LUFS.Injection of HCG in proper time and enhancing of luteal phase support can reduce the occurrence rate of LUF and improve the clinical pregnancy rate.
Pregnancy;Infertility,female;Ovulation detection;Menstrual cycle;Premature LH surge
R 711.6
A
10.3969/j.issn.1007-9572.2015.02.010
衢州市科技局项目基金(20091092)
324000浙江省衢州市妇幼保健院生殖中心
2014-06-20;
2014-11-15)
