联合多个预扩张带蒂轴型皮瓣修复上肢大面积皮肤软组织缺损的临床应用
2015-08-18刘元波臧梦青
彭 涛, 刘元波, 臧梦青, 朱 珊, 陈 博
联合多个预扩张带蒂轴型皮瓣修复上肢大面积皮肤软组织缺损的临床应用
彭 涛, 刘元波, 臧梦青, 朱 珊, 陈 博
目的 探讨大面积上肢皮肤软组织缺损修复的理想方法。方法 对本组13例上肢大面积皮肤软组织缺损的患者,分别联合应用预扩张的带蒂肩胛区皮瓣、背阔肌肌皮瓣、单侧或双侧脐旁皮瓣进行修复。结果 术后13例患者的皮瓣全部成活。其中,1例术后脐旁皮瓣和1例术后肩胛皮瓣的远端出现静脉回流不畅,经皮瓣表皮针刺放血和按摩处理后,静脉回流良好,皮瓣成活;有8例患者在术后远期进行了皮瓣去脂修薄及切口瘢痕整形术,使治疗效果趋于完善。结论 对于经过选择的择期手术患者,根据情况联合应用多个预扩张带蒂轴型皮瓣修复上肢大面积皮肤软组织缺损,是一个值得考虑的治疗方法。
上肢软组织缺损; 带蒂皮瓣; 组织扩张术
上肢是重要的劳动和交际工具,由于烧伤、烫伤、创伤、先天性体表良性肿瘤或恶性肿瘤的切除,均可导致上肢巨大的皮肤软组织缺损,如果伴有肌腱、神经、血管、关节腔等重要结构的显露,则修复更加困难。自2007年9月至2014年12月,我们联合应用躯干部多个预扩张带蒂轴型皮瓣修复上肢大面积皮肤软组织缺损患者13例,取得了良好的效果。现报道如下。
1 临床资料
本组共13例患者。男性8例,女性5例;年龄4~22岁。其中,上肢先天性黑色素痣6例,烧伤后上肢瘢痕6例,上肢海绵状血管瘤1例;采用长方形扩张器为300~800 ml,扩张时间为106~168 d;应用预扩张背阔肌肌皮瓣加单侧预扩张脐旁皮瓣修复3例;应用预扩张背阔肌肌皮瓣加双侧预扩张脐旁皮瓣修复2例;应用双侧预扩张脐旁皮瓣修复7例;应用预扩张背阔肌肌皮瓣加预扩张肩胛皮瓣修复1例。
2 手术方法
根据上肢病变所在位置和范围,确定缺损修复所使用的组织瓣类型。一般而言,对于手背、前臂和肘关节的病变,可以应用预扩张脐旁皮瓣进行修复;如果为上肢环形病变,则需要应用双侧预扩张脐旁皮瓣进行修复;如果上肢病变位于肩关节和上臂,则一般需要应用预扩张的背阔肌肌皮瓣和/或肩胛区皮瓣进行修复。
2.1 Ⅰ期扩张器置入术
2.1.1 脐旁皮瓣扩张器置入术 术前应用超声多普勒探测仪,对一侧或两侧脐旁穿支血管进行探测并标记;以肚脐和肩胛骨下角连线为皮瓣轴线设计皮瓣。一般采取上方切口埋置扩张器,切开皮肤,直抵深筋膜,在腹外斜肌肌膜浅面剥离,其间可见来自肋间血管的穿支血管,予以结扎;当抵达腹直肌前鞘外侧缘时,需小心剥离,有时可以见到自腹直肌前鞘浅出的来自腹壁下动脉的穿支血管,对于粗大的穿支血管予以保留,形成足够大的软组织囊袋,放置适当大小的皮肤扩张器,注射壶放置于胸壁恰当位置,并放置负压引流。
2.1.2 背阔肌下扩张器置入术 沿背阔肌前缘设计斜形切口,切开皮肤,寻找背阔肌前缘,在背阔肌下解剖剥离,其间可见来自肋间后动脉的穿支血管,需要对其进行结扎;剥离至背阔肌远端腱性部分时,内侧部分可予切断,而下方腱性部分的完整性需予保留,以免扩张过程中,扩张张力造成这一部分皮肤过薄;在组织腔隙内放置恰当大小的扩张器,并放置负压引流。2.1.3 肩胛区扩张器置入术 术前标记三边孔的位置,一般位于腋后线顶点内上方1 cm及肩胛骨外侧缘处。在避开三边孔位置的情况下,于后背肩胛区,在胸背筋膜的深面剥离,形成容纳扩张器的组织腔隙。依据上肢缺损修复的需要和供瓣区情况,可以选择对肩胛皮瓣、肩胛旁皮瓣和向上延伸的肩胛皮瓣进行转移前扩张。手术后2周,切口愈合牢固后,每周进行扩张器注水1次,直至扩张完毕。
2.2 Ⅱ期行上肢病变切除,扩张皮瓣转移修复
2.2.1 上臂缺损修复术 切除上臂病变,依据病变的大小和形状设计扩张皮瓣,可以单独使用预扩张的肩胛区皮瓣或背阔肌肌皮瓣进行修复,也可以联合使用预扩张的肩胛区皮瓣和背阔肌肌皮瓣共同修复巨大的上肢皮肤缺损。
2.2.2 局限的前臂缺损修复术 对于局限的前臂缺损,可以应用一侧预扩张的脐旁皮瓣进行修复。手术时,根据前臂缺损的大小和形状,于同侧切取脐旁皮瓣予以修复,皮瓣的宽度取决于前臂缺损的大小和腹部能够提供的皮肤宽度,皮瓣的远端可以抵达腋后线,掀起皮瓣抵达腹直肌前鞘外侧缘时,注意保护自腹直肌前鞘浅出的腹壁下动脉穿支血管;根据需要,可以去除部分扩张包膜;皮瓣远端部分与前臂创面缝合,3周后切断皮瓣蒂部,完全去除前臂病变,皮瓣转移至前臂受区。
2.2.3 环形前臂缺损修复术 对于缺损面积较大及环形的前臂缺损,我们采用双侧预扩张脐旁皮瓣进行修复。对前臂缺损同侧脐旁皮瓣的切取和转移技术,与前述局限的前臂缺损修复术相同,不同之处在于,在缺损同侧脐旁皮瓣转移的同时,取出缺损对侧脐旁皮瓣下的扩张器,并将对侧脐旁皮瓣形成一个双蒂皮管;3周后,缺损同侧皮瓣完成转移的同时,切断对侧双蒂皮管的远端蒂,转移修复前臂缺损,3周后切断对侧蒂皮管的近端蒂,转移修复残存的前臂缺损。
3 结果
所有患者术后皮瓣全部成活,仅1例脐旁皮瓣和1例肩胛皮瓣术后远端出现静脉回流不畅,经针刺皮瓣表皮放血和按摩处理后,静脉回流不畅情况减退,皮瓣成活。术后随访1~4年,皮瓣在色泽和质地方面与上肢受区接近(图1,2);13例患者中,有8例患者在手术后远期进行了皮瓣去脂修薄、切口瘢痕整形术,使治疗效果趋于完善。
4 讨论
修复上肢大面积皮肤软组织缺损时,既要保留功能,又要美观。皮片游离移植术操作简单,费用低,但手术后皮片色泽深暗,薄而不耐摩擦。吻合血管的皮瓣移植手术可一次完成,是修复上肢缺损的一种较好方法,但术中需要特殊设备和器械,而且术后需经过严格培训并具备显微外科的手术技术,并需要合适的受区血管,此外,对于累及上臂和前臂的大面积上肢皮肤缺损来说,几乎很难找到一个能提供如此大面积的皮瓣或肌皮瓣的供瓣区。而躯干部作为常见的皮瓣供区,可以提供许多可资利用的带蒂皮瓣来修复上肢缺损。
肩胛区皮瓣由旋肩胛动脉供血,后者来自肩胛下动脉,经三边孔浅出,以旋肩胛动脉降支、水平支和升支为蒂,可分别形成肩胛旁皮瓣、肩胛皮瓣和向上延伸的肩胛皮瓣[1]。肩胛区皮瓣可以游离移植,用于修复全身各处的皮肤缺损,也可以带蒂转移修复肩部、腋窝和上肢的缺损。在肩胛区埋置扩张器时,需适当远离三边孔,避免损伤血管蒂,也避免后期手术时血管蒂剥离困难。向上延伸肩胛皮瓣尖端可达颈根部,肩胛皮瓣可以越过后背中线,但距离不宜过远,以5 cm为限,而肩胛旁皮瓣的尖端则以肩胛下角下10 cm为限。
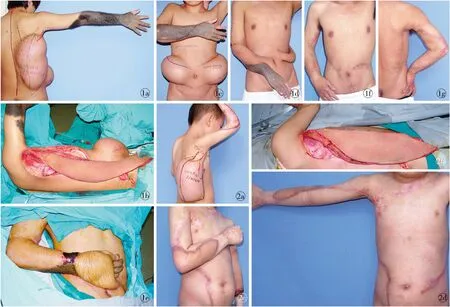
图1 上肢先天性黑色素痣修复手术前后对比 a.术前 b.背阔肌肌皮瓣 c.两侧预扩张脐旁皮瓣 d.一侧脐旁皮瓣转移至前臂,另一侧脐旁皮瓣形成双蒂管型皮瓣 e.对侧脐旁皮瓣修复手背黑痣切除后创面 f,g.术后2年 图2 上肢放疗后瘢痕修复手术前后对比 a.术前 b.岛状背阔肌肌皮瓣 c,d.术后1年
Fig 1 Comparison between the preview and the postview of a giant congenital melanocytic nevus of the upper limb. a. preview. b. the musculocutaneous flap. c. pre-expanded bilateral paraumbilical flaps. d. the transfer of the ipsilateral paraumbilical flap to the forearm defect; the form of a bipedicled tubed flap from the contralateral flap. e. reconstruction of the dorsal defect of hand with the contralateral paraumbilical flap. f,g. postview at 2 years. Fig 2 Comparison between the preview and the postview of the postradiation scar of the upper limb. a. preview. b. the musculocutaneous flap. c,d. postview at 1 years.
背阔肌肌皮瓣是最常用的肌皮瓣之一,血运丰富,解剖简单,应用广泛[2]。关于预扩张背阔肌肌皮瓣的报道不多[3],在背阔肌下剥离时,可以见到许多粗大的来自肋间后动脉的穿支血管,需分别予以结扎,这些血管的结扎和组织扩张,将对肌皮瓣起到良好的延迟作用。我们切取最长的肌皮瓣达40 cm,几乎可以修复上肢全长。随着穿支皮瓣外科学的兴起,应用胸背动脉穿支皮瓣修复上肢缺损,可以极大地降低供瓣区损害[4-5];结合使用岛状背阔肌肌皮瓣和肩胛区皮瓣,可以修复全上臂的皮肤缺损。
1989年,I Koshima首次报道不携带腹直肌的脐旁皮瓣游离移植和带蒂转移,这一研究常被认为是穿支皮瓣研究的开端。脐旁皮瓣与腹壁下动脉穿支皮瓣具有相同的解剖学基础,但是,脐旁皮瓣常作为一个远位带蒂皮瓣修复上肢的缺损,尤其是前臂和手缺损的修复,对于缺损宽度不超过上肢周径1/2的缺损来说,单侧预扩张脐旁皮瓣是一种有效的治疗方法。
对于宽度大于上肢周径1/2或环形的前臂缺损,一侧预扩张脐旁皮瓣不能提供足够的组织量,而且勉强在一侧切取过宽的脐旁皮瓣,会造成供瓣区的关闭困难。对于女性患者,还可能造成乳房和乳头-乳晕复合体的移位,引起两侧乳房不对称畸形。本组患者中,有4例使用双侧脐旁皮瓣修复前臂缺损的女性患者,年龄均小于7岁;手术结束后,随访2年,未发现乳房不对称畸形。当然,手术本身对乳房的影响需要随访更长时间,至少要等这些患者进入青春期、乳房开始发育之后。
脐旁皮瓣可以用于前臂、腕关节和手部皮肤软组织缺损的修复[6-7],对于肘关节附近和上臂的缺损,最好采用背阔肌肌皮瓣或肩胛区皮瓣予以修复[8-11]。预扩张脐旁皮瓣的手术技术要点:埋置扩张器时,我们多将切口放置于上方,并将注射壶置于切口的上方,这样就可以避免因手术后早期出现血肿或血清肿而影响切口愈合。其次,在扩张过程中,也可以避免由于重力作用而造成的与切口有关并发症的发生。另外,为了皮瓣转移方便,我们一般用同侧的扩张皮瓣修复前臂伸侧的缺损,而用患者对侧的皮瓣修复上肢屈侧的缺损。
脐旁皮瓣的血液供应来自腹壁下动脉,在肚脐周围的穿支血管穿过腹直肌前鞘后,在皮下组织内呈放射状分布,并与来自附近血管体区的血管形成丰富的血管吻合,如肋间后动脉、旋髂浅动脉和腹壁浅动脉。而主要的血管吻合存在于脐旁穿支与肋间后动脉的穿支血管之间,因此,常用脐旁皮瓣的设计轴线为肚脐和肩胛下角的连线,脐旁穿支血管借助于与肋间后动脉穿支之间的血管联系,来确保皮瓣远端可以安全地延伸到腋前线[12-13]。而皮肤扩张术的实质是皮瓣延迟效应[14-15],在扩张期间,上述2个穿支体区之间的choke血管开放或口径增粗,使皮瓣尖端的血运更加可靠;此外,如果使用两侧脐旁皮瓣,则完全可以利用同侧皮瓣与上肢连接3周,将对侧脐旁皮瓣形成双蒂管形皮瓣,并采用夹持对侧皮瓣远端蒂的方法,对皮瓣进行转移前训练。应用上述措施,皮瓣的尖端可以设计于腋后线。
总之,对于上肢大面积的皮肤软组织缺损,可以联合使用躯干部的轴型带蒂皮瓣进行修复,并结合使用皮肤扩张术,不但可以修复缺损,还可以最大限度地降低供瓣区的继发畸形。虽然是一种分期手术,治疗时间长,但仍然是一种值得考虑的修复方法。
[1] Hwang JH, Hwang K, Bang SI, et al. Reliability of vascular territory for a circumflex scapular artery-based flap[J]. Plast Reconstr Surg, 2009,123(3):902-909.
[2] Branford OA, Kelemen N, Hartmann CE, et al. Subfascial harvest of the extended latissimus dorsi myocutaneous flap in breast reconstruction: a comparative analysis of two techniques[J]. Plast Reconstr Surg, 2013,132(4):737-748.
[3] Slavin SA. Improving the latissimus dorsi myocutaneous flap with tissue expansion[J]. Plast Reconstr Surg, 1994,93(4):811-824.
[4] Liu Y, Zang M, Ding Q, et al. A new way to pre-expand the thoracodorsal artery perforator flap: expansion under the muscle[J]. J Plast Reconstr Aesthet Surg, 2014,67(5):e134-e135.
[6] Hu XH, Qin FJ, Chen Z, et al. Combined rectus abdominis muscle/paraumbilical flap and lower abdominal flap for the treatment of type Ⅲ circumferential electrical burns of the wrist[J]. Burns, 2013,39(8):1631-1638.
[7] Shukla L, Taylor GI, Shayan R. The pedicled inferior paraumbilical perforator (I-PUP) flap for a wrist defect: a reconstructive solution across the ages[J]. J Plast Reconstr Aesthet Surg, 2013,66(11):1613-1615.
[8] O′Shaughnessy KD, Rawlani V, Hijjawi JB, et al. Oblique pedicled paraumbilical perforator-based flap for reconstruction of complex proximal and mid-forearm defects: a report of two cases[J]. J Hand Surg Am, 2010,35(7):1105-1110.
[9] Lee KT, Lim SY, Pyun JK, et al. Improvement of upper extremity lymphedema after delayed breast reconstruction with an extended latissimus dorsi myocutaneous flap[J]. Arch Plast Surg, 2012,39(2):154-157.
[10] Datiashvili RO, Yueh JH. Management of complicated wounds of the extremities with scapular fascial fre flaps[J]. J Reconstr Microsurg, 2012,28(8):521-528.
[11] Izadi D, Paget JT, Haj-Basheer M, et al. Fasciocutaneous flaps of the subscapular artery axis to reconstruct large extremity defects[J]. J Plast Reconstr Aesthet Surg, 2012,65(10):1357-1362.
[12] Taylor GI, Corlett R, Boyd JB. The extended deep inferior epigastric flap: a clinical technique[J]. Plast Reconstr Surg, 1983,72(6):751-765.
[13] Taylor GI, Corlett RJ, Boyd JB. The versatile deep inferior epigastric (inferior rectus abdominis) flap[J]. Br J Plast Surg, 1984,37(3):330-350.
[14] Leighton WD, Russell RC, Feller AM, et al. Experimental pretransfer expansion of free-flap donor sites: Ⅱ. Physiology, histology, and clinical correlation[J]. Plast Reconstr Surg, 1988,82(1):76-87.
[15] Leighton WD, Russell RC, Marcus DE, et al. Experimental pretransfer expansion of free-flap donor sites: Ⅰ. flap viability and expansion characteristics[J]. Plast Reconstr Surg, 1988,82(1):69-75.
Reconstruction of the extensive defect of the upper extremity using multiple pre-expanded pedicle axial flaps
PENGTao,LIUYuan-bo,ZANGMeng-qing,etal.
(11thDepartmentofPlasticSurgery,PlasticSurgeryHospital,ChineseAcademyofMedicalSciencesandPekingUnionMedicalCollege,Beijing100144,China)
Objective To explore an optimal reconstructive modality for reconstruction of the extensive defect of the upper extremity. Methods Thirteen patients with extensive upper extremity defect were treated with different combinations of four workhorse pedicle flaps including the circumflex scapular artery-based flap, paraumbilical flap, and latissimus dorsi musculocutaneous flap. Results All of the flaps survived completely after the surgery. Venous congestion of the distal portion of the flap occurred in one paraumbilical flap and one scapular flap which extended far beyond the back midline. These flaps were treated with pinching for bleeding and massage and venous congestion faded gradually without any flap loss. Secondary procedures such as flap debulking and scar revision were performed for 8 patients to improve the aesthetic outcome further. Conclusion For selective operated patients, reconstruction of the extensive upper extremity defect by multiple pre-expanded pedicle axial flaps might be an optional method.
Soft tissue defect of upper extremity ; Pedicle flap; Tissue expansion
100144 北京,中国医学科学院北京协和医学院整形外科医院 整形十一科
彭 涛(1988-),男,湖南郴州人,住院医师,硕士研究生.
刘元波,100144,中国医学科学院北京协和医学院整形外科医院 整形十一科,电子信箱:Ybpumc@sina.com
10.3969/j.issn.1673-7040.2015.10.015
R622
A
1673-7040(2015)10-0620-04
2015-05-13)
