5 6例儿童外周血幼稚样淋巴细胞的临床意义分析
2015-06-05赵理平周传恩崔娓李科成苏文
赵理平,周传恩,崔娓,李科成,苏文
(珠海市妇幼保健院,广东 珠海519000)
外周血细胞形态分析是临床鉴别诊断感染性疾病、血液病等常用的一种手段,特别是在造血系统疾病的诊断方面,通过显微镜检查了解血细胞的质与量的改变,仍是直观、准确、可靠的重要方法[1]。当儿童外周血出现幼稚样淋巴细胞时常与病毒感染,恶性血液病等密切相关,现将56例患儿检查结果及临床意义报告如下。
1 材料与方法
1.1 研究对象 我院2012年8月至2014年10月门诊及住院儿童血涂片分析幼稚样(或异型)淋巴细胞的病例56例,年龄3月~7岁,其中3月~2岁15例,3岁~5岁16例,5岁~7岁25例。男38例,女 18 例,男:女=2.1:1。
1.2 方法 常规消毒行外周血采集后制成血涂片,干燥固定,瑞氏染色,油镜下观察幼稚样淋巴细胞,并进行分类计数。
1.3 幼稚样淋巴细胞是介于幼稚淋巴细胞与成熟淋巴细胞之间,形态多呈圆形卵圆形,比一般成熟淋巴细胞略大,胞浆丰富染浅兰色,无颗粒,胞核形态较规则偶有凹陷[2],核染色质质地介于原淋细胞与成熟淋巴细胞之间,为粒状或块状,核仁大多不清楚、偶隐约可见。见图1。
幼稚型异型淋巴细胞的形态大小不一,常偏大,胞浆量多,染深兰色,无或偶见颗粒,核多呈圆形、卵圆形亦不规则型可见凹陷,染色质细致均匀呈网状或条索状,偶见核仁[3]。见图2。
2 结果
56例患儿外周血血象结果结合骨髓细胞学、染色体核型分析,融合基因检测、EB-VCA-IgM检查、病理影像学等资料,临床综合分析确诊恶性疾病的有14例,占25%,其中急性淋巴细胞白血病6例,外周血幼稚样淋巴细胞百分比3%~15%;淋巴瘤4例,外周血幼稚样淋巴细胞百分比1%~3%;噬血细胞综合征2例,外周血幼稚样淋巴细胞百分比0%~2%;特发性血小板减少性紫癜2例,外周血幼稚样淋巴细胞百分比0%~2%。非恶性疾病有42例,占75%,其中传染性单核细胞增多症24例,外周血幼稚样淋巴细胞百分比10%~38%;一般感染14例,外周血幼稚样淋巴细胞百分比<5%;伤寒4例,外周血幼稚样淋巴细胞百分比2%~3%,见表1。
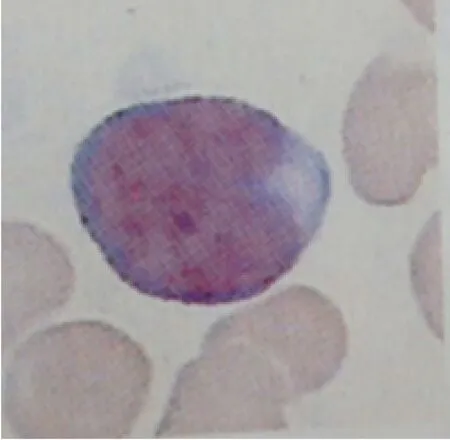
图1 幼稚样淋巴细胞(瑞氏染色,×1000)
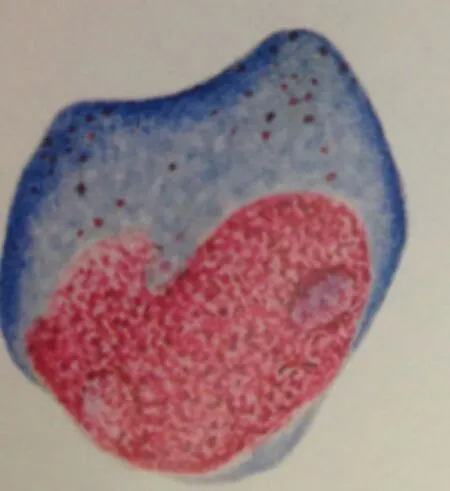
图2 幼稚型异型淋巴细胞(瑞氏染色,×1000)
3 讨论
外周血出现幼稚样淋巴细胞增多一部分是由于病毒感染、伤寒、风疹、过敏等诸多因素剌激淋巴细胞增生亢进,使之发生不平衡而导致的一种机体反映,一部分确是恶性肿瘤细胞对骨髓及外周血的浸润,是恶性肿瘤的早期提示。
本文56例患儿外周血均出现数目不等的幼稚样淋巴细胞,症状都伴有不同程度的发热、肝、脾、浅淋巴结肿大,其中有46例当即行骨髓细胞学、染色体核型分析、融合基因等检测,结果确诊6例急性淋巴细胞白血病 (acute lymphoblastic leukemia,ALL),4例淋巴瘤,2例噬血细胞综合征,2例特发性血小板减少性紫癜。跟踪随访,两例特发性血小板减少性紫癜患儿确诊后立即进行相应治疗,病情稳定。特发性血小板减少性紫癜[ITP]又称免疫性血小板减少症[4]。外周血出现幼稚样淋巴细胞与病毒感染密切相关,人体感染的某些病毒抗原可能与血小板成份有相似的抗原表位,则人体针对该病毒产生的抗体,既可作用于该病毒.也可作用于与该病毒抗原表位分子结构相似的血小板抗原.从而破坏血小板.导致血小板减少[5]。有关详细的发病机制待于进一步研究。两例噬血细胞综合征患儿因治疗效果不佳分别于1个月和40d后在本院死亡。6例急性淋巴细胞白血病和4例淋巴瘤患者转到上级医院复检及治疗,诊断结果与我院一致,部分患儿病情已得到控制。据报道,目前儿童ALL发病率有上升趋势,严重威胁儿童生命健康[6,7],重视外周血细胞形态学检查及进一步的骨髓细胞形态学,染色体核型分析、融合基因检测,对于早期鉴别诊断良恶性疾病,抓住疾病诊治的最佳时机,防止漏诊误诊十分重要。
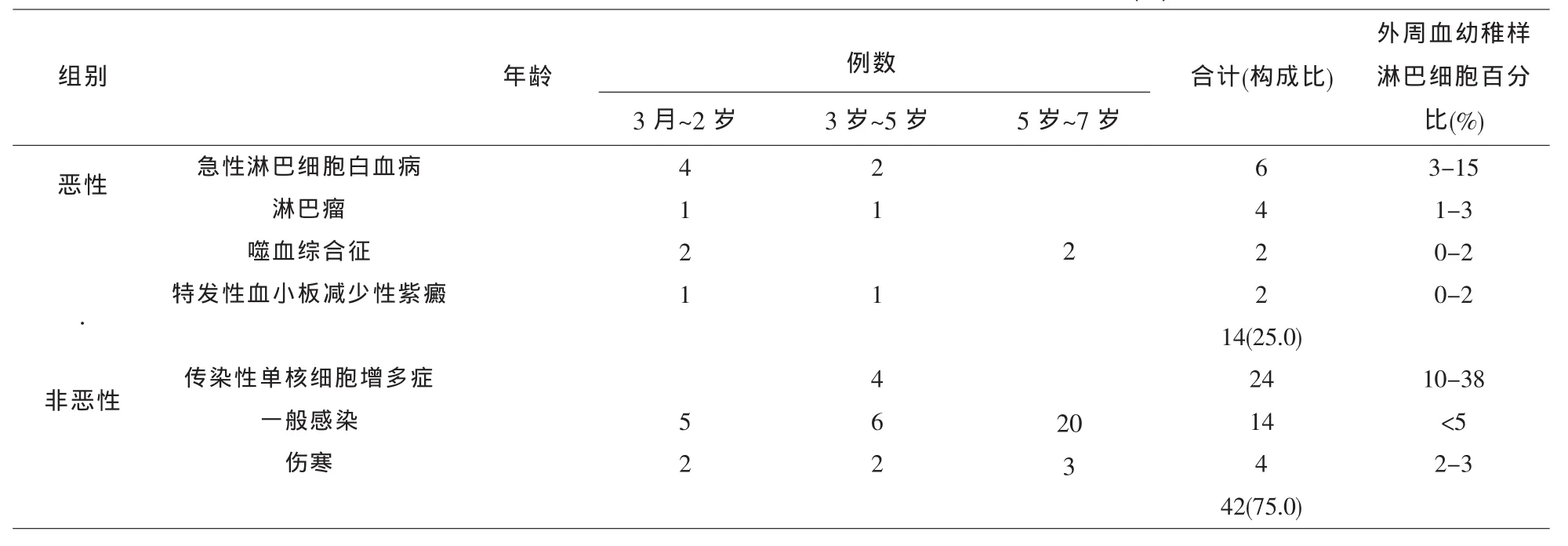
表1 56例患儿病例分布及对应的外周血幼稚样淋巴细胞百分比(%)
56例患儿非恶性疾病中患传染性单核细胞增多症(infectious mononucleosis,IM)24例,占 42.9%,外周血幼稚样淋巴细胞百分比10%~38%(包括了幼稚型异型淋巴细胞),这一结果表明外周血幼稚样或异型淋巴细胞增多与EB病毒感染密切相关。IM是EB病毒感染所引起的机体淋巴细胞反应性增生性疾病,一年四季均可发病,以秋末冬初为多见,儿童易感,据研究表明,我国和日本儿童IM的好发年龄是学龄前期[8,9],本文IM患儿24例,其中5岁~7岁患儿20例,发病率高,与之相符。IM的发病机理与免疫损伤有关,当EBV入侵易感者体内,先在咽部淋巴结细胞内复制,后通过病毒血症进一步累及B淋巴细胞,导致B淋巴细胞抗原性改变,使T淋巴细胞被刺激而增殖,出现全身性淋巴细胞肿大和内脏器官浸润[10],外周血表现为幼稚样或异型淋巴细胞增多。EBV-VCA-IgM检测对IM具有很高的诊断价值[11]。本观察对象大部分患者及时作EBV-VCA-IgM检查,有24例结果阳性而得到确诊,其中有两例患者初期检查EBV-VCA-IgM为阴性,因症状与血液病相似,随即抽取骨髓检查,结果排除了血液病,两天后再复查EBV-VCA-IgM为阳性,确诊为IM。VCA-IgM抗体一般出现在IM的急性期2周内,如果在发病期的第4~5d内采血,可能出现假阴性,故应根据病程适时复检[12],以免误诊漏诊。本院对IM患儿给予抗病毒和对症支持治疗,全部痊愈出院,随访6个月~1年无复发。一般感染、伤寒外周血呈反应性淋巴细胞增多,偶可见幼稚样淋巴细胞。另表中显示外周血幼稚样淋巴细胞增高幅度与疾病恶性程度无明显相关性。
综上所述,当外周血出现幼稚样淋巴细胞时,临床须结合患者症状、体征、进行各种实时必需的辅助检查,如骨髓细胞学、染色体核型分析、融合基因、EBV-VCA-IgM等检测,便于综合分析尽早确诊,避免误诊漏诊,提高诊断率。
[1]张水生,李剑平,章英.血液细胞形态学与骨髓分析系统辅助教学探讨[J].实验与检验医学,2012,30(5):464-465.
[2]幸建英,成岑,童华波,等.骨髓幼稚样(或异型)淋巴细胞42例回顾性分析[J].遵义医学院学报,2005,28(4):352.
[3]谭齐贤.临床血液学和血液学检验[M].第3版.北京:人民卫生出版社,2003:216-226.
[4]Ruggeri M,Fortuna S,Rodeghiero F.Heterogeneity of terminology and clinical definitions in adultidiopathic thrombocytopenic purpura:a critical appraisal from a systematic review of the literature[J].Haematologica,2008,93(1):98-103.
[5]蔡旭清,黄道连.59例小儿特发性血小板减少性紫癜检验结果分析[J].实验与检验医学,2013,31(1):31-33.
[6]Balagtas J M,Dahl G V.Therapeutic complications in apatient with high-risk acute lymphoblastic leukemia and undiagnosed hereditary hemochromatosis [J].PediatrBlood Cancer,2012,58(1):101-103.
[7]乌兰,潘凯丽,苏明权.儿童急性白血病端粒酶活性的检测及其临床意义[J].武警医学,2006,17(10):740-742.
[8]朱易萍,高举,杜惠容,等.196例传染性单细胞增多症的并发症和实验室检查[J].实用临床儿科杂志,2003,18(11):902.
[9]Kanegae H,Kanegae c,Yachie A,et a1.Infectious mononucleosis as a disease of early childhood in Japan caused by primary Epstein—Barr virus infection[J].Acta Paediatr Jpn,1997,39(2):166-171.
[10]李赛媛,林世光.小儿传染性单核细胞增多症的临床特点与误诊分析[J].齐齐哈尔医学院学报2014,35(5):672-673.
[11]曹碧红.传染性单核细胞增多症EBV-IgM抗体检测的临床意义[J].海南医学,2008,19(4):46-47.
[12]袁利群,叶剑荣.EB病毒抗体检测在儿童传染性单核细胞增多症诊断中的应用[J].湖南师范大学学报(医学版)20l0,7(3):18-19.
