201 2年至201 4年I C U血流感染病原菌分布及耐药性变迁
2015-06-05张丽琴肖德俊刘聪肖九长
张丽琴,肖德俊,刘聪,肖九长
(赣州市人民医院/南昌大学附属赣州医院,江西 赣州341000)
血流感染是ICU常见的感染性疾病,起病急,病死率高,严重威胁患者生命[1];ICU患者基础疾病多,免疫功能低下,大量的广谱抗菌药物使用及各种介入性的检查治疗和留置导管的应用使之更易发生感染。因此,了解ICU血培养分离的病原菌分布及耐药特点,对于临床医生合理使用抗菌药物,及时治愈患者具有重要意义。本文对2012年至2014年本院ICU送检的血培养阳性结果进行回顾性分析,现报告如下。
1 材料与方法
1.1 菌株来源 2012年至2014年IC U送检的血培养阳性标本分离所得,剔除同一患者重复菌株。
1.2 质控菌株 大肠埃希菌(ATCC25922)、金黄色葡萄球菌(ATCC25923)、铜绿假单胞菌(ATCC27853)。
1.3 仪器和试剂 美国BD 9120全自动血培养仪及配套需氧瓶和厌氧瓶,法国梅里埃VITEK-2全自动微生物分析系统及配套使用的细菌鉴定卡和药敏卡。
1.4 方法 按照 《CLSI M47-A血培养的原则和规程》[2]进行标本的采集与培养,再将阳性瓶转种分离,所得菌株上机鉴定和药敏。
1.5 统计学方法 采用WHONET5.6软件对资料进行统计分析。
2 结果
2.1 ICU血培养阳性率及病原菌分布 2012年至2014年ICU血培养的阳性率分别为15.0%、15.9%、15.6%,均高于当年全院血培养阳性水平。其中,革兰阳性球菌检出率由2012年的49.4%下降为36.6%,革兰阴性杆菌检出率则逐年上升,从2012年的37.6%增加到2014年的58.5%。革兰阳性球菌中凝固酶阴性葡萄球菌(CNS)的检出最高,革兰阴性杆菌中则是肠杆菌科细菌检出多于非发酵菌,念珠菌属也占据一定比例。各种病原菌分布见表1。
2.2 主要革兰阴性杆菌的耐药率 亚胺培南、阿米卡星和哌拉西林/他唑巴坦对检出的肠杆菌科细菌仍保持较高的敏感性,见表2。3年中耐碳青霉烯肠杆菌科细菌(CRE)共检出11株,泛耐药的鲍曼不动杆菌和阴沟肠杆菌共检出8株,大肠埃希菌和肺炎克雷伯菌产超广谱β内酰胺酶(ESBLs)比例在50%以上。
2.3 主要革兰阳性球菌的耐药率 未出现对万古霉素和利奈唑胺耐药的革兰阳性球菌,检出最多的凝固酶阴性葡萄球菌中耐甲氧西林凝固酶阳性葡萄球菌(MRCNS)所占比例居高不下,均在90%以上,见表3。
3 讨论
全世界ICU的患者有一半发生感染,而导致ICU患者非心源性致死的主要原因是感染及其败血症,病死率达60%[3]。ICU病人本身就患有恶性肿瘤、脑血管意外、颅脑损伤、肺部感染等严重的基础疾病,病人抵抗力差,且呼吸机、免疫抑制剂的使用,各种导管和侵入性操作都是感染血液的危险因素,这直接导致了ICU血培养阳性率高于全院阳性水平。
检出的革兰阳性球菌中以凝固酶阴性葡萄球菌居首位,其MRCNS的检出率和国内文献报道一
致[4]。凝固酶阴性葡萄球菌正常寄居于人体皮肤表面,抽血操作不当易导致标本污染。血培养分离出此菌时,需结合患者临床表现,是否有血管内置管,血培养的报警时间等判断是血流感染还是其他途径污染[5,6]。另外,近年来由于抗菌药物、激素、免疫抑制剂的广泛应用以及诊疗操作技术增多,使人体微生态平衡受到破坏,有的凝固酶阴性葡萄球菌(CNS)还可产生溶血素、杀白细胞素及肠毒素和胞外粘物质(ESS),其中ESS能减低机体免疫应答、抑制吞噬功能、降低宿主的防御功能,从而有助于CNS的感染[7]。再者CNS作为重要的医院感染菌,常常引起导管相关性感染。本文显示,近三年我院ICU凝固酶阴性葡萄球菌的检出逐年下降,这和加大对临床规范化采集血培养的培训力度有关,从而为临床诊断和治疗提供真实可靠的参考依据。

表1 2012年至2014年ICU血培养病原菌分布及构成比
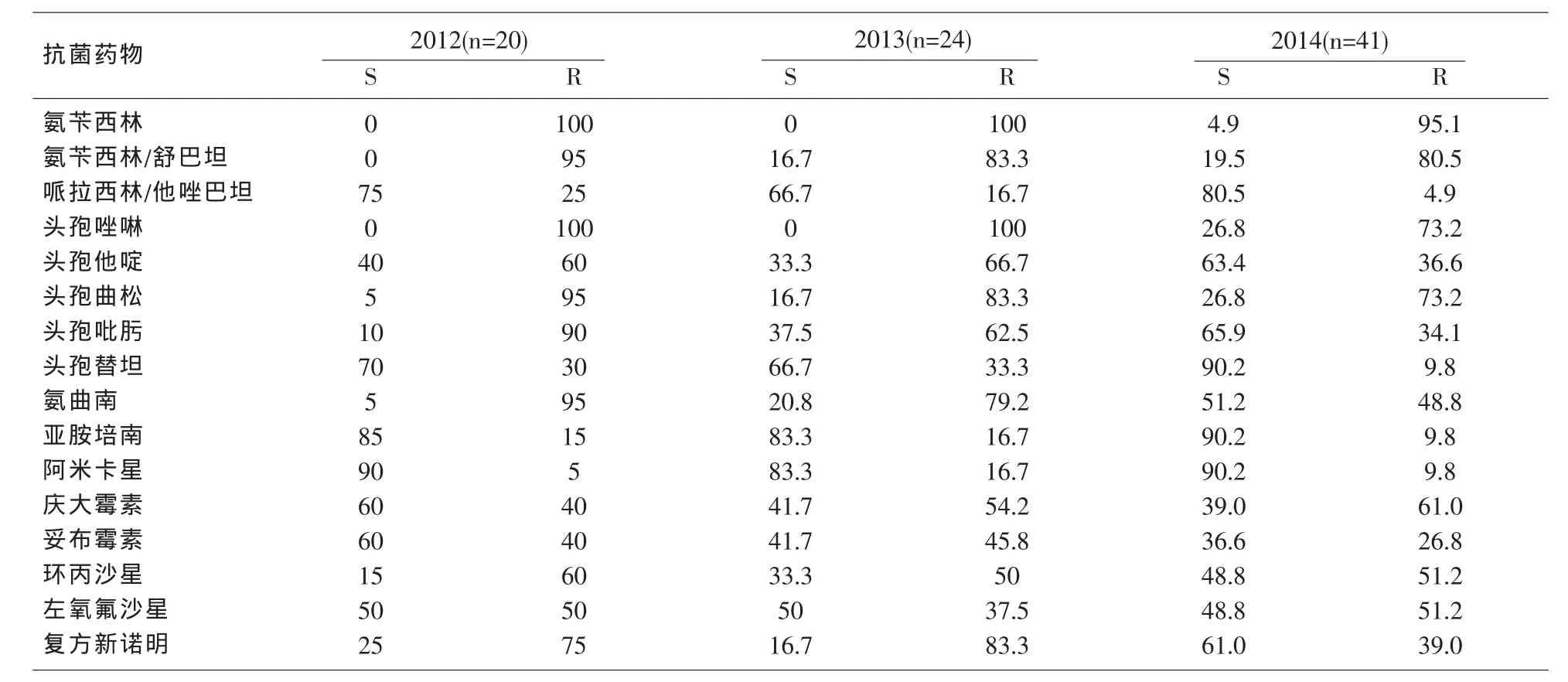
表2 2012年至2014年ICU血培养肠杆菌科细菌对常用抗菌药物的药敏结果(%)

表3 2012年至2014年ICU血培养凝固酶阴性葡萄球菌对常用抗菌药物药敏结果(%)
3年中CNS的药敏结果变化不大,对青霉素100%耐药、对苯唑西林、红霉素、克林霉素、环丙沙星等有较高的耐药率,未发现对万古霉素和利奈唑胺耐药的菌株,它们可作为治疗MRCNS的首选药物。但随着万古霉素的广泛应用,易出现对万古霉素敏感性下降的葡萄球菌,国内已有报道[8],故临床应高度重视并合理使用万古霉素。
革兰阴性杆菌的检出率逐年上升,特别是大肠埃希菌为代表的肠杆菌科细菌,使ICU血培养病原菌分布有了明显的变化。肠杆菌科细菌是人肠道正常菌群的主要成员,它们和脓肿、脓血症、伤口感染、泌尿道和消化道感染有关[9]。此次分离的肠杆菌科细菌对常见抗菌药物存在普遍耐药现象。肠杆菌科细菌中以大肠埃希菌、肺炎克雷伯菌的检出为主,他们的产酶率(ESBLs)均在50%以上,超广谱β内酰胺酶(ESBLs)大多是由质粒介导的,除对青霉素类、头孢菌素类及单环β内酰胺类药物耐药外,产ESBLs菌往往同时携带其他抗菌药物的耐药基因[10],致使三代头孢、氨基糖苷类、喹诺酮类等药物呈现多重耐药现象。相对而言,较低耐药性的是碳青霉烯类和β内酰胺酶抑制剂药物,它们可作为治疗血培养中肠杆菌科细菌感染的首选药物,阿米卡星的敏感性虽然较高,但其肾毒性和耳毒性等不良反应较大,临床使用时应慎重[11]。另外CRE的出现使治疗更加困难,所以合理规范化使用碳青霉烯类抗生素,能够减少产碳青霉烯酶菌株的发生和传播,特别是在重症监护病房。
念珠菌血症(candidemia)是临床常见的感染之一,在北美血流感染致死率排名第4位[12]。文献报道念珠菌血症的危险因素主要有应用广谱抗生素、肿瘤、糖尿病、免疫抑制状态、腹部手术、侵入性诊疗操作及长期入住ICU等[13,14]。本文数据显示,念珠菌血症在ICU血培养中占据了一定位置。白念珠菌和近平滑念珠菌作为常见的条件致病菌,当机体菌群失调或免疫力降低时,易导致机体血流感染。鉴于真菌性败血症的血培养结果的滞后性,有学者认为48h之后才进行抗真菌治疗与高病死率明显相关[15],因此当临床高度怀疑为真菌性败血症时可先进行经验性抗真菌治疗。
综上所述,对ICU血流感染的病原菌分布及耐药性变迁进行分析,对于一贯大量使用广谱抗生素的急重症科室合理选用药物尤为重要。同时,要加强多重耐药菌株检测,防止此类菌株的传播蔓延,减少医源性感染。
[1]罗运山,万南尧.重症加强治疗病房内血流感染病原菌分布及其耐药性分析[J].中国呼吸与危重监护杂志,2010,9(5):493-497.
[2]Pfaller MA,Diekema DJ.Progress in antifungal susceptibility testing of Candida Spp.by use of Clinical and Laboratory Standards Institute broth microdilution methods.2010 to 2012[J].J Clin Microbiol,2012,50(9):2846-2856.
[3]王祖芳,莫娟芬,王宇军.ICU感染患者血培养病原菌分布特点的分析[J].中国高等医学教育,2012(5):144-145.
[4]臧婉,陈伟,鲁卫平,等.321例ICU血培养标本常见病原菌分布及耐药性分析[J].重庆医学,2012,41(28):2927-2929.
[5]张红升.血培养凝固酶阴性葡萄球菌阳性的评价[J].医药论坛杂志,2007,5(1):9-11.
[6]徐雅萍,罗海燕,周光,等.凝固酶阴性葡萄球菌所致血行感染的相关研究[J].中华医院感染学杂志,2006,16(2):224-225.
[7]Pichyangkul S,Yongvanitchit K,Kumarb U,et al.Whole blood cultures to assess the immunostimulatory activities of CpG oligodeoxynucleotides[J].J Immunol Method,2001,247(1-2):83-94.
[8]王进,肖永红.2006-2007年Mohnarin血流感染病原菌构成及耐药性[J].中华医院感染学杂志,2008,18(9):1238-1242.
[9]P.R.默里,E.J.巴伦,M.A.法勒,F.C.特诺维,R.H.约克.临床微生物学手册[M].北京:科学出版社,2005:633.
[10]Grik K,Dierich MP,Pfaller K,et al.In vitro activity of fosfomycin in combination with various antistaphylococcal substances[J].J Antimicrob Chemother,2001,48:209-217.
[11]张丽琴,肖九长,吴天恩.伤口分泌物分离阴沟肠杆菌的耐药性分析[J].实验与检验医学,2014,32(3):289-290.
[12]National Nosocomial Infections Surveillance (NNIS)System Report,Data Summary From January 1992-June 2001[J].Am J Infect Control,2001,29:404-421.
[13]Tapia GG,Razonable RR,Eckel-Passow JE,et al.A scoring model of factors associated with Candida glabrata candidemia among critically ill patients[J].Mycoses,2011,55:228-236.
[14]Shorr AF,Tabak YP,Johannes RS,et al.Candidemia on presentation to the hospital:development and validation of a risk score[J].Crit Care,2009,13:R156.
[15]祝进,徐礼锋,陆军,等.1323例血培养病原菌分布和耐药性分析[J].检验医学,2005,20(4):378-381.
