心衰Ⅰ号治疗气阴两虚、水湿瘀阻型慢性心力衰竭疗效观察
2015-06-04刘宁
刘 宁
(江苏省中医院,江苏 南京210029)
慢性心力衰竭(CHF)是多数心脏病发展至晚期的结果,是一种由于心脏收缩和/或舒张功能障碍导致的,临床表现为心排血量无法维持组织代谢需要的具有血流动力学异常和神经内分泌系统激活两方面特征的临床综合征[1]。慢性心力衰竭的病死率较高,5年存活率与恶性肿瘤相仿,加之诱发该病的原发性高血压、冠心病、糖尿病等发病率逐年升高,该病已成为21世纪亟待攻克的全球高度重视的心血管疾病[2]。近年来,随着中医药研究人员对该病临床研究的深入和系统化,慢性心力衰竭的中医临床证候规律、辨证标准以及治疗原则日益成熟[3]。2013年4月—2015年2月我院心内科采用心衰Ⅰ号治疗气阴两虚、水湿瘀阻型慢性心力衰竭患者68例,疗效较好,现报道如下。
1 临床资料
1.1 一般资料 选取上述时期本院收治气阴两虚、水湿瘀阻型慢性心力衰竭患者129例,均符合2007年中华医学会制定的《慢性心力衰竭诊断与治疗指南》[4]中的慢性心力衰竭诊断标准;中医诊断参考《中药新药临床研究指导原则》[5]中气阴两虚、水湿瘀阻证标准,主要临床表现为胸闷、气短、畏寒、心悸、胸痛、神疲、乏力、下肢水肿、腰膝酸软;研究方案报医学伦理委员会批准,与患者本人签订知情同意书。排除合并肺、肝、肾等器官严重疾病者,合并严重精神性疾病、电解质紊乱、感染者,对治疗药物过敏者,未能坚持完成治疗疗程者。将患者随机分为 2组:中医组68例,男37例,女31例;年龄54~79(65.4±9.8)岁;纽约心脏病协会(NYHA)心功能分级Ⅱ级22例,Ⅲ级30例,Ⅳ级16例;合并高血压23例,糖尿病9例,高血脂症6例,具有吸烟史27例。西医组61例,男34例,女27例;年龄52~79(63.2±8.7)岁;NYHA 心功能分级Ⅱ级21例,Ⅲ级29例,Ⅳ级11例;合并高血压17例,糖尿病7例,高血脂症4例,具有吸烟史22例。 2组一般资料比较差异均无统计学意义(P均>0.05),具有可比性。
1.2 治疗方法
1.2.1 对照组 参考《慢性心力衰竭诊断治疗指南》中方案[6],积极治疗慢性心力衰竭的诱发疾病,控制水、钠摄入量,根据患者病情选择硝酸酯类、利尿剂、洋地黄类、β受体阻滞剂、血管紧张素Ⅱ受体拮抗剂、血管扩张剂、醛固酮拮抗剂等药物治疗,8 d为1个疗程,共治疗3个疗程。
1.2.2 治疗组 在对照组治疗基础上加服心衰Ⅰ号,组方:生黄芪 30 g、炙黄芪 30 g、麦冬 15 g、山萸肉 12g、海藻 15 g、生蒲黄10 g、桂枝9 g、路路通30 g。1剂/d,分2次共加水1200 mL煎汁,将2次药液混匀后浓缩至300 mL,早晚2次饭后温服,8 d为1个疗程,共治疗3个疗程。
1.3 观察指标 观察 2组治疗前后超声心动图检测指标左室射血分数(LVEF)、心排血量(CO)、心排指数(CI)、每搏量(SV)变化情况,治疗前后6 min步行距离、外周血超氧化物歧化酶(SOD)、谷胱甘肽(GSH-px)、丙二醛(MDA)、脑钠肽(BNP)、中医证候积分变化情况;对比 2组治疗效果。
1.4 中医证候积分标准 参考《中药新药临床研究指导原则》[5]中的心力衰竭证候及计分标准:主症(心悸、胸闷、气短或喘息、乏力、面肢水肿)按照无、轻度、中度、重度分别计为0分、2分、4分、6分;次症(咳嗽咳痰、口干、手足烦热、盗汗等)按照无、轻度、中度、重度分别计为0分、1分、2分、3分。
1.5 临床疗效评定标准[7]显效:心功能纠正至Ⅰ级,症状体征、相关检查有所改善;好转:心功能进步1级,但心功能评级未达到Ⅰ级,症状体征、相关检查有所改善;无效:心功能无变化或加重,或者死亡。
1.6 统计学方法 数据分析及统计在专业软件SAS 9.0软件包中处理。计量指标采用均数±标准差(±s)表示,组间比较采用Students t检验;计数资料比较采用卡方检验。P<0.05表示差异有统计学意义。
2 结果
2.1 2组治疗前后超声心动图检测指标比较 治疗前 2组LVEF、CO、CI、SV比较差异均无统计学意义(P均 >0.05);治疗后 2组LVEF、CO、CI、SV均较治疗前显著改善(P均<0.05),且治疗组改善情况明显优于对照组(P均<0.05)。见表1。
表1 2组治疗前后超声心动图检测指标比较(±s)
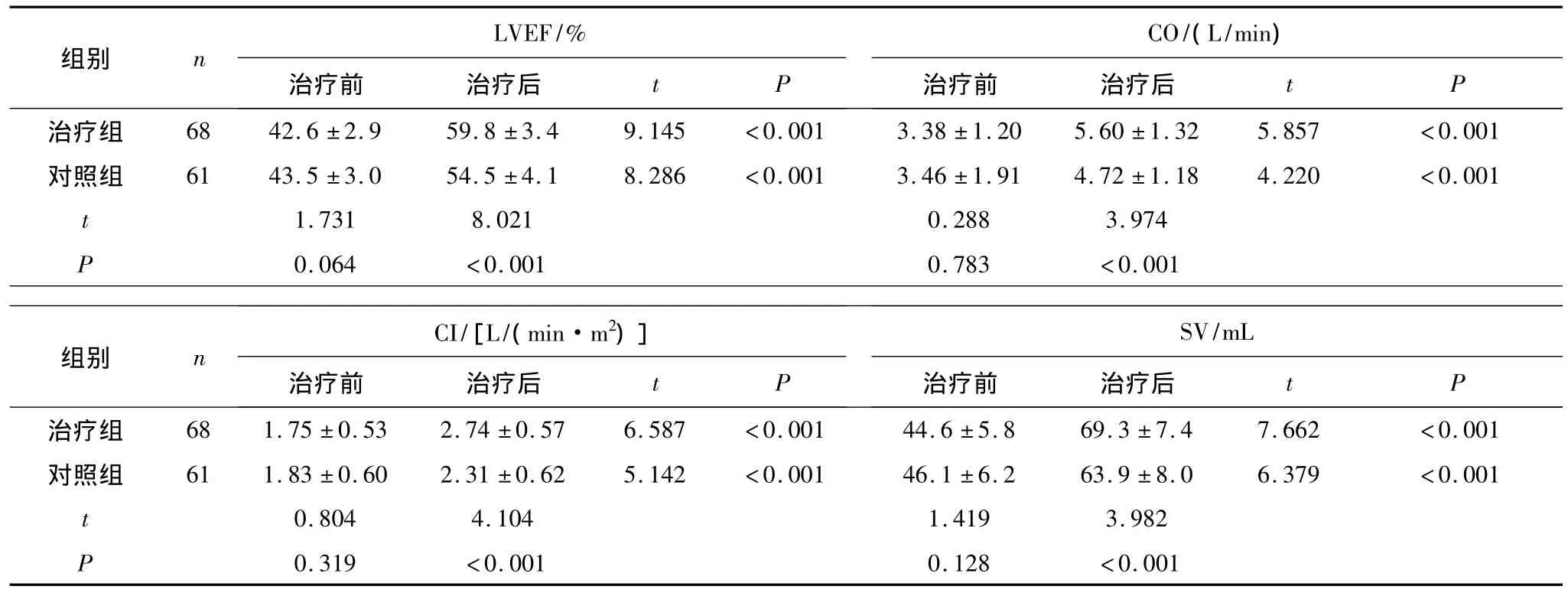
表1 2组治疗前后超声心动图检测指标比较(±s)
组别 n LVEF/%治疗前 治疗后t P CO/(L/min)治疗前 治疗后t P治疗组 6842.6 ±2.959.8 ±3.49.145 <0.0013.38 ±1.205.60 ±1.325.857 <0.001对照组 6143.5 ±3.054.5 ±4.18.286 <0.0013.46 ±1.914.72±1.184.220 <0.001 t 1.7318.0210.2883.974 P 0.064 <0.0010.783 <0.001组别 n CI/[L/(min·m2)]治疗前 治疗后t P SV/mL治疗前 治疗后t P治疗组 681.75 ±0.532.74 ±0.576.587 <0.00144.6 ±5.869.3 ±7.47.662<0.001对照组 611.83 ±0.602.31 ±0.625.142<0.00146.1 ±6.263.9 ±8.06.379 <0.001 t 0.8044.1041.4193.982P 0.319 <0.0010.128 <0.001
2.2 2组治疗前后6 min步行距离及相关实验室指标比较治疗前 2组6 min步行距离、SOD、GSH -px、MDA、BNP比较差异均无统计学意义(P均>0.05);治疗后 2组6 min步行距离、SOD、GSH-px、MDA、BNP均较治疗前显著改善(P均 <0.05),且治疗组改善情况明显优于对照组(P均<0.05)。见表2。
表2 2组治疗前后6 min步行距离及相关实验室指标比较(±s)
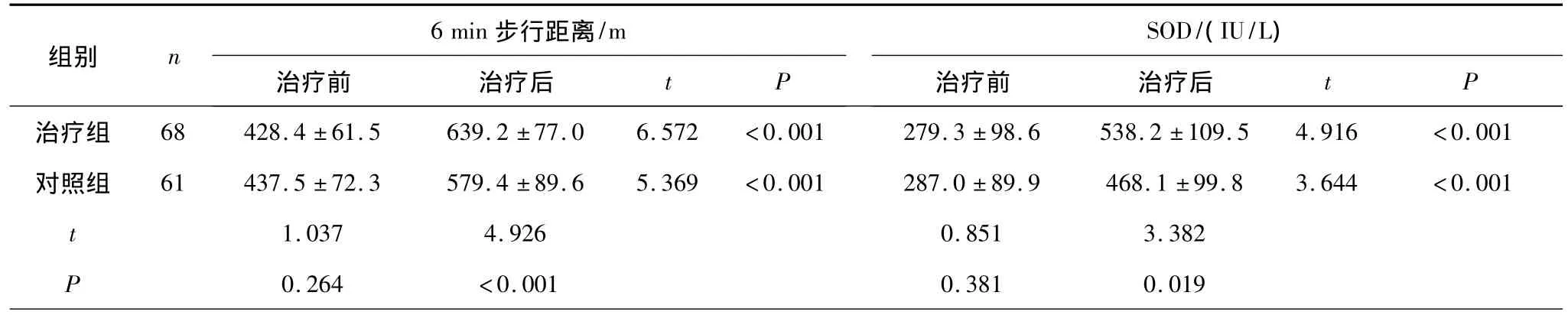
表2 2组治疗前后6 min步行距离及相关实验室指标比较(±s)
组别 n 6 min步行距离/m治疗前 治疗后t P SOD/(IU/L)治疗前 治疗后t P治疗组 68428.4 ±61.5639.2±77.06.572<0.001279.3 ±98.6538.2±109.54.916 <0.001对照组 61437.5 ±72.3579.4 ±89.65.369 <0.001287.0 ±89.9468.1 ±99.83.644 <0.001 t 1.0374.9260.8513.382P 0.264 <0.0010.3810.019
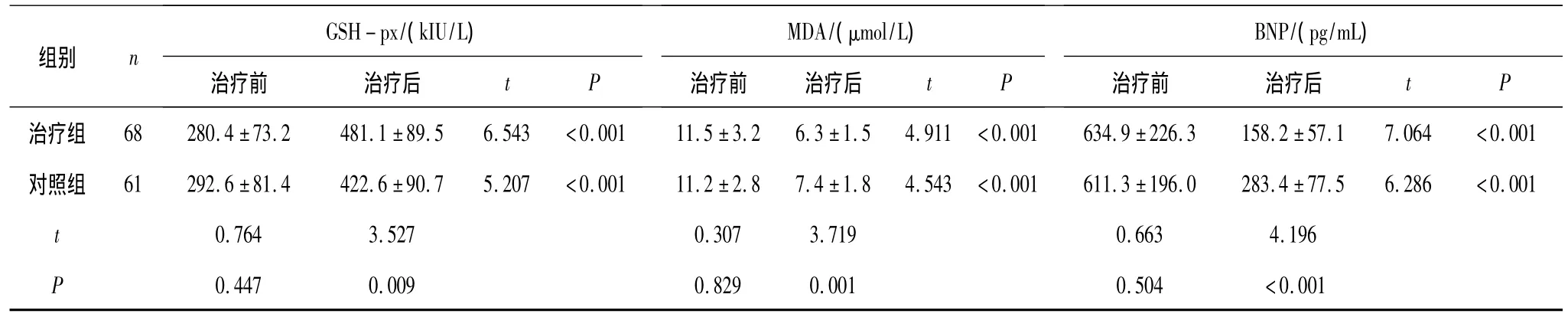
续表
2.3 2组治疗前后中医证候积分比较 治疗前 2组中医证候积分比较差异无统计学意义(P>0.05);治疗后 2组中医证候积分较治疗前均显著降低(P均<0.05),且治疗组明显低于对照组(P<0.05)。见表3。
表3 2组治疗前后中医证候积分比较(±s,分)

表3 2组治疗前后中医证候积分比较(±s,分)
组别 n 治疗前 治疗后t P治疗组6819.65 ±4.717.42±3.0911.083 <0.001对照组 6118.94 ±4.2813.08 ±4.229.428 <0.001 t 0.8928.751 P 0.338 <0.001
2.4 2组治疗后疗效比较 治疗后治疗组显效率显著高于对照组(P<0.05)。见表4。
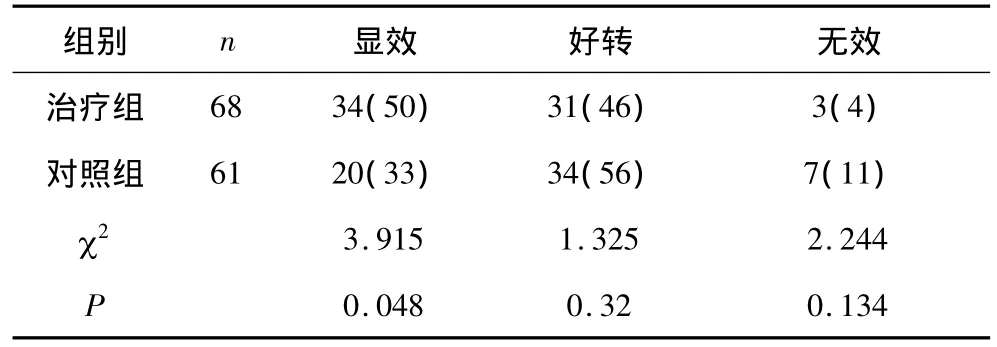
表4 2组治疗后疗效比较 例(%)
3 讨论
西医治疗慢性心力衰主要针对血流动力学的改变,“强心、利尿、扩血管”一直被认为是治疗慢性心力衰竭的经典方法,已沿用了数十年。但大量临床试验已表明,通过正性肌力药、血管扩张剂等直接刺激心肌收缩或减轻左室射血阻抗,虽能暂时改善患者的血流动力学指标,但却刺激产生神经内分泌激素和炎症因子,加速了心力衰竭的病理进程,长期应用却导致病死率增加,甚至可能增加猝死风险。随着对慢性心力衰竭的深入研究,西医传统观念有了较大改变,临床治疗目标不仅仅是改善症状、提高生活质量,更重要的是针对心肌重塑机制,阻止和延缓心肌重塑的发展,从而降低慢性心力衰竭患者的病死率。
中医治疗此病立足于整体观念、辨证施治。慢性心力衰竭属于中医学中“心悸”“心水”“心痹”“喘证”等范畴,多由其他疾病长期不愈诱发,患者机体久病大多阳气亏损,心阳气虚会逐渐引发慢性心力衰竭;气为血之帅,维持血液正常运行,气虚则运行推动无力,则水液内停,聚而成痰饮,加重气滞[8],影响血液运行,造成血液输布缓慢,而水液代谢受阻,痰饮加重心脉瘀阻,形成恶性循环,气虚-血瘀-水湿停滞是慢性心力衰竭的病变规律。因此,该病属本虚标实,以气虚为本,水停为标[9]。心力衰竭之病初、中期,可以见心气自虚,兼见脾胃虚损,而肾气虚损见症尚不明显,至中后期,心力衰竭累及他脏,则出现心肾俱衰或心脾气虚。此时由于前期治疗过用强心利尿、扩张血管等温阳之品,加之气虚不化阴津而阳损及阴,发展为阴亏症,阴阳无以相济互生,终致病重难复,出现以心悸、气短、疲乏、自汗或盗汗、脉细数无力为主症,心烦口渴、面颧暗红、舌红少苔、脉结代为次症的气阴两虚证[10]。故中医在治疗此类心力衰竭症时,应改温阳之法,而采取气阴双补为主,利水消肿为辅的治则[9,11]。
心衰Ⅰ号方重用黄芪为君,黄芪甘温,直入中土而内补中气,气旺则血行,配活血之药,可祛除体内的血瘀,利阴气,其中生黄芪偏于利水、炙黄芪长于补气,二者合用,标本兼顾;山茱萸味酸微温,能敛阴固脱,收敛耗散的心气,麦冬味甘微寒,养阴生津,二者一寒一热,不失偏颇,既能补阴又能助阳,共用同为臣药;海藻味咸软坚化痰,生蒲黄行血化瘀、利水消肿,路路通活血通络利水,三者共用为佐,主治各有侧重而又兼治互助,共奏化痰利水活血之功;桂枝为使,通阳化气。全方药味以入心、肾为主,兼顾他脏,寒热平衡,不温不燥,益气滋阴以补,活血利水为泄,补虚不敛邪,攻实不伤正。且现代药理研究表明,黄芪可以改善心肌收缩及舒张功能;山茱萸有抗休克、强心作用,其注射液能有效增加心肌收缩力、增强心脏泵血、扩张外周血管、抑制血小板聚集;麦冬对心肌细胞具有保护作用,可明显降低大鼠心肌缺血血清CPK水平和心电图ST段变化[12];桂枝能增加冠状动脉血流量,改善心肌供血,降低全血黏度,改善组织血液循环;生蒲黄可以增加冠脉流量,保护心肌缺血;路路通能增加冠状动脉的血流量,明显改善舒张功能,且作用持久而温和,不存在利尿剂等西药不良反应[13-14];海藻能有效对抗心肌坏死,抑制血小板聚集、抗氧化。
本研究结果显示,治疗后 2组心脏功能指标、6 min步行距离、SOD、GSH-px、MDA、BNP及均中医证候积分均较治疗前明显改善,且治疗组改善效果优于对照组;治疗组显效率显著高于对照组。提示在西医治疗基础上加用心衰Ⅰ号不仅能改善气阴两虚、水湿瘀阻型心力衰竭患者相关实验室指标,也能有效缓解临床症状,疗效优于单用西医治疗,值得临床推广应用。
[1] 洪泽华,黄楷彬,吴梓彬.心衰Ⅰ号对慢性收缩性心力衰竭的疗效分析[J].中国临床医生,2014,42(8):45-46
[2]姚莉萍.补心益气方配合西医治疗慢性收缩性心力衰竭35例[J].四川中医,2012,30(5):64-66
[3] 孟永梅,王伟,叶会玲.慢性心力衰竭的中医研究概况[J].中华中医药杂志,2012,27(3):670 -672
[4] 中华医学会心血管病学分会,中华心血管病杂志编辑委员会.慢性心力衰竭诊断与治疗指南[J].中华心血管病杂志,2007,35(12):1076-1081
[5] 国家中医药管理局.中药新药临床研究指导原则[S].北京:中国中医药出版社,2002
[6] 中华医学会心血管病学分会,中华心血管病杂志编辑委员会.慢性心力衰竭诊断治疗指南[J].中华心血管病杂志,2014,42(27):98-118
[7] 丁效华.生脉散加味治疗慢性充血性心力衰竭气阴两虚兼心脉瘀阻证的临床效果研究[J].中药药理与临床,2015,31(2):199-200
[8] 李刚,蔡学英.参麦注射液联合比索洛尔治疗冠心病心力衰竭的长期疗效分析[J].中华中医药学刊,2014,32(1):49-50
[9] 赵惠,李七一.心衰Ⅰ号治疗慢性收缩性心力衰竭的临床研究[J].环球中医药,2012,5(12):896 -899
[10] 李小茜,何建成.充血性心力衰竭气阴两虚证临床特点[J].中国老年学杂志,2015,35(15):4205 -4206
[11] 李琳,杜鸿瑶,刘立状,等.益气养阴法对慢性心力衰竭急性加重期患者生命质量的改善作用[J].中国医药导报,2015,15(22):113-115;127
[12] 陆新,张瑶光.益气活血化湿通络汤联合西药治疗慢性收缩性心力衰竭随机平行对照研究[J].实用中医内科杂志,2013,27(5):70-73
[13] Adamo M,Barbanti M,Curello S,et al.Effectiveness of Mitraclip therapy in patients witHRefractory heart failure[J].J Interv Cardiol,2015,28(1):61 -68
[14] 邱海龙,徐飞,刘杨.顽固性心力衰竭患者应用左西孟坦疗效评价[J].现代仪器与医疗2015,21(4):74-75
