急症动脉性消化道大出血的介入治疗价值分析
2015-05-12王浩陈光高海军伊正甲温连芳王鹏辉杨颐馨张丽
王浩 陈光 高海军 伊正甲 温连芳 王鹏辉 杨颐馨 张丽
·血管介入·
急症动脉性消化道大出血的介入治疗价值分析
王浩 陈光 高海军 伊正甲 温连芳 王鹏辉 杨颐馨 张丽
目的 探讨急症动脉性消化道大出血的介入治疗价值。方法 回顾性分析因消化道大出血急症行动脉造影的75例患者资料,将休克指数<1的病例规定为A组,休克指数≥1的病例规定为B组,对比分析A、B两组的阳性检出率。将使用螺圈栓塞的病例规定为C组,明胶海绵联合螺圈栓塞的病例规定为D组,对比分析C、D两组的复发率。分析影响阳性检出率、出血复发以及严重并发症发生的因素。结果 该75例患者的首次阳性检出率为56%(42/75),A、B两组病例的阳性检出率有统计学意义(P<0.05),其余33例首次检查结果为阴性的患者有3例再次接受造影检查发现出血点,全部45例造影阳性的患者均接受介入栓塞治疗,技术成功率为100%。C、D两组的出血复发率无统计学意义(P>0.05),D组有2例患者发生肠道缺血坏死。结论 介入栓塞是目前治疗胃肠道动脉性出血的重要方法,不但能够明确诊断,而且能够通过治疗挽救患者生命,一旦诊断为动脉性消化道大出血,应该尽早行介入治疗。
放射学,介入性; 消化道大出血; 治疗价值
动脉性消化道大出血是临床常见的急症,病因复杂,起病急,且能够直接威胁患者的生命。内镜检查具有一定局限性,特别是是空肠、回肠出血是内镜检查的盲区。在出血原因、部位无法确定的情况下,急诊剖腹探查风险较大,且有一定的盲目性。数字减影血管造影(digital subtraction angiography, DSA)及介入治疗的发展,对动脉性消化道大出血的诊断和治疗起到很大的作用,一方面能够明确诊断,发现出血部位,另一方面可通过对出血部位予以栓塞,达到止血的治疗效果,但同时也存在检查阴性率高,出血复发、肠道坏死等不足。我们通过对75例动脉性消化道大出血病例的总结回顾,对介入栓塞治疗在治疗急性消化道出血的价值进行分析。
对象与方法
一、临床资料
2005年1月至2014年7月期间于本院导管室因动脉性消化道大出血行动脉造影的患者共75例,其中男性49例,女性26例,年龄19~85岁,中位年龄55.3岁;15例于介入术前接受了内镜检查。所有患者均为内科保守治疗无效,出血量大于1000 ml或失血量大于20%,考虑为动脉性消化道大出血,患者均未停用止血剂及缩血管药物治疗。
二、介入治疗方法
使用飞利浦FD20平板血管造影机,采用改良Seldinger穿刺技术,穿刺股动脉,置入4 F动脉导管鞘,若患者有明确的病史或者内镜检查结果,首先将导管置于可疑靶血管主干造影;若患者没有明确病史及内镜检查结果则依次将导管置于腹腔动脉干、肠系膜上动脉、肠系膜下动脉行动脉造影。对于上述血管造影结果阴无直接阳性征象的病例,则进一步以微导管超选择置于可疑靶血管3~4级分支行造影检查;腹腔动脉和肠系膜上动脉的对比剂注射速度为5~6 ml/s,肠系膜下动脉为2~3 ml/s,3~4级血管造影以1~3 ml/s,持续4~5 s。若发现出血,进一步以微导管超选择置于出血动脉分支,以螺圈或者明胶海绵+螺圈行栓塞治疗。造影复查栓塞效果满意后拔管并加压包扎。术后要求患者平卧、穿刺侧肢体制动24 h,观察生命体征、腹部情况、双侧肢体皮温及足背动脉搏动情况。
三、血管造影表现及诊断标准
1.直接征象:①动脉早、中或晚期出现对比剂外溢、集聚或对比剂涂抹肠壁为出血阳性;②对比剂勾勒出胃或十二指肠黏膜像,甚至随胃或肠腔蠕动,聚集的对比剂形态出现改变,可以明确诊断为动脉出血。
2.可疑征象:血管痉挛、肠黏膜染色加深等。
四、分组
1.将患者按休克指数分为两组:其中休克指数<1的病例为A组,休克指数≥1的病例为B组。
2.将患者按使用的栓塞剂分为两组:使用单纯螺圈栓塞的病例为C组,明胶海绵+螺圈栓塞的病例为D组。休克指数:休克指数=脉搏/收缩压,正常值为0.5;休克指数为1.0,提示失血量为循环血量的23%(成人1000 ml);休克指数为1.5,提示失血量为循环血量的33%(成人1500 ml);休克指数为2.0,提示失血量为循环血量的43%(成人2000 ml)。
五、临床结果分析
对阳性检出率、病因、出血部位、出血复发情况、并发症发生情况进行分析总结。
六、资料分析
采用SPSS 17.0 统计软件对数据进行处理。率的比较采用卡方检验,以P<0.05为具有统计学差异,P<0.01为具有显著统计学差异。
结 果
一、临床资料和血管造影表现
该75例患者的出血原因见(表1),15例患者于血管造影前行胃镜检查,其中10例因出血量大无法判断出血点,5例未发现出血。75例病例,血管造影的首次阳性检出率为56%(42/75),显示对比剂外溢征36例(83.3%);显示肿瘤血管及肿瘤染色3例;显示血管畸形2例;显示动脉瘤1例,该42例患者的出血部位见(表2)。33例首次行血管造影检查结果为阴性的患者,3例进行了2次血管造影检查并发现出血部位,成功予以栓塞治疗。

表1 出血原因

表2 出血部位
二、疗效评价
所有接受介入栓塞治疗的45例患者,技术成功率为100%。随访期间5例患者出血复发,余40例未见出血复发,A、B两组的阳性检出率有统计学意义(P<0.05),见表3,且B组患者中有两例患者介入治疗1周内出血复发,发生多器官功能衰竭死亡。C、D两组的出血复发率无统计学意义(P>0.05),见表4。5例再出血患者均再次行DSA检查及栓塞治疗,结果显示均可见侧枝血管建立。除2例患者发生肠道缺血坏死并接受手术治疗外,未见与介入治疗相关的严重并发症发生。发生肠道缺血坏死两例患者均为使用明胶海绵+螺圈进行栓塞。

表3 A、B两组的阳性检出率

表4 C、D两组的出血复发率
讨 论
急性动脉性消化道大出血DSA检查的阳性率是影响介入治疗效果至关重要的因素。文献报道DSA检查的阳性率为73~92%[1-2],本病例组的阳性率为56%(42/75),之所以出现检查阳性率变异如此之大的原因分析可能包括介入治疗前是否停用止血药和缩血管药,国外学者报道的的病例往往在接受内科支持治疗的同时及时行DSA检查,并且在DSA检查时停止使用止血药及缩血管药,并且有一部分检查结果阴性的病例,采用血管内注射扩血管药后再次行造影检查,从而阳性检出率较高。而国内多数病例报道同我们一样,由于在血管造影检查前患者已经接受了长时间止血药和缩血管药的治疗,从而导致检查阳性率较低。因此停用止血药及缩血管药,可以提高造影的阳性检出率,进而提高治疗效果。其次,超选择血管造影对阳性检出率也有很大影响,特别是近年来微导管的应用使上消化道大出血的血管内介入治疗疗效有了显著的提高[3]。我们的做法是(图1):尽量根据患者的病史和一些间接征象,以微导管超选择至3~4级行可疑动脉血管造影检查,由于导管头端位于3~4级动脉,对比剂在局部形成的高流量有助于提高检查阳性率。常见的间接征象包括末梢血管反常增粗、扩张,管壁毛糙,或动脉晚期(甚至静脉期),对比剂在胃十二指肠局部深染。另外,操作者的经验也会对阳性检出率有一定的影响。例如,非减影模式的使用可避免呼吸或者肠蠕动产生的伪影,若考虑为下消化道动脉性大出血,可在膀胱充满造影剂前先行肠系膜下动脉造影,以避免膀胱内对比剂的影响;再有根据患者病史,进行全面血管造影检查,特别是对一些相关吻合动脉的检查,也有助于提高阳性检出率,如:髂内动脉的检查,肝、脾动脉的检查等。见图2,临床查体时发现大量鲜血由直肠喷射而出,考虑为直肠动脉性出血,然而行肠系膜下动脉造影未发现明确的出血点,而行髂内动脉造影时则发现出血部位并成功进行了栓塞治疗。最后还有就是重复DSA检查,可提高出血的检出率(图3)。
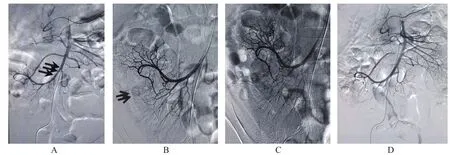
图1 病例1,临床提示下消化道出血,首先以Cobra导管置于肠系膜上动脉造影,未见直接征象,但可见回结肠动脉痉挛表现(A),进一步以微导管超选择至回结肠动脉造影,可见回结肠动脉一分支对比剂外溢征象(B),在非减影模式下出血征象更加明显(C),以螺圈栓塞后再次造影,未见对比剂外溢(D)

图2 病例2,因便鲜血急症行DSA检查,肠系膜上动脉以及肠系膜下动脉造影均未见出血征象(A、B),插管至右侧髂内动脉发现对比剂外溢、聚集(C,箭),进一步以微导管超选择插管造影,以非减影模式,可见两处明显的对比剂外溢、聚集(D,箭),由于出血动脉较细,无法接近,且患者不考虑手术治疗,考虑到直肠侧枝血管丰富,以大颗粒明胶海绵栓塞该出血动脉,再次行髂内动脉造影,未见出血征象(E)

图3 病例3,一例下消化道大出血患者,患者行DSA检查时已经休克,首次以Cobra导管及微导管造影均未见出血征象(A、B),患者经过内科支持治疗后再次发生消化道大出血,再次行DSA检查,可见对比剂外逸、集聚(C、D),以螺圈栓塞后再次造影,未见对比剂外溢(E)
介入治疗的时机选择目前仍有争议[4-5],有学者认为,消化道出血行DSA检查的最佳时机是急性持续出血>0.5 ml/min,临床观察指标为连续大出血需输血500 ml/h;但也有主张出血量>1000 ml/24 h或出血危及生命且内科治疗无效时,再进行血管造影检查及介入治疗;而Larssen等[6-7]则认为:对于上消化道动脉性出血,如果内镜难以确定出血部位或内镜止血失败或由于医学或者解剖的原因患者无法接受内镜治疗时应立即行DSA;而下消化道动脉性出血应立即行DSA检查。本文将休克指数<1的病例规定为A组,休克指数≥1的病例规定为B组,对比分析A、B两组的阳性检出率。结果发现,A、B两组的阳性检出率有统计学学意义(P<0.05);且B组患者中有两例患者介入治疗1周内出血复发,发生多器官功能衰竭死亡,因此我们建议当考虑患者发生动脉性消化道大出血时,应在患者未休克的时候尽早行DSA检查,可提高阳性检出率,尽早进行介入栓塞治疗,以降低患者死亡的风险。
介入栓塞后出血复发会影响治疗效果。其中侧枝循环的建立是出血复发的重要因素。文献报道栓塞治疗复发率可达20%以上[8],本文42例接受栓塞治疗的病例,出血复发率为11.9%(5/42),再次DSA检查,均由于侧枝循环建立造成。以使用栓塞剂不同分为C、D两组,两组的出血复发率无统计学意义。提示使用颗粒栓塞剂并不降低出血复发率。
胃肠道缺血坏死是介入栓塞后严重的并发症。由于上消化道的血供丰富,侧支循环多,故导致坏死发生的危险较低,而对于下消化道出血,由于侧支循环相对欠丰富文献报道肠坏死的发生率可达13%[9],故应小心慎重。本组有2例下消化道出血的病例,采用明胶海绵+螺圈栓塞后发生消化道坏死、穿孔,坏死段均位于升结肠。一方面可能是栓塞时使用了颗粒栓塞剂明胶海绵,另一方面下消化道侧支循环欠丰富也是原因之一。因此,栓塞材料选择要格外慎重,特别是颗粒栓塞剂,对于下消化道动脉性出血的栓塞时要格外慎重采用,另外注入颗粒栓塞剂应采用低压流注法,注射速度一定要尽可能慢,且注入栓塞剂的量应以能堵住出血血管的最小剂量为原则,只要造影证实远端无造影剂外溢即可停止,这可有效避免栓塞后并发症的发生。
综上所述,介入栓塞是治疗急性动脉性消化道大出血的可靠而有效的手段。患者一旦诊断为急性动脉性消化道大出血,应在积极内科支持治疗基础上尽快行介入治疗,并应合理应用检查技术提高阳性检出率,合理选择栓塞剂降低肠道坏死并发症的发生。对于出血复发的患者仍可选择再次介入栓塞治疗。
1 Whitaker SC, Gregson RH.The role of angiography in the investigation of acute or chronic gastrointestinal haemorrhage[J]. Clin Radiol, 1993,47(6):382-388.
2 Wagner HE, Stain SC, Gilq M, et a1. Systematic assessment of massive bleeding of the lower part of the gastrointestinaI tract[J]. Surg Gynecol Obstel, 1992, 175(5):445-449.
3 Lee CW, Liu KL, Wang H, et a1.Transcatheter arterial embolization of acute upper gastrointestinal tract bleeding with N-butyl-2-cyanoacrylate[J]. J Vasc Interv Radiol, 2007, 18(2):209-216.
4 Eriksson LG, Ljungdahl M, Sundbom M, et al. Transcatheter arterial embolization versus surgery in the treatment of upper gastrointestinal bleeding after therapeutic endoscopy failure[J]. J Vasc Interv Radiol, 2008,19(10):1413-1418.
5 Sclafani SJ, Cooper R, Shaftan GW, et al. Arterial trauma:diagnostic and therapeutic angiography[J]. Radiology, 1986,161(1):165-172.
6 Larssen L, Moger T, Bjornbeth BA, et al. Transcatheter arterial embolization in the management of bleeding duodenal ulcers: A 5.5-year retrospective study of treatment and outcome[J]. Scand J Gastroe nterol,2008,43(2):217-222.
7 Marini M, Gómez-Gutierrez M, Cao I, et a1.Endovascular treatment of splenomesenteric-portal vein thromboses during orthotopic livertransplantation[J]. J Vasc Interv Radiol, 2005,16(8) :1135-1142.
8 Keeling WB, Armstrong PA, Stone PA, et al. Risk factors for recurrent hemorrhage after successful mesenteric arterial embolization[J].Am Surg,2006,72 (9): 802-807.
9 Okazaki M, Furui S, Higashihara H, et a1.Emergent embolotherapy of small intestine hemorrhage[J]. Gastrointest Radiol,1992,15(3):223-228.
Analysis of the Interventional Therapy Value in the Acute Gastrointestinal Arterial Hemorrhage
Wang Hao,Chen Guang, Gao Haijun, Yi Zhengjia, Wen Lianfang, Wang Penghui, Yang Yixin, Zhang Li. Department of Radiology, First Center Hospital; Medical Imaging Institute of Tianjin, Tianjin 300192,China Corresponding author: Chen Guang, Email: cg7266@sina.com
Objective To investigate interventional therapy value in the acute gastrointestinal arterial hemorrhage. Methods Date of 75 patients with arteriography for the acute gastrointestinal hemorrhage was retrospectively analyzed, and cases in which the shock index<1 were divided as group A, the shock index ≥1 as group B. Comparative analysis of the positive detection rate were made in the two groups. Cases using coil to embolize prescribed as group C, and cases with gelatin sponge coil embolism prescribed as group D. Comparative analysis of recurrence rate were made in these two groups .Factors affecting the positive detection rate, recurrence of bleeding and severe complications were analyzed in the end. Results Positive detection rate of 75 cases was 56% (42/75), and it has statistic signifcance of positive detection rate in group A and B (P <0.05). All 42 patients with contrast positive took the interventional embolic treatment, for technical success rate was 100%. Recurrence rate of bleeding in group C and D has no statistic signifcance (P>0.05). Two cases of intestinal ischemia necrosis showed in these two groups. Three patients with negative results of DSA examination were found re-bleeding after radiography, whereas interventional therapy was done at the same time. Conclusions Interventional embolization is one of the vital methods in treatment of gastrointestinal arterial hemorrhage, not only can clarify diagnosis, but also save patients life promptly. Interventional therapy therefore should be done as soon as possible when patients diagnosed as gastrointestinal hemorrhage.
Radiology, interventional; Gastrointestinal arterial hemorrhage; Therapy value
2013-12-7)
(本文编辑:黄强)
10.3877/cma.j.issn.2095-5782.2015.01.002
300192 天津市第一中心医院放射科,天津影像医学研究所(王浩、陈光、高海军、伊正甲、温连芳、王鹏辉、杨颐馨、张丽)
陈光,Email:cg7266@sina.com
