2013年昆明医科大学第一附属医院肺炎克雷伯菌耐药性监测及分析
2015-05-10张渝邵天波许云敏单斌
张渝 , 邵天波 , 许云敏 , 单斌
(1、云南省普洱市人民医院检验科,云南 普 洱665000;2、昆明医科大学第一附属医院检验科,云南 昆 明650032)
肺炎克雷伯菌 (Klebsiella pneumoniae,Kpn)通常寄居于人体的皮肤、鼻咽以及肠道等处,是造成患者感染的重要来源,也是导致医院感染的重要病原菌[1],在革兰阴性杆菌中的检出率仅次于大肠埃希菌和铜绿假单胞菌。其可通过患者之间交叉感染或呼吸机的使用进行传播,在引起感染的G-菌中占有较高比例[2]。随着青霉素与头孢菌素类抗生素的广泛运用,人类在治疗感染方面取得巨大进步,然而细菌耐药性也日益凸显,尤其是第3代头孢抗菌药物的使用,导致肺炎克雷伯菌对β-内酰胺类抗生素为主的各种抗菌药的耐药性不断增强,该耐药菌的出现加剧了各种难治性感染,使治疗十分棘手[3-5]。为了解昆明医科大学第一附属医院临床分离肺炎克雷伯菌的耐药情况,我们收集了2013年分离的568株进行分析,结果报告如下。
1 材料与方法
1.1 细菌来源 2013年1-12月该院临床标本中分离的非重复的568株肺炎克雷伯菌。
1.2 细菌鉴定及药敏试验 细菌鉴定和药敏测定采用VITEK2系统进行,部分药敏采用K-B法,用改良的Hodge试验检测碳青霉烯类耐药的肺炎克雷伯菌。
1.3 质量控制 按照美国临床和实验室标准协会(CLSI)要求进行质量控制。质控菌株包括:大肠埃希菌 ATCC25922、金黄色葡萄球菌 ATCC25923、肺炎克雷伯菌ATCC700603。
1.4 数据分析 药敏结果判断标准按照CLSI 2012标准[6]。所得结果用WHONET 5.6软件进行分析。
2 结果
2013年昆明医科大学第一附属医院临床分离的568株肺炎克雷伯菌对22种抗生素的耐药率均高于15%,其中对氨苄西林、哌拉西林、氨苄西林/舒巴坦、头孢唑啉、头孢曲松、头孢噻肟的耐药率>50%,而对阿莫西林/克拉维酸、头孢哌酮/舒巴坦、哌拉西林/他唑巴坦、头孢他啶、头孢吡肟、庆大霉素、环丙沙星、左旋氧氟沙星、复方新诺明、呋喃妥因、四环素的耐药率也均在20%以上;碳青霉烯类的耐药96株检出率为16.9%,对亚胺培南、厄他培南和美洛培南的耐药率分别为16.9%、19.1%和16.8%。见表1。
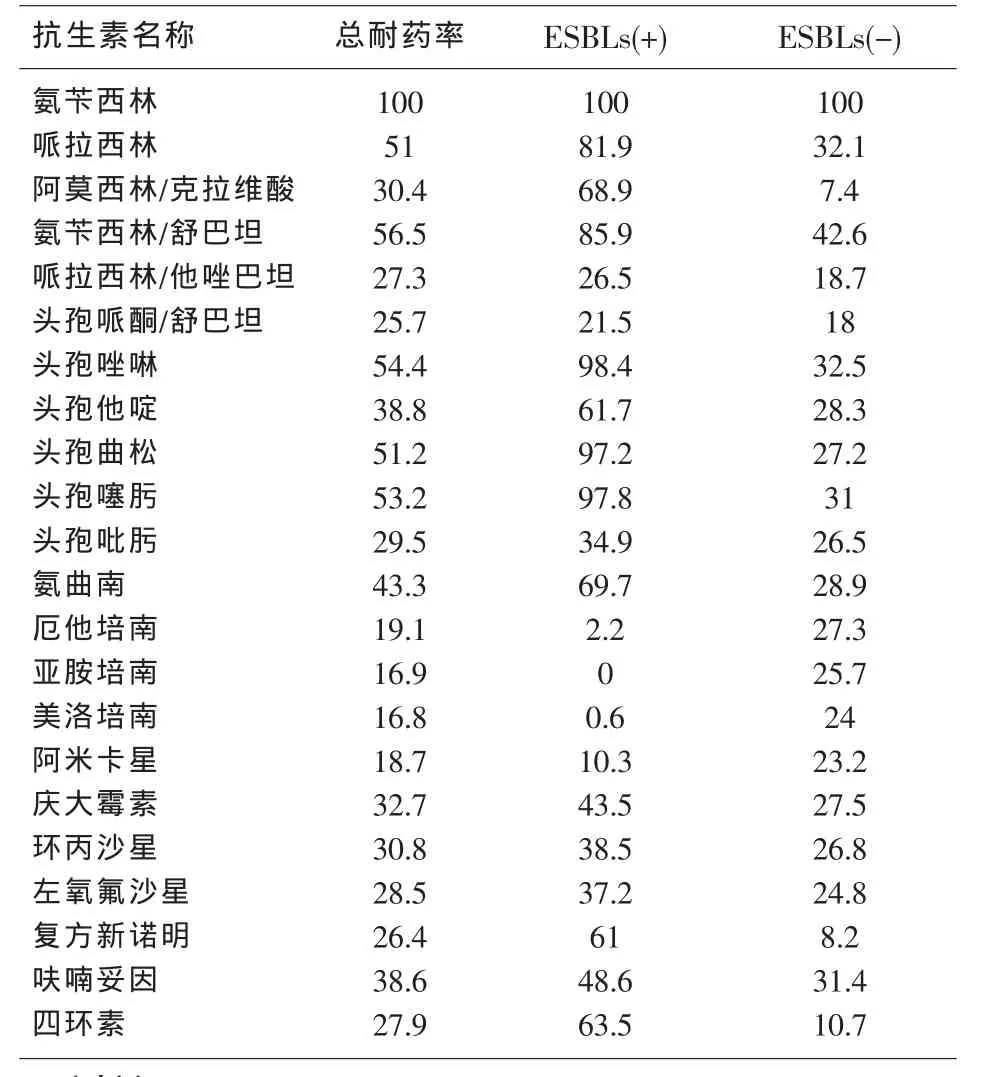
表1 肺炎克雷伯菌对常用抗菌药物的耐药率(%)
3 讨论
在临床分离的细菌中,肺炎克雷伯菌占克雷伯菌属感染的95%以上[7],从表1看,2013年该院临床送检标本中分离到的568株肺炎克雷伯菌对碳青霉烯类的耐药出现明显的上升趋势,对亚胺培南、厄他培南和美洛培南的耐药率分别为16.9%、19.1%和 16.8%,比汪复[8]等、朱德妹[9]等、龙姗姗[10]等报道都高,且该院2010年的报道显示未出现亚胺培南、美洛培南耐药的肺炎克雷伯菌[11],2011年有6.8%、6.2%的耐药率[12]。产碳青霉烯酶肺炎克雷伯菌呈多重耐药甚至全耐药表型[13]。该院肺炎克雷伯菌对碳青霉烯类的耐药在近三年里出现了一个大的变化,应该引起医院各方面的重视,特别是医院感控科。碳青酶烯霉根据水解机制可分为金属酶和丝氨酸β-内酰胺酶两类,根据其功能又可分为A、B、D三类。Bush 2f型、Ambler A类酶中质粒编码的KPC和GES酶主要分布于肺炎克雷伯菌。KPC酶可水解所有β-内酰胺类,对氨苄西林和甲氧西林水解能力最强,对亚胺培南、美罗培南、头孢他啶和氨曲南的水解能力较弱。表达GES酶的肺炎克雷伯菌在各国都有散发报告[14]。
肺炎克雷伯菌对β-内酰胺类抗生素的重要耐药机制之一是产生质粒介导的ESBLs,三代头孢菌素的大量应用增加了细菌对抗菌药物的选择性能力,越来越多的产ESBLs菌株被筛选出来[15,16]。ESBLs多为丝氨酸蛋白酶,通过质粒或克隆传播。尤其是β-内酰胺类药物的选择压力对其产生具有重要作用。ESBLs多为Bush 2be型、Ambler A类酶,其水解的底物包括青霉素类,第一、第二、第三代头孢菌素,部分酶可水解第四代头孢菌素、单环类β-内酰胺类抗菌药,可被酶抑制剂抑制,碳青霉烯类、头酶素类则不被其水解[14]。NCCLS/CLSI规定,一旦确定为产ESBLs株不再使用青霉素类、一、二、三代头孢菌素类及单酰胺类抗菌药物进行治疗,宜选用碳青霉烯类、头霉素类及酶抑制剂复合抗菌药物进行治疗[17]。
2013年该院临床送检标本中分离到肺炎克雷伯菌568株,其中产ESBLs的肺炎克雷伯菌有189株检出率为33.3%,与2012年中国CHINET细菌耐药性监测的监测结果(33.9%)[9]相近,远低于该院2010年细菌监测的报道结果(63%)[11],这表明该院近三年来肺炎克雷伯菌的产酶机制发生了很大的变化。
从表1可看,产ESBLs肺炎克雷伯菌除碳青霉烯类、阿米卡星和三个含酶抑制剂抗生素外,其余抗生素耐药率均高于非产ESBLs菌株。而产ESBLs菌株多表现为多重耐药[18]。产ESBLs肺炎克雷伯菌对亚胺培南、美罗培南和厄他培南的耐药率均低于非产ESBLs株,这是由于肺炎克雷伯菌中有多种质粒介导的IMP、VIM、NDM-1酶存在,其中碳青霉烯酶B类金属酶以Zn2+为活性中心,能被金属离子螯合剂EDTA抑制,但不能被β-内酰胺酶拮抗剂克拉维酸等抑制,其水解底物包括碳青霉烯类、头孢菌素类和青霉素类[10]。从以上分析可以看出肺炎克雷伯菌的耐药机制随着医院抗生素的广泛运用而不断的在发生变化,2010年该院的肺炎克雷伯菌主要以产ESBLs为主,而2013年出现了大量的对碳青霉烯类耐药的菌株。因此,临床应该根据药敏实验结果及患者病情合理选用抗菌药物,对减少耐药株的产生和控制医院感染十分重要。
[1]Pitout JD,Thomson KS,Hanson ND,et al.Plasmid-mediated resistance to expanded-spectrum cephalosporins among Enterobacter aerogenes strains[J].Antimicrob Agents Chemother,1998,42(3):596-600.
[2]陈敬松.肺炎克雷伯菌医院感染现状及耐药性探讨[J].中华医院感染学杂志,2010,20(13):1943-1944.
[3]Jean SS,Hsueh PR.High burden of antimicrobial resistance in Asia[J].Int JAntimicrob Agents,2011,37(4):291.
[4]李景云,马越,张力,等.临床52家医院常见分离菌株的药物敏感性监测[J].中华检验医学杂志,2006,29(5):452.
[5]华杰,李艳霞.肺炎克雷伯菌医院感染及耐药性监测[J].中华医院感染学杂志,2006,16(10):1172.
[6]CLSI.M100-S22 Performance standards for antimicrobial susceptibility testing;Twenty-second informational supplement[S].Wayne,PA:CLSI,2012.
[7]杨剑,刘剑荣.细菌培养法与核酸(荧光 PCR法)检测肺炎克雷伯菌的对比分析[J].实验与检验医学,2014,32(6)692-693.
[8]汪复,朱德妹.2012年中国CHINET细菌耐药性监测[J].中国感染与化疗杂志,2013,13(5):321-330.
[9]朱德妹,汪复.2012年上海地区细菌耐药性监测[J].中国感染与化疗杂,2013,11(13):409-419.
[10]龙姗姗,喻华.2012年四川省人民医院临床分离病原菌的分布及耐药分析[J].实用医院临床杂志,2014,1(11):107-111.
[11]陈瑞春,杜艳,等,2010年昆明医科大学第一附属医院细菌耐药性监测结果[J].昆明医科大学学报,2012,(7):58-63.
[12]符琴,王成.2011年昆明医科大学第一附属医院肺炎克雷伯菌耐药必监测[J],医学综述,2013,19(6):1151-1152.
[13]邓林强,陈益国.两种方法检测替加环素对产碳青霉烯酶肺炎克雷伯菌体外药敏结果的分析[J].实验与检验医学,2013,31(6):544-547.
[14]丛玉隆,王鸿利.实用检验医学[M].第2版.北京:人民卫生出版社,2013:903-904.
[15]Ohsaki Y,Morita K,Takeda H,et al.Pharmacokinetics of garenoxacin in elderly patients with respiratory tract infections[J].Int JAntimicrob Agents,2010,35(6):603-605.
[16]黄彬,陈茶,汤晓丽,等.肺炎克雷伯菌对喹诺酮类及氨基糖苷类耐药基因检测及耐药机制分析 [J].中华医院感染学杂志,2011,21(1):5-7.
[17]周秀珍,李强,卢岩,等.连续12年产超广谱β-内酰胺酶肺炎克雷伯菌感染分布及耐药性分析[J].中国微生态学杂志,2012,24(2):157-159,164.
[18]曹小秋,刘春霞.2009年至 2012年临床细菌分布与耐药变迁[J],实验与检验医学,2014,32(4):450-452.
