经椎弓根椎体内骨水泥强化结合后路短节段内固定治疗Kummell病43例
2015-05-05西安交通大学第二附属医院骨科西安710004
西安交通大学第二附属医院骨科(西安710004)
黎一兵 闫宏伟△
△通讯作者
经椎弓根椎体内骨水泥强化结合后路短节段内固定治疗Kummell病43例
西安交通大学第二附属医院骨科(西安710004)
黎一兵 闫宏伟△
目的:分析经椎弓根椎体内骨水泥强化,结合后路短节段内固定治疗Kummell病的疗效。 方法:采用后路短节段固定以及椎体强化手术治疗Kummell病患者43例,进行5年随访,分析临床疗效,包括疼痛视觉评分(VAS)、Oswestry功能指数(ODI)、椎体平均高度及后凸cobb氏角。 结果:VAS评分以及ODI在术后6月左右时明显改善,但5年后随访结果显示VAS以及ODI与术前参数比较,差异无统计学意义。影像结果分析显示,平均Cobb氏角以及椎体平均高度在术后6月左右显著改善,但这种矫正在术后逐渐丢失。 结论:经椎弓根椎体内骨水泥强化联合后路短节段固定,在短期内可以改善Kummell病患者症状,但远期治疗结果并不理想。
椎体骨坏死(osteonecrosis of vertebra,ONV)又称为Kummell病,是继发于轻微外伤后的椎体骨组织的坏死。疾病包括3个临床阶段:继发于轻微外伤后的腰背痛,症状逐渐缓解并进入临床症状稳定期;临床稳定期后出现的复发性腰背痛;无其他创伤性因素的继发后凸畸形。CT或者X线片检查可见椎体内的真空裂隙,MRI检查可见局限性液体或者气体集聚。此种现象可能与潜在的椎体内缺血性坏死相关[1~4]。
由于人口老龄化,椎体骨质疏松压缩骨折(Vertebra osteoporosis compression fracture, VOCF)发生率逐渐升高,由于骨折区域血供障碍以及生物力学不稳定造成的ONV也逐年增加,其发生率可占VOCF患者7%~24%[4~6]。以往,对于该类患者常常采用保守治疗。然而,卧床休息可加速骨量丢失、导致肌肉废用,从而加重腰背痛。长期服用非甾体解热镇痛药治疗也可能导致相关药物副反应。近年来,针对Kummell病的外科治疗技术不断进步,尤其是椎体成型术(VP)的引入,短期内显著改善Kummell病患者的临床症状[7~9]。但VP技术可能出现骨水泥渗漏、矫形不理性等风险,同时VP术后伤椎高度的继续丢失被认为与运动单元节段不稳定,以及骨水泥与骨组织螯合不良有关[10]。后路短节段固定联合经椎弓根椎体骨水泥强化,兼具良好的即刻镇痛效果以及远期稳定性重建特征,被认为是一种合理的手术改进。然而目前尚无其远期临床疗效的报道。
本研究通过5年的随访,分析Kummell病患者进行后路短节段固定联合经椎弓根椎体骨水泥强化的临床以及影像学资料,现将其治疗及随访报告如下。
资料与方法
1 一般资料 本研究经西安交通大学医学伦理委员会同意。从2006年12月至2008年12月,将43例患者因典型临床症状以及影像表现被纳入本研究。Kummell病的诊断依据如下:①轻微外伤后经历腰背痛、症状缓解、症状再发典型表现,影像学病损区表现活动僵硬以及屈伸活动时疼痛加重。②CT以及X线表现典型椎体内“裂隙征”,MRI检查显示为裂隙区域“积液征”或者长T1短T2信号区。诊断由两位未参与本研究的医师做出,若诊断存在分歧,由第3位医生做出独立诊断。43例患者中,男性19例,女性24例,平均年龄62.8±7.11岁。胸11椎体骨折3例,胸12骨折10例,腰1骨折12例,腰2骨折14例,腰3骨折10例,腰4骨折4例,腰5骨折2例。所有患者经术前X线检查或者CT检查证实存在“裂隙”,MRI检查显示裂隙“积气”或者“积液”征。术前平均骨密度T值-3.2±0.62。
手术指征包括:①保守治疗4周无效,腰背疼痛部位与病损区域一致。②影像检查显示局限性裂隙伴有液体或者空气积聚。手术禁忌证包括:①既往中风病史。②严重内科疾患需要相应治疗。③单纯椎体压缩性骨折无椎体裂隙。④有神经损伤症状以及大于35°的后凸畸形,需要减压手术或者前后联合手术。
2 手术方法 手术由通讯作者完成。手术在全身麻醉下进行。患者俯卧位,于胸部以及骨盆置放海绵垫,过伸位复位骨折椎体。后正中切口显露骨折椎体临近头侧、尾侧各一椎体附件。保留后柱。骨折椎临近椎体全尺寸空心骨水泥椎弓根螺钉置入,钉道强化骨水泥量1~1.5ml。透视导引下双侧穿刺伤椎,1枚通道置放于裂隙,1枚通道置放于裂隙尾侧,连续透视下注射骨水泥,骨水泥注入量依据骨水泥分布形态决定,骨水泥完全填充裂隙,裂隙下骨水泥支撑范围超过椎体横径50%,无渗漏停止骨水泥推注,骨水泥推注量6.5~8ml左右,骨水泥注入后,伤椎使用长度35mm普通椎弓根螺钉固定。骨水泥发热后上纵向连接棒固定。不进行椎体撑开复位,未进行椎板间以及关节突关节间植骨融合。逐层缝合伤口并置放引流管。引流管拔除后佩戴支具下床活动。常规抗骨质疏松治疗。术后2月开始行腰背肌肉力量训练(附图A~G)。
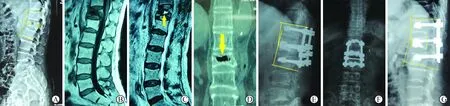
附图 A:术前后凸角度测量,椎体平均高度=(a+b)/2;B、C:核磁共振显示腰1椎体局部积液区;D:冠状面CT重建显示椎体内裂隙;E、F:术后3dX线片显示后凸成角矫正,椎体高度恢复;G:术后5年椎体高度丢失,后凸角度增大
3 观察指标 收集术后3 d、术后3月、6月、1年以及此后每年的临床资料以及影像学资料。用视觉模拟评分(VAS)及Oswestry功能指数(ODI)评估疼痛的严重程度。
每次随访时,常规拍摄前后位以及侧位X线片,椎体形态的改变通过系列的X线片进行分析。椎体前后缘高度使用Mckiernan法进行测量,椎体前后缘高度平均值被称为平均椎体高度。后凸角为骨折椎体上端椎的上终板与骨折椎体下端椎的下位终板之间的夹角。我们对术后椎体平均高度的变化以及后凸角进行连续性观察,所有数据均使用图像归档、传输系统(PACS)及其配合软件系统进行分析(Pi View STAR 5.0,INFINITT,首尔,韩国)。
4 统计学方法 数据资料使用非参数检验,包括Fisher检验,Mann-WhitneyU检验,以及Wilcoxon配对符号秩和检验。使用SPSS 19.0统计学软件。统计学显著性设定:双侧检验,P<0.05为差异有统计学意义。
结 果
4例患者失访,1例患者因心肌梗死死亡,2例患者出现临近椎体骨折,这些患者被排除本研究分析,36例患者完成至少5年的随访。随访时间67±4.2月。平均住院时间10.4±2.3d,平均手术时间132±15.5min,平均失血量410±30.5ml。
手术并发症共7例,包括2例坠积性肺炎,2例内固定松动,1例皮下血肿,2例骨水泥渗漏。2例内固定松动患者因长期随诊未发现松动进行性加重,均未进行翻修手术。2例骨水泥渗漏患者均为椎旁渗漏,未合并椎管内或者神经根管渗漏,因此未进行翻修手术。
术前与术后3月相比,VAS差异有统计学意义(P=0.01),术后12月、24月、36月及术后5年的VAS与术前VAS比较,差异无统计学意义(P=0.45),见表1。
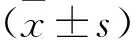
表1 43例患者手术前后VAS及ODI情况
注:与术前比较,*P<0.05,△P>0.05
尽管ODI在术后显著下降,但术后1年始,ODI进行性升高,末次随访时ODI值与术前比较,差异无统计学意义(P=0.34),见表1。
术前与术后即刻相比,平均椎体高度差异有统计学意义(P=0.02)。然而术后1年,26例患者出现椎体高度进行性丢失。术后1年椎体平均高度为16.8±6.7mm,末次随访时平均椎体高度为15.2±3.5mm,与术前椎体平均高度值比较,差异无统计学意义(P=0.46),见表2。
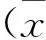
表2 43例患者手术前后放射学参数变化±s)
注:与术前比较,*P<0.05,△P>0.05
讨 论
基于Kummell病的病理特征,椎体内部的裂隙自我愈合能力极差。椎体内骨水泥强化联合后路短节段骨水泥螺钉固定,通过裂隙的填补产生骨折椎体应力的重新分配,同时骨水泥对于裂隙内可能存在的末梢神经的烧灼可以产生良好的镇痛作用,短节段固定有利于脊柱力量传导的改变,促进骨折椎体炎症消散,缓解疼痛,理论上该方法能够取得良好的治疗效果。然而,我们的临床以及影像研究显示此种方法的远期效果并不理想。术后患者的临床症状以及影像学表现改善仅维持6个月。末次随访发现与术前数据比较,VAS、ODI、后突角度以及椎体平均高度的改善已经不具有统计学差异。26例患者术后1年出现了后凸畸形加重,腰背部疼痛加重。
对于Kummell病的治疗类似于椎体骨质疏松性压缩骨折的治疗方法,常用的西医药物治疗原理主要是抑制骨吸收、促进骨生成,包括降钙素、二磷酸盐等药物治疗、激素替代治疗[11]。早期可采用保守治疗如卧床、佩戴腰背支具固定。但最近的研究越发倾向于手术治疗。手术治疗的优势在于:对后凸成角的纠正有利于减轻腰背部软组织劳损;缩短患者卧床时间。经皮椎体后凸成型术(PKP)治疗胸腰椎骨质疏松性压缩骨折可以有效的减轻疼痛、恢复椎体高度、缩短患者卧床时间[10,12]。PKP手术治疗Kummell病也可产生良好的止痛作用[1~4]。然而使用PKP治疗Kummell病远期效果不理想[2~4]。最新的研究表明术前椎体内“裂隙”的存在是椎体再次塌陷的重要相关危险因素[5,13,14]。系列的研究结果促使研究人员着眼于寻找新型强化材料以及改变外科手术方式。
Kummell病的病理生理学机制仍不十分的确切。通常认为椎体前中1/3是椎体血供的“分水岭”,此区域的骨折可能损伤髓内小动脉,导致骨折不愈合。基于此种理论,有研究尝试使用椎体内植骨联合后路短节段固定治疗Kummell病,其远期效果并不理想[14]。5年的随访发现此种方法存在较高不融合率以及椎体再次塌陷率。有学者认为椎体内植骨不能促进骨折愈合,过多的椎体内植骨反而会干扰植骨愈合,但较之单纯椎体内植骨,结合后路短节段固定短期效果更理想。
由于骨水泥注射具有良好的镇痛作用而且可以提高骨折区域局部生物力学稳定性,结合后路短节段内固定可以进一步提高节段间的稳定性,因此我们认为此种方法可产生良好的临床治疗疗效。通过MEDLINE搜索,我们发现对于此种手术方法的研究主要是短期研究[15]。在不同的研究中,固定方法与骨水泥强化方法各不相同。有研究固定范围包括骨折椎体头尾侧各两各椎体,骨水泥强化强调大剂量注射。我们认为固定节段过长意味着更大的手术创伤,更长的临床恢复期以及更加严重的腰背肌萎缩导致的腰背痛。同时,骨水泥分布形态较之骨水泥量更加重要。有研究显示PKP术后,裂隙尾侧松质骨是骨折再发的高危险地区[9,13]。因此,我们采用了双通道穿刺,对裂隙下方松质骨进行了强化。我们试图通过合理创伤结合精确的椎体强化提高临床治疗效果。然而,远期效果令人失望。我们认为导致手术效果不理想可能存在两方面的原因:首先,椎体强化技术仍然不够精确,理想的椎体强化应当涵盖裂隙区域、裂隙头侧尾侧松质骨区域。但实际操作过程中受控于透视条件、骨水泥渗漏风险制约。同时骨水泥分布面积对于防止骨折椎体再骨折有着重要意义[7],但骨水泥分布形态不确定性较多。其次,短节段固定短期稳定性良好,但骨水泥强化后椎体骨折无愈合可能性,随着随访时间增加以及患者骨质疏松程度的加重,内固定的失效风险增大。因此我们建议,可考虑关节突间植骨以及椎板间植骨,以便增加远期稳定性。
我们的研究结果显示,椎体骨水泥强化结合后路短节段固定治疗Kummell病并不能为骨折节段提供远期稳定性支持。患者术后临床症状可能有短期的缓解,随着随访时间增加,治疗效果逐渐丧失。我们建议椎体强化过程中需要强调“全椎体骨水泥化”,同时短节段固定后行必要的关节突关节和(或)椎板间融合可能有助于提高临床疗效。
[1] Hur W,Lee JJ,Kim J,etal. Spontaneous air reduction of vertebra plana with Kummell's disease during vertebroplasty: Subsequent experience with an intentional trial[J].Pain Med, 2014: 45-49.
[2] Yang H,Gan M,Zou J,etal. Kyphoplasty for the treatment of Kummell's disease[J].Orthopedics, 2010,33 (7):479-481.
[3] 梁 德, 江晓兵, 姚珍松, 等. 过伸体位下椎体成形术治疗Kummell病的近期疗效[J].中国脊柱脊髓杂志,2010,3:46-48.
[4] 杨惠林, 王根林, 姜为民. 分次灌注骨水泥技术治疗Kummell病[J]. 脊柱外科杂志,2012,1:22-24.
[5] 贺宝荣,杨小彬,郝定均,等. 经皮椎体成形术治疗胸腰段椎体Kummell病的临床疗效观察[J]. 陕西医学杂志,2013,10:1332-1333.
[6] 陈 峰, 方文来, 倪文飞. Kummell病的治疗进展[J]. 中国骨与关节损伤杂志,2013,1:95-96.
[7] Chen LH ,Hsieh MK,Liao JC,etal. Repeated percutaneous vertebroplasty for refracture of cemented vertebrae[J].Arch Orthop Trauma Surg,2011,131: 927-933.
[8] Ha KY,Lee JS,Kim KW,etal.Percutaneous vertebroplasty for vertebral compression fractures with and without intravertebral clefts[J].J Bone Joint Surg Br,2006,88: 629-633.
[9] Alvine GF,Swain JM,Asher MA,etal. Treatment of thoracolum-bar burst fractures with variable screw placement or Isola instru-mentation and arthrodesis: Case series and literature review[J].J Spinal Disord Tech, 2004,17:251-264.
[10] 陈 峰,方文来,倪文飞. Kummell病的治疗进展[J]. 中国骨与关节损伤杂志,2013,1:95-96.
[11] 高晓珺,张子峰,马丹军.补肾健骨汤配合西药治疗老年骨质疏松性胸腰椎压缩性骨折54例[J].陕西中医,2013,34(5):567-568.
[12] Wood KB, Bohn D, Mehbod A. Anterior versus posterior treatment of stable thoracolumbar burst fractures without neurologic deficit: A prospective, randomized study[J].J Spinal Disord Tech,2005,18:15-23.
[13] Mahar A, Kim C, Wedemeyer M,etal. Short-Segment fixation of lumbar burst fractures using pedicle fixation at the level of the fracture[J]. Spine,2007,32:1503-1507.
[14] Gun Woo Lee, Jin S,Yeom Ho-Joong Kim,etal. A therapeutic efficacy of the transpedicular intracorporeal bone graft with short-segmental posterior instrumentation in osteonecrosis of vertebral body: A minimum 5-year follow-up study[J].Spine,2013,38(4):244-250.
[15] Sun-Ho Lee.Cement augmented anterior reconstruction with short posterior instrumentation: A less invasive surgical option for Kummell disease with cord compression[J].Journal of Clinical Neuroscience,2011,18(4):509-514.
(收稿:2014-12-17)
A therapeutic efficacy of the transpedicular intracorporeal cement augmentation with short segmental posterior instrumentation in treating kummell disease
Department of Orthopedies,Second Affiliated Hospital of Xi’ an Jiao tong Universiteg(Xi’an710004)
Li Yibing Yan Hongwei
Objective: The purpose of this study was to investigate the therapeutic efficacy of transpedicular intracorporeal cement augmentation in treating Kummell disease for 5-years follow-up period.Methods: 43 patients were followed for at least 5 years after transpedicular cement augmentation with short-segmental posterior instrumentation. We retrospectively reviewed outcomes, including visual analogue scale score, the Oswestry Disability Index score, compression ratio, and kyphotic angle.Results: The mean visual analogue scale score was exhibiting V-shaped upward trend after postoperative 6 months that ended with the almost similar score obtained with preoperative status. The mean Oswestry Disability Index score was also shown with similar trend. In functional score, there was a statistical significant improvement until only 6 months after surgery. In radiological evaluation, the mean kyphotic angle and average body height was significantly corrected after surgery. However, these improved radiological parameters were maximal at the immediate postoperative time with gradual loss over time.Conclusion: Transpedicular cement augmentation with short-segmental posterior instrumentation may lead to prolonged back pain and recurrence of kyphotic deformity in the 5 years after the procedure. Therefore, we do not recommend short-segmental posterior instrumentation concurrently with transpedicular cement augmentation for treating Kummell disease.
Osteonecrosis/surgery Spine Cementoplasty Vertebroplasty Immobilization Fixation
骨坏死/外科学 脊柱 骨水泥 成形术 椎体成形术 固定
R681.5
A
10.3969/j.issn.1000-7377.2015.03.021
