新生儿重度窒息胃肠道损害影像学的研究
2015-04-19罗世康
罗世康
新生儿为出生至生后28 d的婴儿,新生儿窒息是新生儿的高发疾病,也是导致新生儿死亡的主要原因之一[1]。新生儿重度窒息可引起新生儿多器官脏器损伤,主要有心、肝、肾损伤,此外还有胃肠道损害[2]。为进一步探讨分析新生儿重度窒息胃肠道损害影像学的变化,特选取2010年1月1日-2014年6月30日入住本院的63例重度窒息的新生儿作为研究对象,现报道如下。
1 资料与方法
1.1 一般资料 选择2010年1月1日-2014年6月30日在本院住院的63例重度窒息的新生儿作为研究对象,其中男41例,女22例,年龄为出生至生后28 d。胎龄小于37周患儿21例,胎龄37~41周患儿42例。体重1000~1500 g患儿4例,1501~2449 g患儿20例,2500~3999 g患儿30例,体重大于4000 g患儿9例。患儿体重1000~5000 g,平均(3356.22±70.98)g。所有研究对象根据Apgar评分,出生后评分均≤3分,评估为重度窒息。患儿意识、状态和肌张力均有不同程度的变化,临床表现为腹胀、频繁呕吐等。排除患儿存在先天性疾病,排除心、肝、肾功能严重不全患儿,患儿家长签署知情同意书,自愿参与研究。
1.2 方法 对63例重度窒息新生儿出生后严格采取心电监护,护士对新生儿进行Apgar评分,评估新生儿窒息程度。密切监测新生儿各项生命体征,进行血常规、尿常规和大便常规监测,对重度窒息伴胃肠道损害患儿采取镇静止痉,降低颅内压治疗,严格禁食。在新生儿入院24 h内开奶前,进行胃液检查,首先用温热生理盐水进行洗胃,将灭菌胃管经口插入胃部,抽取胃液,若有羊水样物则弃之,取3 mL,用精密pH试纸进行测定。隐血试验采用杭州乂康生物技术公司生产的试剂盒测定。还需监测新生儿乳酸及胃蛋白,应用721分光光度计终点比色法测定,生产厂家为南京建成生物工程眼睛水。应用‘G易’100 mA床边X光机及800 mA X光机对新生儿进行影像学检查,对重度窒息胃肠道损害新生儿连续进行腹部平片检查,评估新生儿病情变化情况。在检测过程中密切监测患儿病情变化,若发生变化,要及时采取有效的治疗措施。
1.3 评定标准 对不同程度严重窒息新生儿进行胃肠道损害程度评分,满分100分,得分越高说明胃肠道损害越严重。正常新生儿胃液无色,略带酸味,黏液含量少,呈酸性,pH 0.9~1.8,放置2 h后无分层,隐血试验和乳酸定性实验均呈阴性,胃蛋白酶范围是3.6~10.6 U。
1.4 统计学处理 采用SPSS 17.0软件进行统计学分析,计量资料以(±s)表示,比较采用t检验,计数资料用 字2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 患儿胃肠道损害情况 63例重度新生儿中有7例(11.11%)胃液呈棕褐色、红色或咖啡色,提示胃肠道出血;15例(23.81%)胃液无酸味,16例(25.40%)胃液呈弱酸性,pH 3.5~7.0,有2例(3.17%)胃液呈碱性;其中35例(55.56%)胃液黏液含量过多,40例(63.49%)胃液放置2 h后有明显分层现象;63例(100%)乳酸定性试验阳性,21例(33.33%)隐血试验阳性,20例(31.75%)胃蛋白酶含量降低。
2.2 6例重度窒息新生儿胃肠道损害影像学检查结果 选取6例重度窒息新生儿,对患者连续采用腹部平片检查,平扫显示消化道多发阶段性损害,肠壁明显水肿增厚,密度减低,边界模糊,肠腔不同程度狭窄,连续观察可见随着新生儿窒息程度的不断发展,胃肠道损害程度也逐渐加重,呈正相关变化(图1~6)。
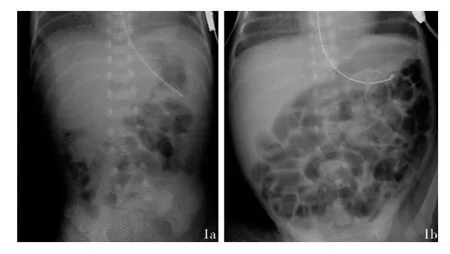
图1 男患儿胃肠道损害影像图注:图1a、1b:分别为重度窒息后15 h及8 d的影像图,平扫显示消化道多发阶段性损害,肠壁明显水肿增厚,密度减低,边界模糊,横轴面扫描显示肠腔非对称性狭窄
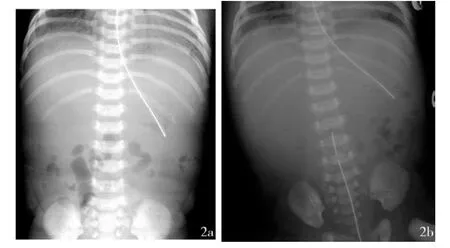
图2 女患儿胃肠道损害影像图注:图2a、2b分别为重度窒息后1 d及2 d的影像图,平扫显示消化道多发阶段性损害,肠壁明显水肿、增厚,密度减低,边界模糊
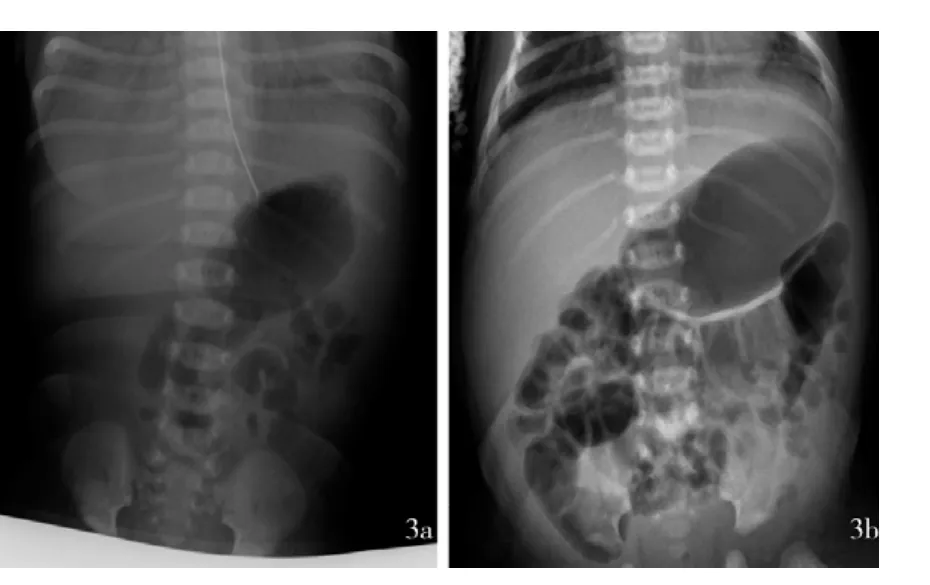
图3 胃肠道损害影像图注:图3a、3b分别为重度窒息后10 h及9 d的影像图,平扫显示上腹部消化道阶段性损害,肠壁明显水肿、增厚,肠腔向心性狭窄

图4 男患儿胃肠道损害影像图注:图4为重度窒息后8 h的影像图,平扫显示上腹部消化道阶段性损害,肠壁明显水肿、增厚,肠腔向心性狭窄

图5 女患儿胃肠道损害影像图注:图5a、5b分别为重度窒息后19 h及2 d的影像图,平扫显示右半结肠区域不均匀软组织密度团块,其间见小气泡影像
2.3 新生儿窒息程度与影像学检查结果的关系 影像特征随着患儿临床指标(最重要的缺氧程度)的变化而变化,出生后1 min Apgar评分小于3分,5 min Apgar评分小于3分,10 min Apgar评分小于3分的新生儿胃肠道损害程度逐渐加重。见表1。
3 讨论
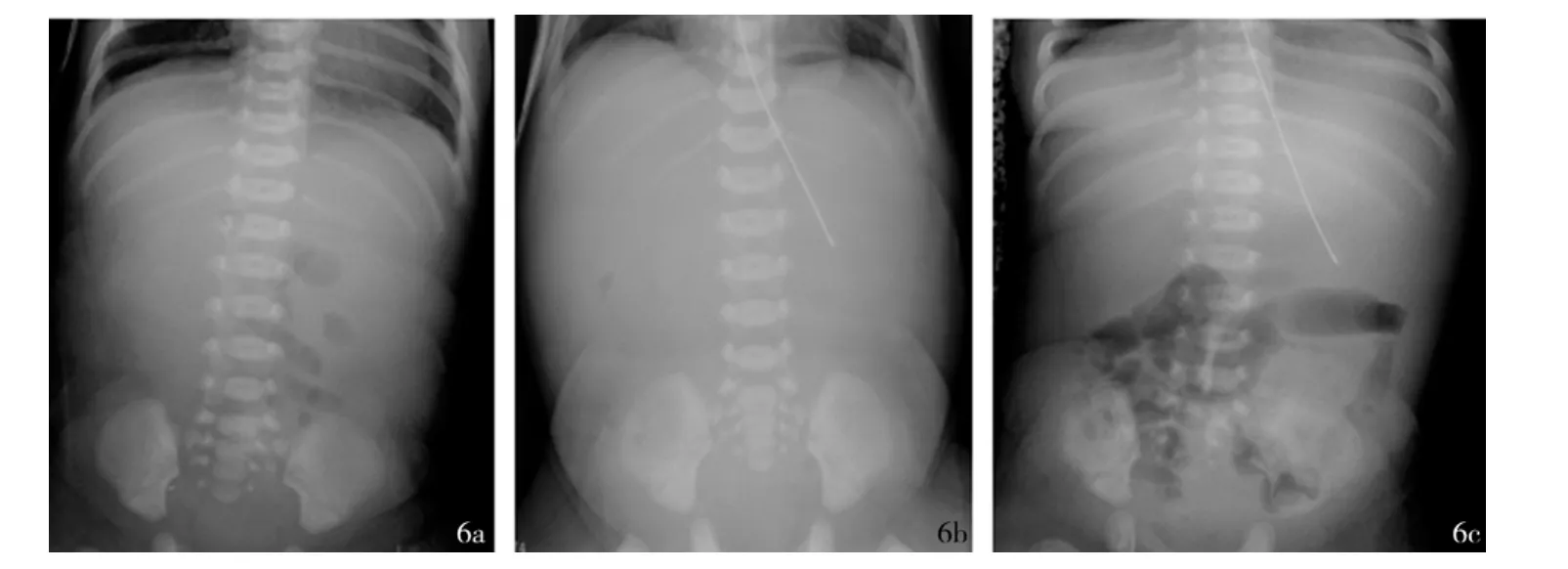
图6 女患儿胃肠道损害影像图注:图6a、6b、6c分别为重度窒息后2 h、3 d及14 d的影像图,显示受累肠壁明显增厚,肠壁回声均匀减低,肠腔呈管状狭窄

表1 新生儿窒息程度与影像学检查结果的关系(x-±s)分
新生儿窒息可能导致多器官功能损伤,其中胃肠道损伤首当其冲。新生儿重度窒息胃肠道损害影像特征是随着患儿临床指标(最重要的缺氧程度)的改善而随着改善,即影像学的特性是变化较快,这是它有别于急性坏死性小肠结肠炎影像上改变的一个最重要特征之一,进一步发展就是急性坏死性小肠结肠炎的典型影像特征[3]。新生儿窒息程度越重,胃肠道损伤越明显。新生儿窒息造成胃肠道手术的原因有多种,一是窒息造成新生儿体内血流重新分布,胃肠道血液供给量明显减少,一旦发生组织低灌注现象,肠黏膜上皮细胞就会由于缺氧而坏死、脱落,肠壁明显水肿,肠动力降低,蠕动减少,肠内容物大量聚集,导致细菌大量繁殖,从而造成胃肠道损伤。二是缺氧时,大量自由基产生,导致炎症介质的大量释放,介导肠黏膜损伤的进一步加剧,肠道内细菌易位、毒素入侵,导致全身炎症反应综合征,甚至造成多器官功能衰竭的严重后果。此外应将消化道畸形及腹部感染性疾病进行有效鉴别。本研究展示了6例重度窒息新生儿的胃肠道损害的影像学特点,其中1例新生男患儿出生后5 min Apgar评分小于3分,被评估为重度窒息,15 h后经腹部平片影像学检查可见胃肠道有少量阴影,被确诊为胃肠道损害,随着患儿窒息程度的不断发展,患儿腹胀、频繁呕吐症状加重,由此可见,重度窒息新生儿胃肠道损害程度随窒息程度变化而变化,在影像学检查中可清晰辨别[4-6]。本研究应用G易100 mA床边X光机及800 mA X光机对新生儿进行影像学检查,检查结果准确,影像清晰,适合临床评估胃肠道损害程度。此外,其中1例女患儿,出生后1 d窒息程度较重,显示多发或单发的节段性肠壁水肿,对称或不对称性肠壁增厚,境界模糊不清,肠腔狭窄,随着患儿窒息程度的有效改善,胃肠道功能也明显恢复,影像学检查可见病情好转,趋于稳定。临床上应用腹部影像学检查可有效判断窒息对胃肠道的损害程度,准确评估新生儿病情变化,为临床诊断提供科学清晰的影像学资料[7-8]。针对窒息新生儿应及时提高影像学检查确定胃肠道损伤,早期发现腹胀、胃肠道出血等症状,进行大便隐血试验,避免新生儿窒息症状进一步恶化,危及生命,对于提高重度窒息新生儿抢救成功率具有重要价值[9-10]。
综上所述,腹部影像检查可帮助临床判断窒息对胃肠道的损害程度,为临床预防和治疗提供更直观的科学参考依据,并争得宝贵时间,腹部平片检查是目前应用最广泛的影像学方法,尚未有其他检查方法可以代替,具有良好的诊断价值,应该在临床上广泛应用。
[1]陈华虹.新生儿重度窒息136例临床分析[J].海南医学,2012,23(9):76-77.
[2]饶袖珍.118例新生儿重度窒息复苏后抢救分析[J].中国妇幼保健,2011,26(14):2230-2231.
[3]彭红婴.气管插管用于新生儿重度窒息复苏的效果评价[J].中国现代医生,2010,48(15):121-122.
[4]陈华虹.气管插管抢救新生儿重度窒息51例临床体会[J].当代医学,2012,18(4):30-31.
[5]王艳喜.86例新生儿窒息原因及防治体会[J].当代医学,2011,17(26):71.
[6]赵青云.早期小剂量多巴胺治疗新生儿重度窒息的临床效果[J].中国医药指南,2013,11(36):349-350.
[7]李京鹏,魏红,李学军.56例新生儿窒息抢救体会[J].中国妇幼保健,2011,26(12):1912-1913.
[8]冯文清.早期使用呋塞米在足月新生儿重度窒息复苏后治疗中的临床观察[J].中国实用医药,2011,6(7):23-24.
[9]康眼训,张鹏天.胃肠道间质瘤的影像学分析[J].海南医学,2011,22(17):542-543.
[10]贺敬红,李健丁,张瑞平.胃肠道外间质瘤的影像诊断新进展[J].世界华人消化杂志,2010,18(1):875-876.
