PKP治疗骨质疏松性爆裂骨折疗效及骨水泥渗漏途径的探讨*
2015-03-12王永江
王永江,王 清,姚 琦
(1.内蒙古自治区鄂尔多斯市中心医院脊柱外科,内蒙古鄂尔多斯017000;2.泸州医学附属医院脊柱外科,四川泸州646000;3.北京世纪坛医院骨科,北京100038)
经皮椎体后凸成形术(percutaneous kyphoplasty,PKP)治疗骨质疏松性压缩骨折(osteoporotic vertebral compression fracture,OVCF)、椎体转移瘤、骨髓瘤、血管瘤等疾病已经取得了满意的疗效。骨质疏松性爆裂骨折(osteoporotic vertebral burst fracturee,OVBF)采用PKP治疗仍存在争议[1]。一些学者认为由于OVBF患者椎体高度降低、后壁骨折及椎间盘损伤,采用PKP治疗可能增加椎体后壁骨折块移位及骨水泥通过破裂的骨皮质渗漏到椎管内和椎间隙。本研究采用PKP治疗OVBF患者45例,取得满意的疗效,现报道如下。
1 资料与方法
1.1 一般资料 自2005年10月至2013年5月鄂尔多斯市中心医院脊柱外科采用PKP治疗的椎体骨质疏松性骨折(osteoporotic vertebral fractures,OVF)的患者314例(343个椎体)。纳入标准:(1)年龄大于或等于60岁;(2)剧烈的腰背部疼痛;(3)无相应骨折节段脊髓神经根损伤定位体征;(4)双能X线骨密度测定为中重度骨质疏松症患者;(5)MRI显示单椎体或多椎体的骨质疏松性骨折,即T1W呈低信号,T2W呈高信号,STIR呈高信号;(6)CT显示椎体骨折线波及前中柱或单纯前柱(AO分型均为A3.1型),椎管侵占率小于50%。排除标准:(1)骨折伴有脊髓神经根受损症状与体征;(2)术后病理证实为血管瘤、骨髓瘤、转移瘤;(3)陈旧性骨折不愈合、同一椎体再发骨折等;(4)骨折累积后柱。符合上述标准的OVBF患者共45例(45个椎体)为观察组,其中男9例,女36例;年龄60~87岁,平均(74.00±5.42)岁。腰背部疼痛到手术时间为21d~3个月,平均(21.00±3.11)d;骨密度(BMD)-2.52~-3.61,平均-3.05±1.17(根据WHO标准);骨折原因为坠落伤13例,跌倒伤27例,扭伤2例,车祸伤1例,无明显原因2例。骨折椎的分布:T112例,T1212例,L114例,L210例,L34例,L42例,L51例。术前视觉模拟评分(VAS)6.00~8.91分,平均(8.72±1.23)分。椎体高度:前缘为54%~84%,平均(70.22±5.31)%;中央为56.21%~82.00%,平均(72.33±4.14)%;后缘为59.53%~88.41%,平均(76.17±3.62)%。Cobb角:13.62°~34.51°,平均(16.92±5.31)°。椎管矢状经狭窄率:0%~50.16%,平均(9.72±2.42)%。对照组纳入标准为椎体前柱骨折,椎管不受傾,其他标准与观察组一致。符合上述标准的OVCF患者269例(298个椎体)为对照组,其中男68例,女201例;年龄60~89岁,平均(72±6.81)岁。外伤后疼痛到手术时间7d~6个月,平均(19.00±2.14)d;BMD-2.63~-3.56,平均-3.12±1.13。单椎体骨折251例,双椎体骨折11例,3个椎体骨折4例,4个椎体骨折2例,5个椎体骨折1例。骨折椎的分布:T1114例,T1287例,L196例,L264例,L323例,L412例,L52例。
1.2 方法
1.2.1 治疗方法 314例OVF患者均由本科室两位通过正规培训过PKP技术的副主任医师进行。穿刺方法为本课题组自行设计的横突-关节突入路[2]。当骨水泥接近椎体后1/5或出现渗漏时立即停止注射,记录骨水泥的量。
1.2.2 效果评价方法 将骨水泥渗漏分为:椎管内、上位椎间盘、下位椎间盘。观察组,采用影像学软件eFilm Workstation V 2.03测量伤椎高度及Cobb角,参照Lee等[3]方法测量骨折椎前缘、中部、后缘高度,根据Kuklo等[4]的方法测量矢状面后凸Cobb角。在椎体CT横断面测量术前术后椎管中矢状径狭窄率。应用视觉模拟评分(VAS)评定患者疼痛改善程度。VAS评分标准为0~10分:0分为无痛;<3分为轻微的疼痛,能忍受;3~6分为患者疼痛并影响睡眠,尚能忍受;>6~10分为患者有强烈的疼痛,疼痛难忍,影响食欲,影响睡眠。
1.3 统计学处理 应用SPSS14.0统计学软件进行分析,计量资料用±s表示,组间比较采用t检验;计数资料用率表示,组间比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者手术效果比较 两组患者均顺利完成手术,患者的年龄、病程、骨密度、骨水泥注入量两组比较,差异均无统计学意义(P>0.05),见表1。观察组渗漏到椎管内2例,均通过椎基静脉孔(图1)渗漏;对照组渗漏到椎管内19例,16例经椎基静脉孔渗漏,两组比较差异无统计学意义(P>0.05)。观察组骨水泥渗漏到上位椎间隙4例,对照组为7例,两组比较差异有统计学意义(P<0.05),观察组骨水泥渗漏到下位椎间隙1例,对照组为2例,两组比较差异无统计学意义(P>0.05),见表2。
2.2 随访 观察组随访1个月至3年,平均3个月。观察组VAS评分、椎体高度、Cobb角在术后、末次随访与术前比较,差异有统计学意义(P<0.05)。椎管狭窄程度术后、末次随访与术前比较,差异无统计学意义(P>0.05),见图2、表3。对照组随访1个月至2年零10个月,对照组VAS评分、椎体高度、Cobb角在术后、末次随访与术前比较,差异有统计学意义(P<0.05),结果见表4。
表1 两组患者一般资料比较(±s)
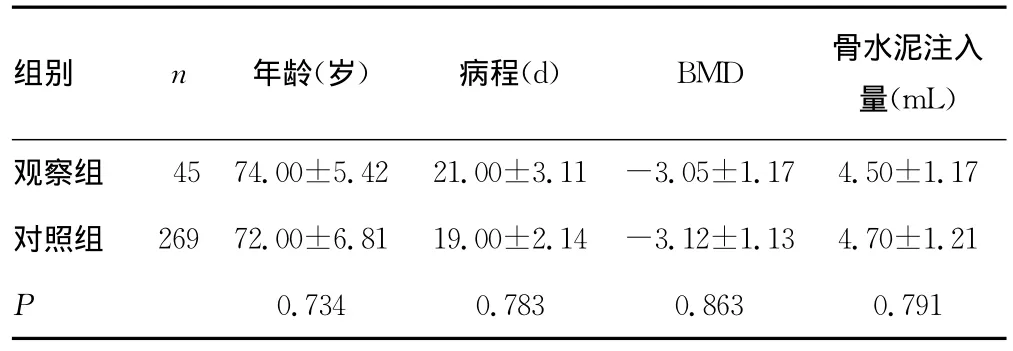
表1 两组患者一般资料比较(±s)
组别 n年龄(岁)病程(d)BMD 骨水泥注入量(mL)17对照组 269 72.00±6.81 19.00±2.14-3.12±1.13 4.70±1.21 P观察组 45 74.00±5.42 21.00±3.11-3.05±1.17 4.50±1.0.734 0.783 0.863 0.791
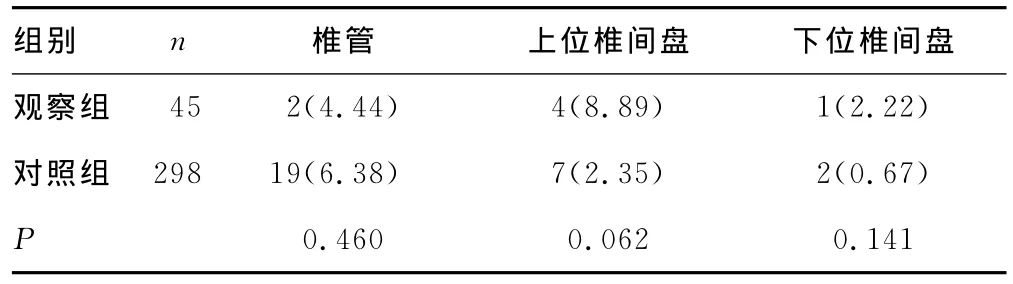
表2 两组患者不同部位骨水泥渗漏情况比较[n(%)]
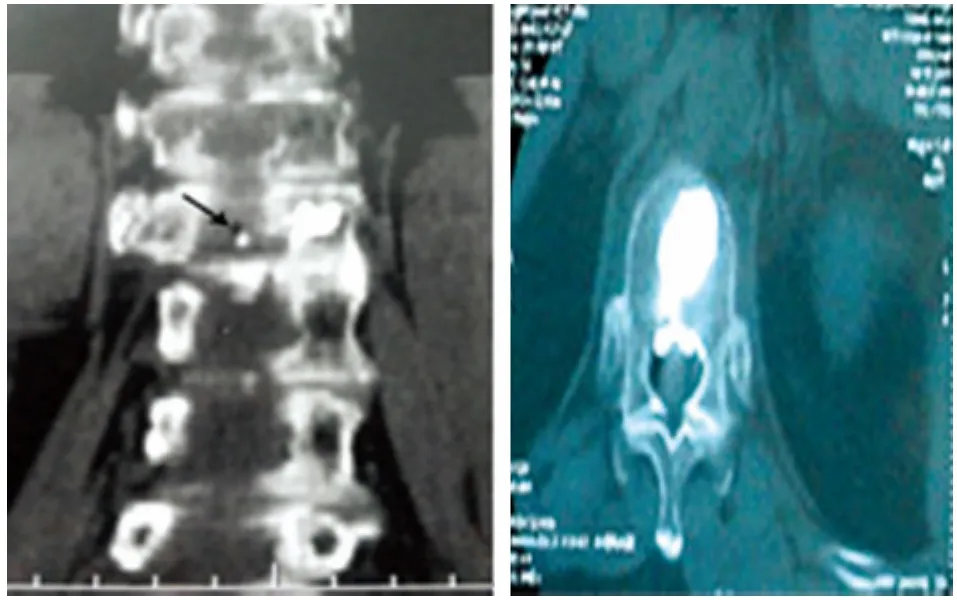
图1 骨水泥在椎基静脉孔

图2 OVBF术前、术后CT图像
表3 观察组手术前、后椎体高度、Cobb角及椎管狭窄等比较(±s,n=45)

表3 观察组手术前、后椎体高度、Cobb角及椎管狭窄等比较(±s,n=45)
a:P<0.05,与手术前比较。
时间 Cobb角(°)前缘(%)中央(%)后缘(%)狭窄率(%)VAS(分)手术前 16.92±5.31 70.22±5.31 72.33±4.14 76.17±3.62 9.72±2.42 8.72±1.23手术后 9.93±3.81a 86.53±4.73a 87.15±3.92a 86.83±4.43a 9.70±2.45 3.07±0.95a末次随访 9.22±2.43a 85.13±2.64a 86.45±2.86a 84.47±3.25a 8.61±1.87 2.86±0.87a
表4 对照组手术前、后椎体高度、Cobb角等比较(±s,n=298)

表4 对照组手术前、后椎体高度、Cobb角等比较(±s,n=298)
a:P<0.05,与手术前比较。
时间 Cobb角(°)前缘(%)中央(%)VAS(分)15.24±4.38 68.25±5.43 71.36±4.47 7.76±1.23手术后 8.96±4.63a87.58±4.52a86.13±3.81a2.10±0.85a末次随访 9.54±2.83a85.38±2.83a85.47±2.39a1.35±0.97手术前a
3 讨论
3.1 OVBF的治疗现状 OVCF由于椎体后缘高度正常,椎体后壁完整,无论采用椎体成形术还是PKP,其安全性和可行性均得到了大多数学者的认可[5]。而OVBF由于椎体前、后缘高度下降,椎体后壁程度不同的骨折,部分患者合并有椎间盘损伤,髓核突入到骨折椎体内及存在椎间隙狭窄等。治疗手段从保守治疗到微创手术再到植骨融合内固定[6-7],没有统一的标准。经皮PKP治疗OVCF可以矫正后凸畸形、稳定椎体、即刻减轻疼痛。但对于无神经症状的涉及前中柱的OVBF患者,很多学者认为如果应用经皮PKP治疗,容易出现骨折块进一步向椎管内移位及骨水泥沿着破裂的椎体后方骨皮质渗漏到椎管内[2]。本文45例OVBF患者行PKP治疗,临床效果、椎体高度恢复及后凸畸形矫正显著,能重建椎体前中柱恢复矢状面平衡,椎管无明显狭窄,骨水泥渗漏到椎管内2例,未引起神经症状。
3.2 骨水泥渗漏的解剖学基础和渗漏分型 骨水泥渗漏的原因是多方面的,学者们更多注重的是骨折的程度,穿刺针、球囊的位置,骨水泥的黏稠度,注射时的压力与速度等。对于椎体解剖学因素关注度相对较少,忽略了椎基静脉及椎基静脉孔的存在,由于它的存在使椎体后壁失去了阻挡骨水泥进入椎管的屏障,使脊髓与神经根失去天然保护。椎基静脉孔是位于椎体后壁,双侧椎弓根之间的皮质缺损区,是椎基静脉、动脉、神经的通道,与椎体内骨髓腔相通。椎基静脉通过椎基静脉孔进入椎管,是连接椎体中央静脉与硬膜外静脉丛的纽带。赵兴等[8]对胸腰段椎基静脉孔CT影像学表现进行了描述,而且该研究认为它可能是肿瘤转移、感染扩散的主要通道。到目前为止,对于椎体成形时出现的骨水泥渗漏的分型没有统一的标准。按照渗漏的路径,Yeom等[9]将其分成3型:椎基静脉型(B-type)、节段静脉型(S-type)和骨皮质型(C-type)。
作者观察脊柱OVBF影像资料及参考相关文献发现:OVBF一般受伤暴力轻微,一般为A3.1型多见,后柱很少受累,以压缩为主,骨折裂隙较小甚至不显著,椎体后壁尽管有骨折,粉碎、移位较轻,椎管狭窄很少超过30%,后纵韧带很少断裂,骨折块无翻转。理论上由于骨折块与骨折线存在,行PKP治疗时球囊扩张推注骨水泥时出现椎体后缘的骨折块移位及骨水泥沿着骨折线渗漏到椎管内。本研究结果显示,骨水泥向椎管内渗漏并非经破裂的椎体后壁原因可能是:(1)注射骨水泥时C-臂透视骨水泥到达椎体后1/5或出现渗漏时立即停止注射;(2)球囊扩张椎体内骨空腔形成推注骨水泥时的低压力;(3)本组患者大多在骨折后1个月以上手术,椎体内血肿机化填满骨折线,黏稠的骨水泥很难进入骨折线;(4)采用横突-关节突入路球囊一般位于椎体中部,既能使椎体达到良好复位又离椎体后壁相对较远,不破坏椎体后壁结构及加重椎体后壁的损伤;(5)球囊扩张挤压骨小梁后使骨空腔壁致密并且封闭骨折线;(6)球囊扩张后纵韧带张力恢复阻止骨水泥进入椎管;(7)椎体高度恢复,骨折块复位使骨折裂隙减小;(8)椎基静脉孔及椎基静脉的存在使椎体后壁失去阻止骨水泥进入椎管的天然屏障,骨髓腔及椎基静脉孔均增大,并且远大于骨折线,骨水泥更容易扩散;(9)椎体高度的恢复,增加了骨水泥的容纳空间,减少渗漏。
本组患者均为不完全爆裂骨折,即上半部分和下半部分骨折,且椎体上半部分骨折占多数,上位椎间隙的渗漏率明显高于下位椎间隙。说明椎间隙内的渗漏与椎体终板损伤程度是一致的。球囊距离终板较近,球囊扩张时上终板及骨折线不易封闭,骨水泥容易顺着终板骨折裂隙渗漏入椎间隙。终板破裂的原因是退变还是外伤有待进一步探讨,赵凤东等[10]认为同一椎体上终板的骨密度及骨矿物质含量明显低于下终板,而BMD与骨矿物质水平和终板极限负荷呈正相关。对于骨质疏松的患者骨矿物质水平与BMD成比例的减少,所以上终板在轻微外伤就可能骨折。对于此型渗漏缺乏大量临床资料证实会出现椎体间活动异常和疼痛等症状,是否会出现临近椎体的骨折,学者观点不一[11-14],多数学者认为骨水泥渗漏到椎间盘后,会导致相邻椎体的应力集中而引起相邻椎体骨折。也有学者认为不会出现临近节段骨折,邻近节段的骨折原因很多如骨折的节段、部位,骨质疏松的程度,骨水泥填充的量、分布情况,治疗方法,椎体高度恢复的程度,初次骨折的严重程度,后凸畸形的角度,患者的体质量与年龄,术后患者的活动量等因素均有关,所以术后邻近椎体再骨折是骨质疏松的发展过程,还是骨水泥渗漏到椎间隙造成局部应力增加、还是临近椎体强化引起、还是几个因素兼而有之,临床研究和生物力学的研究至今都没有得出一个令人满意的答案。
[1] 董双海,田纪伟,王雷,等.应用经皮椎体成形术及经皮椎体后凸成形术治疗骨质疏松性椎体压缩骨折[J].中华创伤杂志,2011,27(3):236-240.
[2] 王松,王清,康建平,等.经横突一椎弓根单侧穿刺椎体后凸成形术治疗胸腰椎骨质疏松性压缩骨折[J].中国脊柱脊髓杂志,2012,22(7):22-26.
[3] Lee ST,Chen JF.Closed reduction vertebroplasty for the treatment of osteoperotic vertebral compression fractures[J].Neurosurg,2004,100(4):392-396.
[4] Kuklo TR,Polly DW,Owens BD,et al.Measurement of thoracic and lumbar fracture kyphosia:evaluation of intraobserverl interobserver,and technique variability[J].Spine,2001,26(1):61-65.
[5] Layton KF,Thielen KR,Koch CA,et al.Vertebroplasty,first 1000levels of a single center:evaluation of the outcomes and complications[J].AJNR Am J Neuroradiol,2007,28(5):683-689.
[6] Shen WJ,Shen YS.Nonsurgical treatment of three column thoraco-lumbar Junction burst fractures without neurologic deficit[J].Spine,1999,24(6):412-452.
[7] Sjostrom L,Karlstrom D,Pech P,et al.Indirect spinal canal decompre-ssion in burst fractures treated with pediclescrew instrumentation[J].Spine,1996,21(8):113-123.
[8] 赵兴,赵凤,东方向前,等.胸腰段椎体椎基静脉孔的CT影像学特征及其意义[J].中华骨科杂志,2012,32(1):58-64.
[9] Yeom JS,Kim WJ,Choy WS,et al.Leakage of cement in percutaneous transpedicular vertebroplasty for painful osteoporotic compression fractures[J].Bone Joint Surg Br,2003,85(1):83-89.
[10] 赵凤东,范顺武,Patricia Dolan,等.腰椎终板骨折特点及相关因素的实验研究[J].中华外科杂志,2006,44(16):1132-1135.
[11] Klazen CA,Venmans A,de Vries J,et al.Percutaneous vertebroplasty is not a risk factor for new osteoporotic compression fractures:results from vertosⅡ[J].Neuroradiol,2010,31(20):1447-1450.
[12] Lin WC,Cheng TT,Lee YC,et al.New vertebral osteoporotic compression fractures after percutaneous vertebroplasty:retrospective analysis of risk factors[J].Vasc Interv Radiol,2008,19(8):225-231.
[13] Al-Ali F,Barrow T,Luke K.Vertebroplasty:what is important and what is not[J].Neuroradiol,2009,30(14):1835-1839.
[14] Tseng YY,Yang TC,Tu PH,et al.Repeated and multiple new vertebral compression fractures after percutaneous transpedicular vertebroplasty[J].Spine,2009,34(19):1917-1922.
