头孢呋辛致围术期过敏性休克的探讨
2015-03-04张学会
张学会,梅 丹,高 杰
(1.江苏盛泽医院药剂科,江苏苏州215228;2.苏州大学附属第一医院药学部,江苏苏州215006;3.南通市肿瘤医院药剂科,江苏南通226361)
头孢呋辛是以7-氨基头孢烷酸为母核,经过7 位酰化、3位水解后氨甲酰化而成的二代半合成头孢菌素,具有抗菌谱广、对β内酰胺酶稳定等优点,可用于呼吸道和泌尿道、皮肤软组织等细菌感染及围术期的预防用药,国外还推荐用于白内障手术前房内注射预防眼内炎的发生[1]。作者收集4例围术期内头孢呋辛致过敏性休克的不良反应,结合以往文献报道,进行归纳和分析,以期寻找头孢呋辛致过敏性休克的一般规律、特点,探讨其与围术期患者麻醉状态、麻醉药物之间是否存在相关性,为临床合理用药提供参考。
1 资料与方法
检索中国学术期刊全文数据库CNKI、万方数据库、Pubmed数据库2000~2013年收录的头孢呋辛致过敏性休克的文献,中文以“头孢呋辛”和“过敏性休克”为关键词,匹配度为模 糊;英 文 以“cefuroxime”和“allergic shock/anaphylactic shock/shock anaphylacticus”为检索词。最终入选文献29篇,包括中文25篇(26例),英文4篇(4例),结合作者在临床收集的4例,共34例。文献纳入标准:原始资料为已公开发表的文献;原始文献内容为头孢呋辛致过敏性休克的个案报道;患者性别、年龄、原发疾病、药物过敏史、头孢呋辛用法用量、过敏性休克发生时间、抢救措施及转归等资料完整。文献排除标准:资料完整性及详实性较差;二次文献或综述;同一病例重复报道;不符合过敏性休克诊断标准[2]的病例报道。关联性再评价结果否定头孢呋辛导致过敏性休克。由两位研究者交叉进行资料提取与录入,并交叉校对。
2 结 果
2.1 性别与年龄年龄界限参照WHO 标准进行划分。34例头孢呋辛致过敏性休克患者中,男17例,女17例;平均年龄为(43.19+22.10)岁,年龄最小者为14个月,最大者为75岁。青壮年人群所占比较大,但经χ2检验,与其他年龄段比较差异无统计学意义(P>0.05),具体药物不良反应发生的性别与年龄分布见表1。
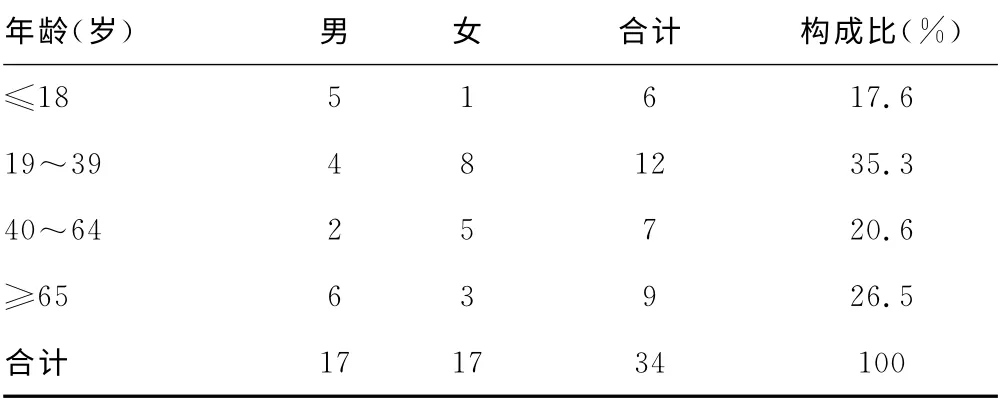
表1 头孢呋辛致过敏性休克的性别与年龄分布
2.2 过敏史及皮试情况 34例头孢呋辛致过敏性休克患者中,有12例患者使用头孢呋辛原液50mg/0.1mL 进行皮试,其中10例患者结果为阴性;其余22例患者未做皮试。7例患者既往有药物过敏史,其中青霉素过敏4例,氨苄青霉素过敏1例,普鲁卡因过敏1例,链霉素1例。
2.3 给药途径 头孢呋辛致过敏性休克以静脉滴注发生例数最多,占总数的73.5%;其他给药途径发生例数为口服5 例(14.7%),前房内注射2例(5.9%);另有2例(5.9%)患者在皮试时即发生了过敏性休克。
2.4 用药时间及发生时间 头孢呋辛致过敏性休克大多发生在用药30min以 内,有23 例(67.7%);30 min 至2h(4 例,11.8%)及用药大于7d(4例,11.8%)次之。最快的为静脉滴注药液输入1min及皮试后立即发生,最慢的连续用药10d才发生,详细情况见表2。
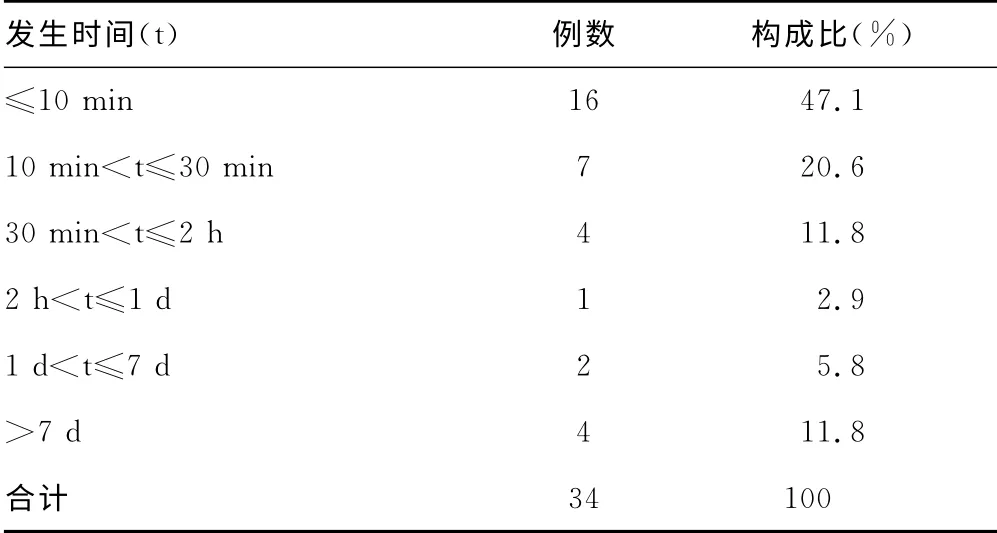
表2 头孢呋辛致过敏性休克的发生时间及构成比
2.5 用药目的及合并用药 34例使用头孢呋辛的患者,22例是用于治疗感染,分别为扁桃体炎14例,呼吸道感染5例,泌尿道感染3例;12例为围术期预防用药,其中文献报道8例,本院4例,具体手术名称、给药时间及过敏性休克发生时间等情况见表3。
10例过敏性休克发生于麻醉状态下,6例为麻醉后立即给予头孢呋辛,在静脉滴注后的不同时间发生;这些患者均排除了麻醉药物所致。6例患者中,1例白内障患者未交待麻醉药物;其余5例合并用药情况为:利多卡因4例、七氟烷3例、阿曲库铵4例、依托咪酯3例、氯化琥珀胆碱3例、丙泊酚4例、芬太尼4例、布比卡因1例、右美托咪定1例。

表3 围术期预防使用头孢呋辛致过敏性休克情况
2.6 转归 34例患者过敏性休克后均采取了停药,给予肾上腺素、地塞米松或甲基泼尼松及多巴胺等抗过敏、升压等处理,经抢救后32例患者好转,2例死亡。死亡的2例患者用药前均进行了皮试,结果为阴性。
3 讨 论
3.1 头孢呋辛化学结构与过敏性休克 β内酰胺环是头孢菌素与青霉素类共有的抗原决定簇,是二者发生交叉过敏反应的结构基础。但青霉素类导致过敏性休克的主要抗原决定簇为青霉噻唑基的多聚物,单纯的β内酰胺结构只能与其特异性抗体形成单价结合,由于分子量低并不引起变态反应;而头孢菌素导致过敏的主要抗原决定簇是R2 侧链结构。因此头孢呋辛与青霉素类虽有一定的交叉过敏发生,但发生率较低,也说明β内酰胺环仅是头孢呋辛过敏性休克结构识别的次要位点,而非主要位点[11]。
Desanpendro等[12]对1例头孢呋辛致过敏性休克男性患者进行了一系列的皮试,皮试的药物有头孢克洛、头孢呋辛、头孢唑林、头孢他啶、头孢噻肟、头孢尼西,放射变应原吸附剂试验(RAST),并连续检测患者体内特异性IgE 水平。结果显示,头孢呋辛与头孢噻肟在皮试结束后IgE 水平即明显升高,51d达到最高水平,115d仍处于较高水平(RAST>3);其他头孢菌素的IgE值则一直处于较低水平(RAST<1)。这些头孢菌素均具有相同的母核,仅R1、R2侧链不同。究其原因,主要是由于头孢呋辛与头孢噻肟侧链结构相似,因此二者交叉过敏率较高,证实侧链结构是头孢呋辛致过敏性休克的主要识别位点。Hasdenteufel等[13]也对头孢呋辛过敏性休克患者进行了不同β内酰胺类抗菌药物的皮肤点刺试验及皮内试验,并对不同分子结构的药物进行安全分析,结果发现皮试阳性的药物(头孢呋辛、头孢吡肟、头孢噻肟、头孢曲松、苯唑西林)均含有甲氧基团,皮试阴性的药物(青霉素、阿莫西林、头孢唑啉、头孢克洛)均不含甲氧基;头孢他啶虽含有甲氧基团,但由于存在空间位阻,因而为阴性。
3.2 围术期状态与头孢呋辛过敏性休克
3.2.1 机体麻醉状态 麻醉期间严重过敏反应的发生率较低[14-15],却是严重并发症和死亡的重要因素之一,且由于各种因素致使其发生率往往被低估[16]。患者在接受麻醉和手术操作时,生命体征变化的复杂性给过敏性休克的诊断和治疗带来了一定困难。过敏性休克主要表现为低血压、心动过速、呼吸困难及支气管痉挛所致的低氧血症,查体发现有皮肤潮红或者皮疹,听诊发现双肺有干湿性啰音;患者胸腹部出现皮疹及测量麻醉平面后,即可判断麻醉意外或过敏性休克;应用激素后,病人恢复迅速,肯定过敏性休克的诊断[17]。本研究头孢呋辛在围术期导致过敏休克的患者共11例,其中8例发生于麻醉状态下。吞噬细胞和淋巴细胞功能抑制是机体全身麻醉状态下免疫功能变化的主要表现,此时T 细胞的抗原反应减弱、B细胞产生抗体能力下降[18]。从免疫方面讲,麻醉状态可能不是增加头孢呋辛致过敏性休克发生率的因素。但麻醉状态下机体的应激能力下降、代谢改变,使发生过敏性休克后的死亡风险增高。头孢呋辛在麻醉前给药导致过敏性休克的报道仅有1例,因此应注意抗菌药物的给药顺序,在麻醉前或诱导麻醉时给药可能会降低其发生过敏性休克的风险。
3.2.2 麻醉用药 麻醉药物本身可引起过敏性休克,其中神经肌肉阻断剂(NMBAS)是最常见的引发围术期过敏的药物,包括琥珀胆碱、罗库溴铵及顺式阿曲库铵等[19]。丙泊酚、芬太尼及利多卡因等也屡见报道[20-21]。头孢呋辛导致围术期过敏性休克的患者中,合并应用最多的药物为芬太尼、丙泊酚、阿曲库铵及利多卡因等。虽然上述围术期过敏性休克的病例报道均已排除麻醉药物所致,但这些麻醉药均可刺激肥大细胞、嗜碱性细胞等释放组胺、前列腺素D2、白三烯、5-羟色胺等众多炎性介质[22],因此可能是增加过敏性休克发生风险的一个重要因素。
3.3 年龄因素与性别因素 过敏性休克属于Ⅰ型变态反应,主要由血清IgE抗体介导,效应细胞是肥大细胞和嗜碱性粒细胞[23]。当变应原初次进入人体后,激活机体免疫系统致敏Th2细胞,进一步激活B 细胞产生IgE 抗体,IgE 与肥大细胞和嗜碱性粒细胞膜表面FcεR 受体结合,机体处于致敏状态;当相同的变应原再次进入机体,很快与致敏的嗜碱性粒细胞和肥大细胞表面的IgE结合,释放大量炎症介质,如组胺、前列腺素D2、LTs等,从而产生平滑肌收缩、腺体分泌增加、毛细血管扩张等效应而导致休克[24]。本研究结果显示,头孢呋辛导致过敏性休克与患者的性别、年龄均无明显相关性,与其发生机制相吻合。
3.4 患者体质 30例头孢呋辛致过敏性休克的患者中,7例患者具有过敏史,说明头孢呋辛所致过敏性休克与患者的过敏体质明显相关。有过敏史的患者中,1例进行了皮试,结果为阴性。10例患者头孢呋辛原液皮试均为阴性,其中1例有青霉素过敏史,提示其不良反应较难预测,即使皮试阴性者也应做好药品、器械的抢救准备;67.7%的过敏性休克发生于给药30min内,而6例为迟发型,表明头孢呋辛抗原是多样的,也可能同时存在多种类型的变态反应。
头孢呋辛因其抗菌谱广、对β-内酰胺酶稳定、药动学特征良好及诱导耐药相对较低等特点,已广泛应用于围术期预防用药。头孢呋辛致围术期过敏性休克,麻醉后给药较麻醉前给药发生率高。究其原因,可能是由于外科麻醉后,患者的机体应激能力下降、代谢改变,导致发生过敏性休克的风险增加。因此应注意给药顺序,麻醉前或诱导麻醉时给药可能会降低过敏性休克的发生风险。《抗菌药物临床应用指导原则》规定于术前0.5~2h内,或麻醉开始时首次给药。医务人员应熟知过敏性休克的特点及抢救技术,用药前应详细询问患者药物过敏史,用药过程中要严密观察患者,做到尽早发现并及时处理。另外,头孢呋辛致过敏性休克一部分还具有一定的潜伏期,因此要警惕迟发型过敏性休克,对于已连续多次使用该药后的用药过程也应密切注意。
[1] Barry P.Adoption of intracameral antibiotic prophylaxis of endophthalmitis following cataract surgery:update on the ESCRS Endophthalmitis Study[J].J Cataract Refract Surg,2014,40(1):138-142.
[2] Abi KM,Damak H,Déc OD.Anaphylaxis and anaphylactic shock[J].Rev Med Suisse,2014,10(438):1511-1515.
[3] Moisseiev E,Levinger E.Anaphylactic reaction following intracameral cefuroxime injection during cataract surgery[J].J Cataract Refract Surg,2013,39(9):1432-1434.
[4] Prosser DP,Gompels M.Anaphylactic shock due to cefuroxime in a patient taking penicillin prophylaxis[J].Paediatr Anaesth,2002,12(1):73-75.
[5] Villada JR,Vicente U,Javaloy J,et al.Severe anaphylactic reaction after intracameral antibiotic administration during cataract surgery[J].J Cataract Refract Surg,2005,31(3):620-621.
[6] 王连英,陈洪兰,周传影.1例头孢呋辛钠静脉滴注致过敏性休克的抢救与护理[J].当代护士:学术版,2011,19(7):143-144.
[7] 郭耀军,刘才堂,毕林.剖宫产术中产妇过敏性休克成功抢救1例分析[J].中国误诊学杂志,2009,9(10):2491-2492.
[8] 周燕飞,辛学俊.头孢呋辛钠致迟发性过敏性休克的救护[J].西北药学杂志,2007,22(5):275.
[9] 李凯燕,董丽,王栩轶,等.头孢呋辛钠致过敏性休克的原因分析[J].药物与临床,2003,18(2):51-52.
[10] 刘畅,贾志凌.注射用头孢呋辛钠引起过敏反应1例分析[J].中国误诊学杂志,2008,8(20):5036-5036.
[11] Campagna JD,Bond MC,Schabelman E,et al.The use of cephalosporins in penicillin-allergic patients:a literature review[J].J Emerg Med,2012,42(5):612-620.
[12] Desanpendro BS,Mayorga C,Torres MJ,et al.Boosted IgE response after anaphylaxis reaction to cefuroxime with cross-reactivity withcefotaxime[J].Ann Allergy Asthma Immunol,2002,89(1):101-103.
[13] Hasdenteufel F,Luyasu S,Renaudin JM,et al.Anaphylactic shock associated with cefuroxime axetil:structureactivity relationships[J].Ann Pharmacother,2007,41(6):1069-1072.
[14] Mertes PM,Laxenaire MC.Allergic reactions occurring during anaesthesia[J].Eur J Anaesthesiol,2002,19(4):240-262.
[15] Nabatame M,Mori M,Ikeda Y,et al.Incidence and clinical features of anaphylaxis during general anesthesia[J].Masui,2010,59(2):252-256.
[16] Malinovsky JM,Decagny S,Wessel F,et al.Systematic follow-up increases incidence of anaphylaxis during adverse reactions in anesthetized patients[J].Acta Anaesthesiol Scand,2008,52(2):175-181.
[17] Freeman SG,Love NJ,Misbah SA,et al.Impact of national guidelines on reporting anaphylaxis during anaes-thesia--an outcome audit[J].Acta Anaesthesiol Scand,2013,57(10):1287-1292.
[18] 于金贵.麻醉对免疫功能的影响[C]//山东省第十六次麻醉学学术会议论文汇编,2013:138-142.
[19] Dewachter P,Mouton-Faivre C,Castells MC,et al.Anesthesia in the patient with multiple drug allergies:are all allergies the same?[J].Curr Opin Anaesthesiol,2011,24(3):320-325.
[20] Belso N,Kui R,Szegesdi I,et al.Propofol and fentanyl induced perioperative anaphylaxis[J].Br J Anaesth,2011,106(2):283-284.
[21] Al-Dosary K,Al-Qahtani A,Alangari A.Anaphylaxis to lidocaine with tolerance to articaine in a 12year old girl[J].Saudi Pharm J,2014,22(3):280-282.
[22] Magnan A,Pipet A,Bérard F,et al.Mechanisms of allergic reactions occurring during anaesthesia[J].Ann Fr Anesth Reanim,2011,30(3):240-245.
[23] Simons FE.Anaphylaxis pathogenesis and treatment[J].Allergy,2011,66(Suppl 95):31-34.
[24] Galli SJ,Tsai M.IgE and mast cells in allergic disease[J].Nat Med,2012,18(5):693-704.
