低分子肝素防治过敏性紫癜患儿肾损害53例
2015-02-24郝冬荣王兰英岳爱红杨晓莹唐立敏
厉 红,郝冬荣,付 辉,王兰英,岳爱红,杨晓莹,唐立敏
(河北省唐山市妇幼保健院小儿肾脏科,河北 唐山 063000)
低分子肝素防治过敏性紫癜患儿肾损害53例
厉 红,郝冬荣,付 辉,王兰英,岳爱红,杨晓莹,唐立敏
(河北省唐山市妇幼保健院小儿肾脏科,河北 唐山 063000)
目的 观察并探讨低分子肝素(LMWH)在过敏性紫癜(HSP)患儿肾损害中的防治效果。方法 选取2012年3月至2014年2月收治的过敏性紫癜患儿101例,据入组日期单双号分为研究组53例和对照组48例。两组均给予常规抗过敏、保护血管、抗感染及激素等常规治疗,观察组在对照组基础上使用低分子肝素钙注射液皮下注射,连续14 d,同时每次HSP发病时亦注射低分子肝素钙注射液,出院后随访6个月,对比两组治疗14 d后24 h尿白蛋白(ALB)、3 h尿红细胞计数、血小板计数及凝血指标,记录随访期内过敏性紫癜肾炎(HSPN)的发生情况。结果 入组时,研究组和对照组分别有8例和9例伴轻度肾功能损害;治疗14 d后,两组肾损害病例分别降至2例和5例;研究组治疗14 d后,24 h ALB为(22.63±7.68)mg/24 h与3 h尿红细胞计数为(2.15±0.86)×104,均明显低于对照组的(28.43±8.04)mg/24 h和(3.55±1.07)×104(P<0.05)。治疗前后两组凝血酶原时间(PT)、凝血活酶时间(APTT)、血小板计数(PLT)变化不明显,两组治疗后比较差异无统计学意义(P>0.05)。研究组与对照组出院后分别发生紫癜性肾炎(HSPN)10例、19例,排除入组时肾损害病例,两组肾炎发生率为22.22%比48.72%,差异有统计学意义(2=6.489,P=0.011)。研究组出院后HSPN发生时间为(112.4±20.4)d,明显长于对照组的(87.3±25.6)d(t=2.678,P=0.012)。研究组治疗中未出现过敏、血小板减少及注射局部皮肤坏死等不良反应。结论 LMWH具有肾脏保护作用,可降低HSP肾损害患儿尿蛋白与血尿水平,同时能有效延迟HSPN发生时间,降低HSPN的发生率,且出血风险小,对于HSPN的防治具有积极意义。
过敏性紫癜;紫癜性肾炎;低分子肝素;凝血功能;肾炎;蛋白尿
过敏性紫癜(HSP)是儿科常见的变态反应性疾病,主要病理变化为以小血管炎为主的血管炎性综合征,主要表现为皮肤紫癜、关节肿痛、腹痛,其中30% ~50%的患儿伴肾脏改变,出现肾炎综合征、血尿、蛋白尿,病情迁延反复,可增加紫癜性肾炎(HSPN)的发生率[1]。15%HSP患儿可发展为持续性肾病,约8%的患儿发展为肾衰竭[2]。普通肝素应用于 HSPN的防治效果积极,但常伴有出血风险[3]。笔者将低分子肝素(LMWH)用于HSP患儿的治疗及HSPN的预防中,并对结果进行了前瞻性对照研究。现报道如下。
1 资料与方法
1.1 一般资料
选取本院2012年3月至2014年2月收治的HSP患儿101例,诊断均符合第7版《诸福棠实用儿科学》HSP的诊断标准,均为首次发病,治疗前均未使用激素与抗凝类药物;排除凝血功能障碍及血小板计数 <100×109/L者;均经本院医学伦理委员会批准同意。其中,男53例,女48例;年龄5~14岁;病程5~12 d;混合型紫癜36例,皮肤型33例,关节型17例,消化道型15例;有17例伴轻度肾功能损害。按入院日期单双号分为研究组53例,对照组48例。两组患儿年龄、性别、病程、病型比较差异无统计学意义(P>0.05),具有可比性,详见表1。
1.2 治疗方案
两组均给予静脉滴注西咪替丁、维生素C,口服潘生丁、葡萄糖酸钙、氯雷他定、复方芦丁等药物常规治疗,腹痛剧烈者禁食,关节或腹痛严重者给予甲基强的松龙3~5 d,合并感染者使用抗生素控制感染,疗程均为14 d。研究组在上述基础上给予低分子肝素钙注射液(规格为每支1.0 mL∶5 000AXaIU,深圳赛保尔生物药业有限公司,国药准字H20060190)50 U/(kg·d),腹部皮下注射,每日1次,连续14 d。
1.3 观察指标
肾损害指标:采用日本HITACHI 7170S型全自动生化分析仪检测入组前、治疗14 d后24 h尿白蛋白定量(ALB,采用放射免疫法,试剂盒购自深圳晶美生物科技有限公司)与3 h红细胞计数。凝血指标:治疗前与治疗14 d后清晨采集患儿外周静脉血,检测凝血酶原时间(PT)、凝血活酶时间(APTT)、血小板计数(PLT)等指标。紫癜性肾炎与不良反应发生率:随访期间每月检查尿常规,若尿常规红细胞异常,再进行 3 h尿红细胞计数检查,HSPN诊断依据中华医学会儿科学分会肾脏病学组2000年制订的《紫癜性肾炎诊断标准》;随访期间记录有无皮疹、牙龈出血、血小板减少及注射部位局部皮肤坏死等不良反应。
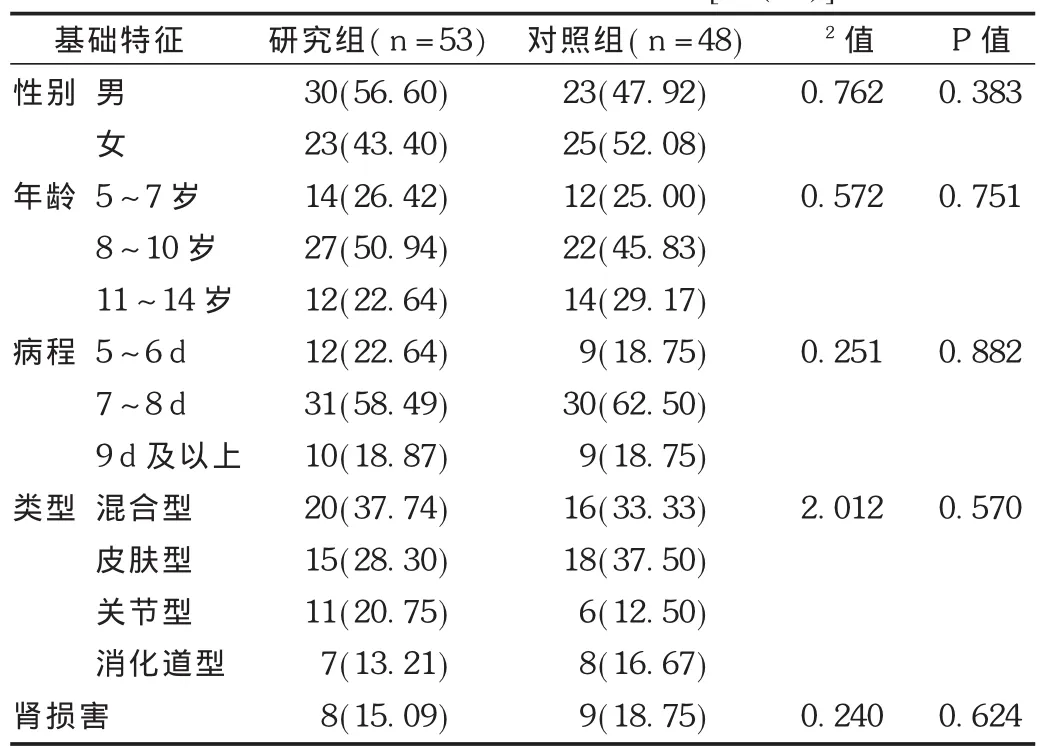
表1 两组患儿临床基础特征比较[例(%)]
1.4 统计学处理
采用SPSS 17.0软件进行统计学分析,肾损害与凝血时间等定量数据用均数 ±标准差(±s)表示,组间理化指标的比较采用两小样本 t检验;肾炎发生率用构成比[例(%)]表示,组间构成比数据比较采用 χ2检验,肾炎发生时间分布比较采用秩和检验。P<0.05表示差别有统计学意义。
2 结果
结果见表2至表4。研究组在出院后随访期内发生 HSPN 10例,其中单纯血尿7例,血尿并蛋白尿3例;对照组发生肾炎19例,其中单纯血尿 7例,血尿并蛋白尿 10例,单纯蛋白尿 2例。排除入组时肾损害病例,两组肾炎发生率为22.22%(10/45) 比48.72%(19/39),差异有统计学意义(χ2=6.489,P=0.011)。两组出院后肾炎发生时间分布存在显著性差异(P<0.05),研究组出院后肾炎发生时间(112.4±20.4)d,明显长于对照组的(87.3±25.6)d(t=2.678,P=0.012)。研究组在治疗过程中未出现过敏、血小板减少及注射局部皮肤坏死等不良反应。
表2 两组患儿肾功能指标比较(±s)
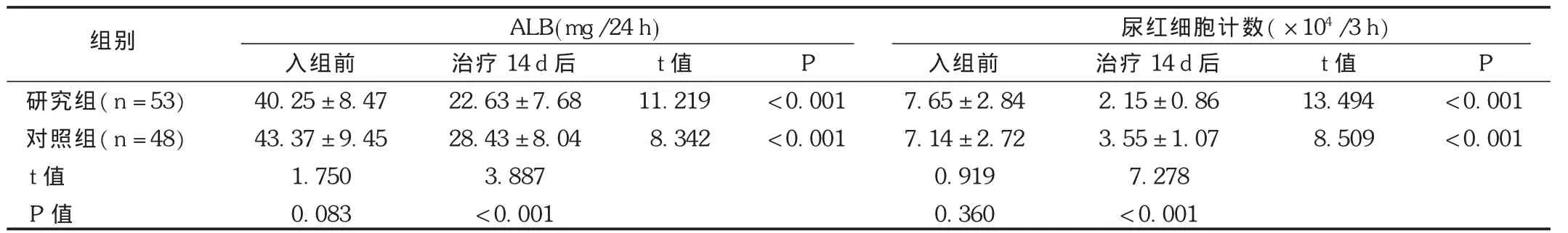
表2 两组患儿肾功能指标比较(±s)
组别 ALB(mg/24 h)尿红细胞计数(×104/3 h)P研究组(n=53)对照组(n=48)t值P值入组前40.25±8.47 43.37±9.45 1.750 0.083治疗14 d后22.63±7.68 28.43±8.04 3.887 <0.001 t值11.219 8.342 <0.001 <0.001入组前7.65±2.84 7.14±2.72 0.919 0.360治疗14 d后2.15±0.86 3.55±1.07 7.278 <0.001 t值13.494 8.509 P <0.001 <0.001
表3 两组患儿治疗后凝血指标比较(±s)
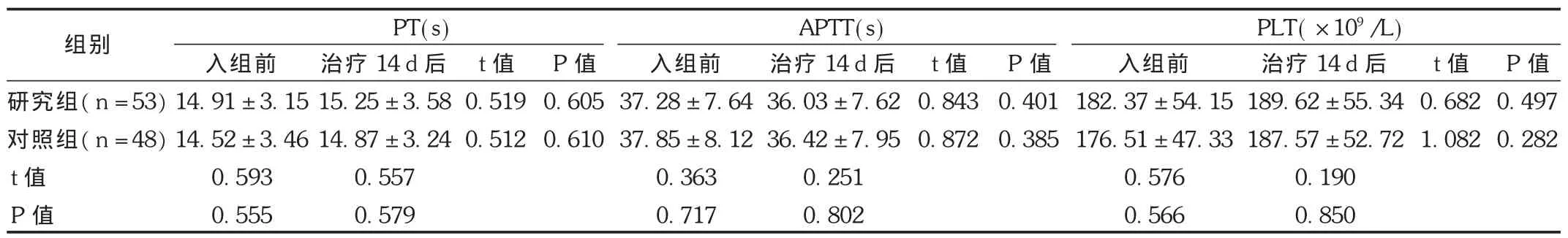
表3 两组患儿治疗后凝血指标比较(±s)
?
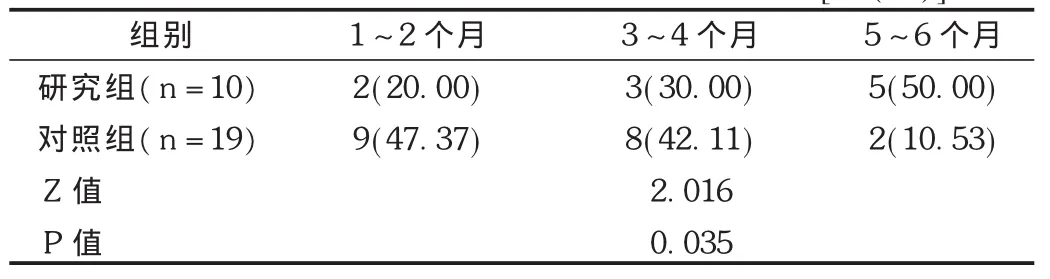
表4 两组患儿随访期内HSPN发生时间分布比较[例(%)]
3 讨论
HSP病理基础为毛细血管的系统性炎症,此外,还可累及微动脉和微静脉,血管壁内皮细胞肿胀,胶原纤维坏死,有血浆及红细胞外渗,导致皮肤黏膜及内脏充血、水肿、出血;主要发病机制为各种过敏原引发 IgA介导的Ⅲ型变态反应,引起体液免疫、细胞免疫的改变,形成免疫复合物介导型血管炎,并伴血管痉挛与微血栓形成[4]。血管的炎性反应刺激各种炎性因子释放,激活外源性凝血系统,患者急性期通常伴凝血功能异常,血浆黏度、红细胞聚集指数及D-二聚体浓度增加,高黏滞血症进一步加剧免疫介导炎症反应。HSPN是HSP的重要并发症,早期HSP患儿肾血流表现为高速高阻型,可引起肾小球内高灌注、高跨膜压、高滤过,25% ~60%患儿病程中尿常规有异常,病情逐步发展,患儿肾小球系膜细胞和基质发生增生、肾小球基底膜的负电荷发生改变,加之免疫复合物介导的血管炎性反应使肾小球血管内皮受损,通透性增强,同时暴露的胶原纤维又可引发凝血反应,引起尿蛋白和红细胞滤过增加,最终发展为HSPN。
肾小球损伤都存在肾小球基底膜(GBM)中硫酸类肝素(HS)的丢失,HS参与构成GBM选择性电荷屏障,HS丢失可导致基底膜通透性增加和蛋白尿的产生[5]。除抗凝作用外,外源性普通肝素在预防过敏性紫癜患儿肾炎的疗效方面也已得到肯定。肝素的分子结构与HS十分相似,带有负电荷,可参与肾脏毛细血管基底膜阴离子重建,保护肾小球的电荷屏障功能,同时可灭活5-羟色胺、组织胺,减轻血管通透性,可防止肾小球损伤的发展,延迟肾炎的发生;另外,肝素具有抗补体作用,能阻止补体介导的中性粒细胞的黏附及介质释放,减轻由免疫复合物激活补体引起的肾小球基底膜的损伤,减轻肾脏的炎症反应[6]。研究表明,肝素可明显改善过敏性紫癜患者氧化应激水平与微炎症状态,降低肾损害发生率[7],但长期使用普通肝素易引发血小板减少,鼻腔、牙龈、泌尿道出血等并发症。
LMWH由普通肝素解聚获得的,平均相对分子质量为4.5×103,仅为普通肝素的1/3,除具备普通肝素的作用外,LMWH由于分子量减少,不易被细胞外基质、血浆蛋白和细胞受体结合于灭活,血浆半衰期为110~180 min,较之普通肝素半衰期30~150 min明显延长,生物利用度高。LMWH通过灭活Ⅹa和促纤溶作用发挥抗炎抗凝抗栓作用,其抗Ⅹa/抗Ⅱa的比例为4∶1,较普通肝素LMWH抗Ⅹa活性加强,抗Ⅱa活性相对减少,对凝血酶抑制作用较弱,且不抑制血小板第Ⅳ因子,较少引起血小板减少,很少增加血管通透性[8],较普通肝素更少出现出血等并发症且基本不会延长活化部分凝血酶原时间[9]。LMWH可有效改善血液流变学,降低全血比与血浆比黏度,同时不明显改变红细胞压积和血小板计数[10]。此外,LMWH本身携带大量负电荷,可抑制肾小球系膜细胞和内皮细胞的增殖,阻止胶原纤维形成与肾小球硬化[11]。LMWH可明显升高过敏性紫癜患儿尿中血栓烷 B2(TXB2)和6-酮-前列腺素 F1α(6-keto-PGF1α)水平,降低血管炎性反应,减轻血管内皮损伤与血小板聚集[12]。
本试验结果显示,研究组入组时伴轻度肾功损害病例皮下注射LMWH 14 d后肾损害下降比例高于对照组,且研究组治疗后24 h ALB及3 h尿红细胞计数明显低于对照组,说明LMWH对已发生肾损害的病例具有保护作用。随访期间,研究组HSPN发生率低于对照组,且 HSPN发生时间明显长于对照组,据此可推断LMWH可有效预防HSPN的发生,推迟HSPN发生时间。研究组在注射LMWH期间,凝血指标与血小板计数并未因此出现明显波动,也未出现过敏、药物导致的出血等不良反应,说明50 U/(kg·d)并连续14 d的方案具有较高的临床安全性。
综上所述,LMWH治疗HSP能发挥肾脏保护作用,可降低肾损害患儿尿蛋白与血尿水平,同时能有效延迟HSPN发生时间,降低HSPN的发生率,且出血风险小,对于HSPN的防治具有积极意义。
[1]肖纫霞,彭 丽,孙 寒.小剂量肝素预防过敏性紫癜性肾炎的临床观察[J].吉林医学,2009,30(18):2 070-2 071.
[2]李 群.肝素在预防过敏性紫癜性肾炎患儿肾损害的临床有效性和安全性分析[J].按摩与康复医学,2012,3(12):174-175.
[3]邓满玲.肝素预防过敏性紫癜性肾炎的临床效果[J].当代医学,2012,18(21):137-139.
[4]陈善昌,黄克锋,周 燕.LMWH钙联合激素治疗过敏性紫癜疗效观察[J].中国初级卫生保健,2009,23(5):106.
[5]刘晓红,李 贵,赵慧芬,等.肝素抗凝疗法治疗小儿过敏性紫癜及远期随访[J].中国医药导刊,2009,11(11):1 883-1 884.
[6]王雪君,康国贵,康友群,等.LMWH钙在预防过敏性紫癜肾脏损害中的作用[J].中国药业,2009,18(3):45-46.
[7]施学文,陈 娟,王 飞.超微量肝素加大剂量维生素E对过敏性紫癜患儿氧化应激及微炎症状态的影响[J].中国小儿血液与肿瘤杂志,2009,14(3):167-169.
[8]王太森,吕 洁.LMWH钙治疗儿童紫癜性肾炎的疗效观察[J].四川医学,2012,33(2):318-340.
[9]刘会青.肝素防治紫癜性肾炎临床观察[J].临床医学,2012,32(3):93-94.
[10]杨裕超.LMWH钙治疗儿童过敏性紫癜31例血流变学观察[J].陕西医学杂志,2011,40(12):1 666-1 667.
[11]杨 勇,金 蕊.LMWH降低过敏性紫癜复发及紫癜性肾炎风险的疗效评价[J].临床误诊误治,2009,22(11):5-6.
[12]杨 漪,王淑华,孙慧生.LMWH钙治疗前后过敏性紫癜患儿尿6-keto-PGF1 、TXB2的变化[J].河北医药,2010,32(4):427-428.
R969.4;R973+.2
A
1006-4931(2015)05-0090-03
2014-10-27)
