甲状腺乳头状癌中MMP2、COX-2、VEGF和MVD的表达及临床意义
2015-02-18贾宗良朱宏升柴明明贾一凡
贾宗良,朱宏升,柴明明,贾一凡
(1.西安交通大学医学部第一附属医院普外科,陕西西安 710061;2.陕西省城固县医院普外科,陕西汉中 723200;3.西安交通大学医学院,陕西西安 710061)
甲状腺乳头状癌(papillary thyroid carcinoma,PTC)是甲状腺恶性肿瘤中最常见的类型,约占成人恶性甲状腺肿瘤的60%~80%以及儿童甲状腺癌的100%。大多数临床经过良好,发生远处转移少并且死亡率低。但部分病例具有侵袭性,原发灶常侵犯甲状腺被膜及周围组织,淋巴结转移较早且范围广,临床预后差。有报道,环氧合酶-2(cycloxygenase-2,COX-2)在人类多种恶性肿瘤细胞中过表达,如结直肠癌、胃癌及肝癌等,提示其可能在肿瘤的发生发展中起重要作用。许多研究显示COX-2的致癌机制不仅与促进细胞增殖和转化有关,而且与促进肿瘤血管生成有关[1]。血管生成对甲状腺癌的生长和转移至关重要,而甲状腺癌细胞可分泌多种促血管生成因子[2],诱导肿瘤新生血管形成。血管内皮生长因子(vascular endothelial growth factor,VEGF)是目前已知最强的一种促血管生长因子,其与甲状腺癌浸润转移关系密切,但有关VEGF在肿瘤细胞中过表达的具体调节机制仍不十分清楚。基质金属蛋白酶(matrix metalloproteinase,MMPs)是肿瘤细胞形成过程中所需要的一类蛋白水解酶,是一组由结缔组织细胞分泌的,参与细胞外基质(ECM)降解的Zn2+依赖性的蛋白酶家族。MMPs几乎能降解除多糖以外几乎全部的ECM成分。MMPs导致肿瘤侵袭与转移的具体机制目前还不清楚,但在其他肿瘤的研究中发现COX-2、MMP2和VEGF的表达与微血管密度(micro-vessel density,MVD)均密切相关,推测最终可能通过调控肿瘤新生血管生成,影响肿瘤的侵袭和转移。本研究通过检测PTC中COX-2、VEGF、MMP2表达和MVD计数,分析它们与PTC临床病理特征之间的关系,明确与PTC的发生发展之间的联系,对PTC恶性程度的判定及患者临床病情的评估提供帮助。
1 材料与方法
1.1 材料 收集西安交通大学医学部第一附属医院2010~2012年经病理组织学检查确诊的PTC的石蜡标本32例,平均年龄约50岁,其中18例男性,14例女性;肿瘤直径>1.0cm的17例,<1.0cm的15例;有淋巴结转移的13例,无淋巴结转移的19例;根据TNM(UICC)分期标准分期:Ⅰ期8例,Ⅱ期10例,Ⅲ期12例,Ⅳ期2例;甲状腺被膜浸润的16例,未浸润的16例。对照组标本来自手术时切取甲状腺良性疾病病灶旁2cm以上正常组织,计18例,平均年龄约41岁,其中男性11例,女性7例。
1.2 主要试剂 鼠抗人VEGF多克隆抗体,购自北京博奥森生物技术公司。鼠抗人COX-2单克隆抗体购自福建迈新生物技术公司。鼠抗人MMP2单克隆抗体、鼠抗人CD34单克隆抗体均购自中杉(北京)生物科技公司,即用型SP系列检测试剂盒亦为该公司产品,该试剂盒组成为:封闭用血清(山羊)工作液;生物素标记羊抗鼠IgG;辣根过氧化物酶标记的链霉素-卵白素工作液。
1.3 免疫组化染色及结果判定 采用链酶素-卵白素-生物素-辣根过氧化物酶复合物(S-P)法,将石蜡标本切片进行免疫组化染色。COX-2、MMP2、VEGF及MVD抗体稀释比为1∶100。
COX-2、MMP2、VEGF的表达以肿瘤细胞和正常腺体细胞胞质和(或)胞膜上染色强度计分和阳性细胞百分比计分的相加之和进行判定。随机选取5个高倍镜视野(×200)进行判断:①无染色为0分,浅黄色为1分,棕黄色为2分,黄褐色为3分,褐色为4分;②阳性细胞百分比<5%为0分,5%~24%为1分,25%~49%为2分,50%~75%为3分,>75%为4分。
MVD计数:参照 MAEDA等[3]报道的方法,即在低倍镜下,先全面观察CD34染色阳性的血管,选择颜色较深的区域,然后转到高倍镜下(×200),取5个不同视野计数(皆取视野左上1/4区域),以其均数为MVD值。微血管判断标准:单个棕黄色内皮细胞或内皮细胞团均计数为一个血管;肌层较厚或管腔内红细胞数>8个的血管不被计数。
1.4 蛋白表达间及与临床病理资料的相关性分析分析COX-2、MMP2、VEGF及MVD的表达与患者的年龄、临床分期、淋巴结转移、肿瘤大小的相关性,并分析COX-2、MMP2、VEGF的表达与 MVD计数的相关分析。
1.5 统计学处理 在统计结果时,对高倍镜下图片的细胞阳性率计分和染色深浅计分进行加和,数据资料由SPSS 19.0统计软件和 GraphPad Prism 5进行统计分析,组间比较采用χ2检验和两独立样本Mann-Whitney U检验,相关分析采用Spearman秩相关分析方法。取P≤0.05为差异有统计学意义。
2 结 果
2.1 PTC中COX-2的表达 镜下观察COX-2的阳性染色颗粒主要表达于肿瘤细胞的胞质中,颜色越深其表达越高。PTC中COX-2的表达计分为(使用中位数与四分位距,后同):M(Q3-Q1)=5(1),在正常甲状腺组织中COX-2几乎未见表达(图1)。PTC中COX-2的表达与患者的性别、年龄、临床分期、淋巴结转移及被膜浸润等影响PTC进展的因素有关(P<0.05,表1)。为了进一步研究 COX-2表达与PTC被膜浸润之间的关系,对PTC中COX-2的表达情况进一步分析得出:在甲状腺被膜浸润组中COX-2的表达计分为:M(Q3-Q1)=6(2),而在甲状腺被膜未浸润组中的表达计分为:M(Q3-Q1)=5(1.75);经非参数检验分析后,表明PTC被膜浸润组和被膜未浸润组中COX-2的表达差异具有统计学意义(P<0.05,P=0.010),即表明在PTC中 COX-2的表达高低与PTC是否侵及被膜密切相关。
2.2 PTC中VEGF的表达 VEGF阳性染色颗粒在高倍镜下主要表达在肿瘤细胞和甲状腺滤泡细胞的胞质中,镜下颜色越深说明其表达越高(图2)。在PTC中 VEGF的表达计分为:M(Q3-Q1)=5.5(2),而在正常甲状腺组织中的表达为:M(Q3-Q1)=5(1),二者之间的表达差异具有统计学意义(P<0.05,P=0.006),表明 VEGF与PTC的发生有关系。进一步将VEGF与影响甲状腺癌发生、发展的相关因素做分析得出:PTC中VEGF的表达与患者的性别、年龄、临床分期、肿瘤大小、淋巴结转移及被膜浸润有关(P<0.05,表1)。
在甲状腺被膜浸润组中VEGF的表达计分为:M(Q3-Q1)=6.5(2),而在被膜无浸润组中表达计分为:M(Q3-Q1)=5(1.75);经非参数检验分析后表明VEGF的表达差异具有统计学意义(P<0.05,P=0.013)。

图1 甲状腺乳头状癌(PTC)及正常甲状腺组织中COX-2的表达Fig.1 Expression of COX-2in PTC and normal thyroid tissues(SP,×200)
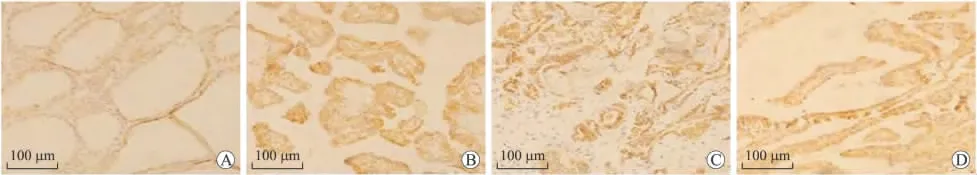
图2 甲状腺乳头状癌(PTC)及正常甲状腺组织中VEGF的表达Fig.2 Expression of VEGF in PTC and normal thyroid tissues(SP,×200)
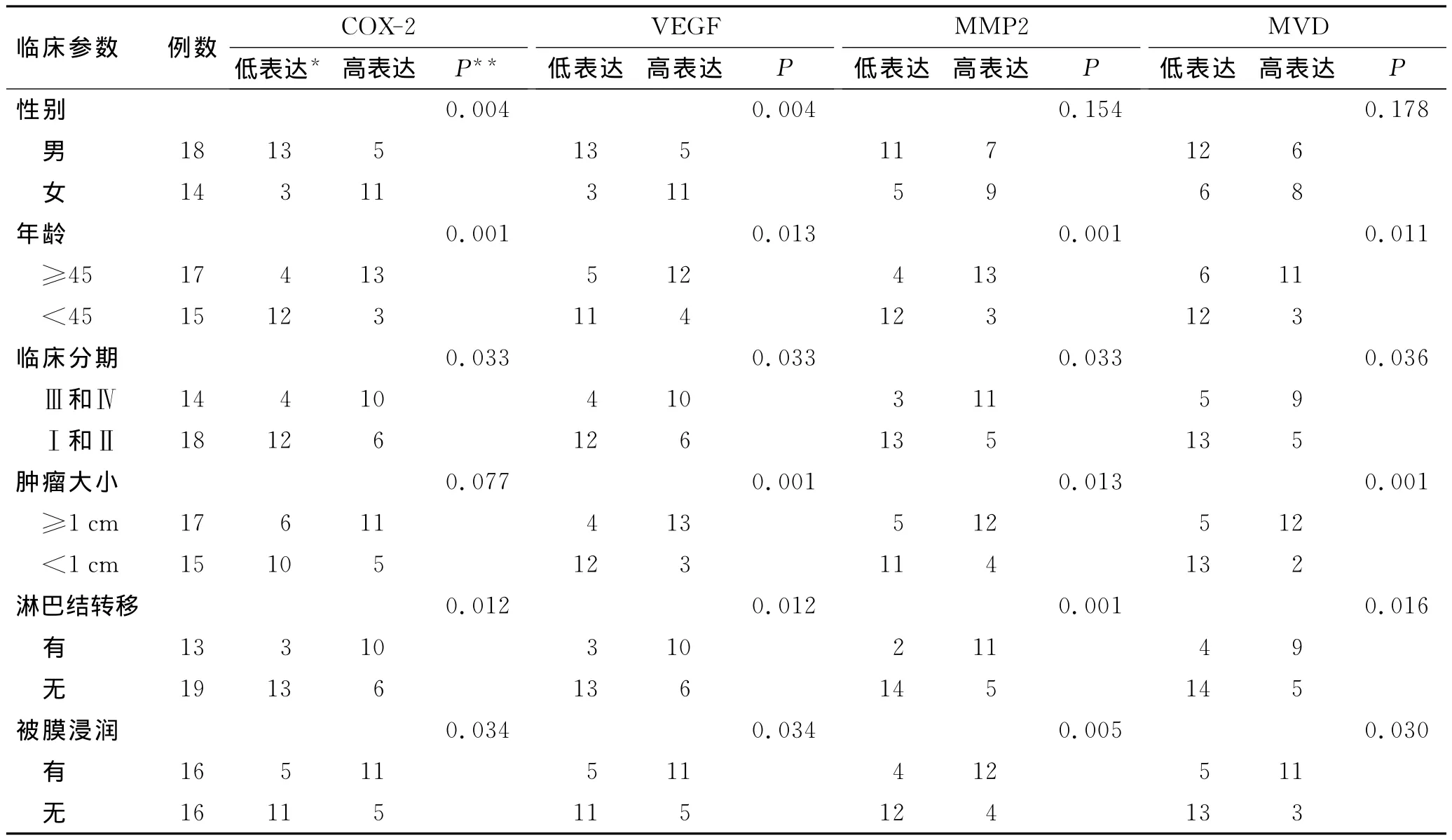
表1 COX-2、VEGF、MMP2、MVD与PTC临床病理特征的关系Tab.1 The relationship of COX-2,VEGF,MMP2and MVD expressions with the clinicopathological characteristics of PTC(n=32)
2.3 PTC中 MMP2的表达 与COX-2和VEGF类似,MMP2主要表达于肿瘤细胞和正常滤泡细胞的胞质中,少量位于胞核中(图3)。PTC中MMP2的表达计分为:M(Q3-Q1)=5.5(1),而在正常甲状腺组织中的表达为:M(Q3-Q1)=4.5(1),二者之间的表达差异具有统计学意义(P<0.05,P=0.006),表明MMP2与PTC的发生有关系。将MMP2进一步与影响甲状腺癌发生、发展的相关因素做分析得出:PTC中MMP2的表达与患者的年龄、临床分期、肿瘤大小、淋巴结转移及被膜浸润有关(P<0.05,表1)。
在甲状腺被膜浸润组中MMP2的表达计分为:M(Q3-Q1)=6(1.75),而在甲状腺被膜未浸润组中的表达计分为:M(Q3-Q1)=5(1.75);经非参数检验分析后表明PTC被膜浸润组和被膜未浸润组中MMP2的表达差异具有统计学意义(P<0.05,P=0.000),即表明在PTC中MMP2的表达高低与PTC是否侵及被膜密切相关。
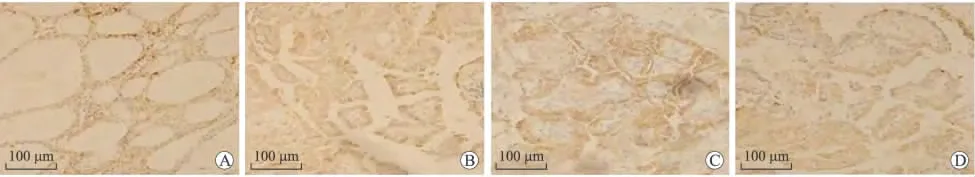
图3 甲状腺乳头状癌(PTC)及正常甲状腺组织中MMP2的表达Fig.3 Expression of MMP2in PTC and normal thyroid tissues(SP,×200)
2.4 PTC中MVD计数 MVD是反映肿瘤生长血管的重要指标,任何被抗体染色的单个细胞或者细胞团,不管是否有管腔形成,只要和周围的血管、肿瘤细胞或者其他连接组织成分有一个比较清楚的分隔,都可认为是一个可计数的微血管(图4)。PTC中MVD的计数为:M(Q3-Q1)=28(5.75),而在正常甲状腺组织中的计数为:M(Q3-Q1)=14(5.25),二者之间的差异具有统计学意义(P<0.05,P=0.000),表明检测甲状腺中的MVD可能对PTC的早期发现有一定的参考价值。将MVD计数与影响甲状腺癌发生、发展的相关因素做分析得出:在PTC中MVD计数高低与患者的年龄、临床分期、肿瘤大小、淋巴结转移及被膜浸润有关(P<0.05,表1)。
在甲状腺被膜浸润组中MVD的计数为:M(Q3-Q1)=30(7.75),而在甲状腺被膜未浸润组中的计数为:M(Q3-Q1)=26.5(4);经非参数检验分析后表明PTC被膜浸润组和被膜未浸润组中MVD的计数差异具有统计学意义(P<0.05,P=0.006),即表明在PTC中MVD的计数高低与PTC是否侵及被膜密切相关。

图4 甲状腺乳头状癌(PTC)及正常甲状腺组织中MVD计数Fig.4 Count of MVD in PTC and normal thyroid tissues(SP,×200)
2.5 PTC中COX-2、VEGF、MMP2和 MVD的相关分析 肿瘤的生长和浸润转移离不开血管支持,而MVD是反映肿瘤新生血管的重要指标。本实验对它们之间的关联分析显示如图5:从矩阵图中可以看出PTC的MVD计数与COX-2、VEGF、MMP2的表达有相关性,相关系数r分别为0.504、0.577和0.536,且P值均小于0.01,说明 MVD在PTC中与MMP2、VEGF、COX-2的表达具有显著的相关性,具有统计学意义。
MMP2、VEGF和COX-2之间的表达也彼此具有相关性,其中 MMP2和 VEGF之间:r=0.539(P<0.05,P=0.001);MMP2和 COX-2之间:r=0.555(P<0.05,P=0.001);VEGF和COX-2之间:r=0.582(P<0.05,P=0.000)。但图5的散点图显示它们之间虽然具有相关性,但并不表现为明显的线性相关,在一定程度上说明他们之间相互关联影响的复杂性。
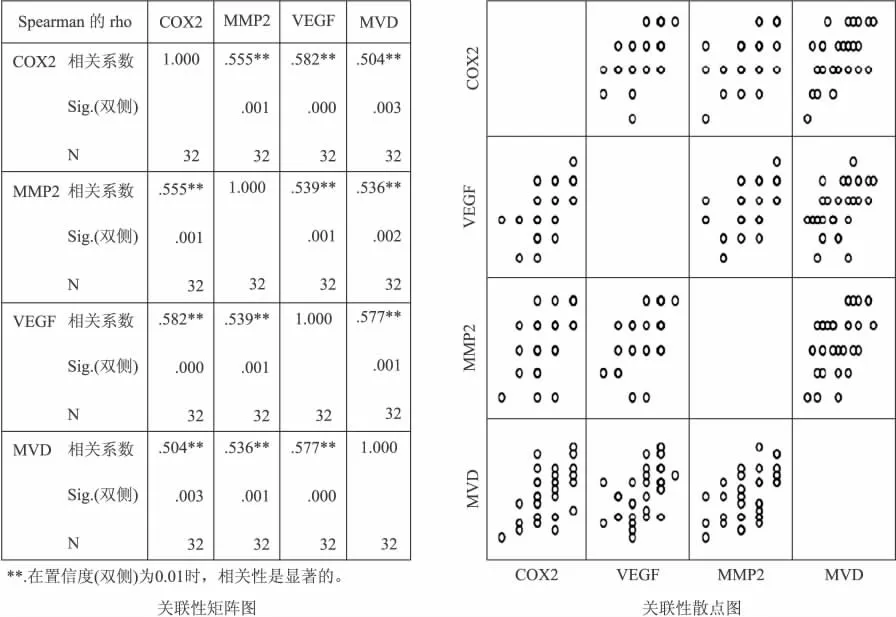
图5 PTC中COX-2、VEGF、MMP2和MVD之间的相关性Fig.5 The relationship between COX-2,VEGF,MMP2and MVD in PTC
3 讨 论
PTC是人类最常见的甲状腺恶性肿瘤之一,主要起源于甲状腺上皮细胞,随着饮食及环境的日益恶化,其发病率呈逐年增加的趋势[4]。肿瘤的发生和发展是一个多阶段、多基因参与的复杂过程。
COX-2是多种恶性肿瘤发生、发展的关键酶[5],其在人类多种恶性肿瘤细胞中呈过表达,如卵巢癌、肝癌、胃癌、食道癌、肺癌、口腔癌、胰腺癌、乳腺癌等,并且表达强度与肿瘤组织类型和分化程度相关[6]。目前,认为COX-2可从促进肿瘤细胞增殖、肿瘤新生血管生成、抑制肿瘤细胞凋亡、机体免疫功能及增加肿瘤侵袭转移力等多个机制诱导肿瘤的发生、发展、转移、凋亡抑制及促进血管生成等,COX-2成为肿瘤防治的一个新靶点[7]。
MMPs是降解ECM和血管基底膜最重要的酶类,ECM又是肿瘤转移的主要屏障[8]。NAKAMURA等[9]在研究MMPs与甲状腺癌之间的关系时发现,MMPs虽有7个成员,但只有MMP2与甲状腺癌之间有密切联系。研究发现MMP-2能够特异地降解ECM和基底膜的主要成分Ⅳ型胶原,不仅有促进肿瘤侵袭、转移的作用,而且与原发或转移肿瘤的生长和血管生成也密切相关[10],是肿瘤转移、侵袭过程中最重要、最直接的金属蛋白酶,是肿瘤防治的另一个新靶点。KRYSAN等[11]通过对非小细胞肺癌细胞系的研究证实了COX-2与MMP2的表达具有相关性。国内王喜梅等[12]研究67例PTC时,发现COX-2和MMP2在42例中共同表达,只有4例中二者皆表达阴性;还发现随着COX-2表达的增高,MMP2表达相应增高。本实验结果显示COX-2与MMP2在PTC中呈现过表达,且与年龄、临床分期、淋巴结转移及被膜浸润等密切相关(P<0.05),二者的表达呈现出正相关性(r=0.555),这进一步说明了COX-2和MMP2与PTC的发生、发展密切相关。
肿瘤的侵袭和转移离不开肿瘤血管的营养和支持。国外SASAKI等[13]在对22例肾脏细胞癌的研究中发现有18(84%)例高表达VEGF,而且其表达与一种叫做激酶结构域(KDR)的蛋白呈现出关联性,因此推断VEGF与KDR结合可以增强肾脏肿瘤血管的形成。华特波等[14]对116例甲状腺肿瘤的研究中发现COX-2、VEGF在甲状腺恶性肿瘤组织中的蛋白表达均明显高于甲状腺良性病变,并且在甲状腺癌中与年龄、包膜完整性、肿瘤大小、临床分期显著相关。本研究检测正常甲状腺组织和甲状腺乳头状组织中VEGF的表达,发现肿瘤组织中的VEGF表达显著高于正常甲状腺组织(P<0.05),并且表达的高低与肿瘤的浸润性生长密切相关,这进一步验证了肿瘤浸润与VEGF表达之间的关系。肿瘤的浸润和转移必须有肿瘤血管的支持,而MVD可以客观评判肿瘤的新生血管[15]。国内外已有很多文献报道过MVD与肿瘤的关系,且发现MVD与肿瘤的侵袭力大小、淋巴转移预后均相关。国内石磊等[16]对50例胃癌的研究中发现在正常胃黏膜组织、癌旁组织、胃癌组织中,VEGF的表达和MVD呈逐渐上升趋势(P<0.05),两者表达与肿瘤的分化程度、浸润深度和淋巴结转移有关(P<0.05)。COX-2与 MVD的表达呈正相关,新生血管生成与胃癌的分化程度、淋巴结转移密切相关。因此,MVD可作为间接评估肿瘤预后和侵袭力大小的指标。吴伟群等[17]在甲状腺癌的研究中,发现甲状腺癌组织中VEGF阳性表达和MVD计数均明显高于正常甲状腺和甲状腺腺瘤组织(P<0.05)。在甲状腺癌组织中有颈部淋巴结转移者的VEGF表达及MVD计数明显高于无颈部淋巴结转移者(P<0.05),且甲状腺癌组织中VEGF表达及MVD值之间呈显著正相关(r=0.564,P<0.05)。本实验PTC中VEGF呈现出高表达,MVD呈现高计数(P<0.05),且二者与患者年龄、临床分期、肿瘤大小、淋巴结转移及被膜浸润等密切相关(P<0.05),二者之间的表达也呈现出正相关性(r=0.577),这与之前的研究结果一致。
本实验PTC中COX-2、MMP2、VEGF的表达和MVD呈现正相关性,推测其调控肿瘤新生血管影响着PTC发生、发展。对相关指标的检测对PTC的恶性程度评估、预后判定及手术方式的选择具有一定的参考价值。
[1]姬琛华,刘丽娜,吕申,等.胃癌Survivin、COX-2蛋白的表达及其相关性分析[J].大连医科大学学报,2008,30(1):10-13.
[2]王化修,李景和,肖小芹.甲状腺癌组织 MVD和β-连环素蛋白表达及其相关性研究[J].现代生物医学进展,2008,8(7):1276-1279.
[3]MAEDA K,CHUNG YS,TAKATSUKA S,et al.Tumor angiogenesis as a predictor of recurrence in gastric carcinoma[J].J Clin Oncol,1995,13(2):477-481.
[4]李晓静.甲状腺癌临床及病理学特点的回顾性分析[D].山东大学,2012.
[5]GREENHOUGH A,SMARTT HJ,MOORE AE,et al.The COX-2/PGE2 pathway:key roles in the hallmarks of cancer and adaptation to the tumour microenvironment[J].Carcinogenesis,2009,30(3):377-386.
[6]王菊勇,郭净,郑展.iNOS/COX-2与恶性肿瘤[J].现代肿瘤医学,2012,20(1):183-186.
[7]黄晓静,姚和权,吴晓明,等.环氧合酶-2抑制剂类抗肿瘤药物研究进展[J].药学与临床研究,2013,21(3):251-256.
[8]王振,李新华,王新军,等.乳癌组织中BCSG1、MMP-2及ETS-1蛋白的表达[J].郑州大学学报:医学版,2012,47(5):704-707.
[9]NAKAMURA M,ONODA N,NODA S,et al.E-cadherin expression and cell proliferation in the primary tumor and metastatic lymph nodes of papillary thyroid microcarcinoma[J].Mol Clin Oncol,2014,2(2):226-232.
[10]李蕊.VEGF对人肝癌细胞体外形成血管生成拟态能力的影响[D].天津医科大学,2012.
[11]KRYSAN K,DALWADI H,SHARMA S,et al.Cyclooxygenase 2-dependent expression of survivin is critical for apoptosis resistance in non-small cell lung cancer[J].Cancer Res,2004,64(18):6359-6362.
[12]王喜梅,孙雷,刘逢吉,等.环氧化酶和基质金属蛋白酶在甲状腺乳头状癌组织中的增强表达及意义[J].肿瘤防治杂志,2004,(6):593-596.
[13]SASAKI R.Microvessel count and vascular endothelial growth factor in renal cell carcinoma[J].Nihon Hinyokika Gakkai Zasshi,1996,87(8):1032-1040.
[14]华特波,孟宪瑛,张强,等.COX-2、MMP-9、VEGF在甲状腺肿瘤中的表达[J].中国老年学杂志,2011,31(9):1520-1522.
[15]卢凤迎,廖新红,李智贤,等.微血管密度在经直肠超声血流动力学检测鉴别诊断前列腺癌和慢性前列腺炎中的应用及其评价[J].吉林大学学报:医学版,2014,40(5):1104-1108.
[16]石磊,赖铭裕,梁志海,等.胃癌组织中COX-2、VEGF和 MVD的表达及其临床意义[J].广东医学,2011,32(8):1004-1006.
[17]吴伟群,何小杰,李延辉,等.VEGF在甲状腺肿瘤中的表达及与肿瘤血管生成的关系[J].中国医药科学,2013,3(12):23-25.
