三阴性与非三阴性乳腺癌的临床病理分类与病理特征研究
2015-02-07戴殿禄崔国忠丁明剑
杨 猛,戴殿禄,崔国忠,陈 亮,丁明剑
(河北省沧州市中心医院,河北 沧州 061001)
三阴性与非三阴性乳腺癌的临床病理分类与病理特征研究
杨 猛,戴殿禄,崔国忠,陈 亮,丁明剑
(河北省沧州市中心医院,河北 沧州 061001)
目的 探讨三阴性乳腺癌与非三阴性乳腺癌临床病理分类与临床病理特征的关系,并分析其对于个体病理特征与预后的价值。方法 回顾性分析417例乳腺癌患者病理资料,将乳腺癌肿瘤组织中雌激素受体(Estrogenreceptor,ER)、孕激素受体(Progestronereceptor,PR)和表皮生长因子受体(Humanepidermalgrowthfactorreceptor2,HER2)同时表达阴性定义为三阴性乳腺癌。并采用2检验和非参数检验进行统计学分析。结果 417例乳腺癌患者,发病患者中位就诊时间30d(0~3600d),中位年龄50岁(25~83岁),平均肿瘤直径2.02cm(0.3~6.5cm),平均淋巴结转移数为4.0个(0~25个)。研究中ER阴性157例(37.7%),PR阴性198例(47.5%),HER2阴性193例(46.3%),三阴型55例(13.2%),非三阴型362例(86.8%),三阴型患者和非三阴型患者在发病时间、淋巴结转移、乳头浸润、病理分型、TNM分期和病理组织分级中的分布比较差异均有统计学意义(P均<0.05);相关性分析显示三阴性和非三阴性乳腺癌分型与发病时间、病理TNM分期、淋巴结转移等因素呈显著正相关,与肿瘤病理分级呈显著负相关。结论 三阴型乳腺癌有其独特的病理特征,其针对乳腺癌的精准的病理分类方法需要进一步研究。
乳腺肿瘤;免疫组织化学;病理;三阴性乳腺癌
乳腺癌是女性最常见的恶性肿瘤之一,仅次于子宫癌,发病率占全身各种恶性肿瘤的7%~10%,发病常与遗传有关,主要发生于绝经前后。乳腺癌肿瘤组织雌激素受体(Estrogenreceptor,ER)、孕激素受体(ProgestronereceptorPR)和表皮生长因子受体(Humanepidermalgrowthfactorreceptor2,HER2)表达对预后的判断及治疗方案的选择具有重要的指导意义。三阴性乳腺癌(triple-negativebreastcancer,TNBC)是指ER、PR、HER2均表达缺失的乳腺癌[1],其侵袭性强且不易早期诊断,与其他原发性乳腺癌亚型相比,缺乏治疗靶点,内分泌治疗及靶向治疗无效,预后最差[2-3]。三阴性乳腺癌患者只有化疗是有效的全身治疗手段[4]。本研究针对我院2013年1月—2014年1月收治的417例乳腺癌患者的病理及临床资料进行回顾性分析,以期为临床个体化治疗提供理论依据。
1 临床资料
1.1 一般资料 回顾性分析上述时期我院收治的经手术后证实为乳腺癌的417例患者资料,均符合下列条件:①术后病理证实为原发的乳腺癌;②临床病理资料完整,可进行TNM分期、组织分级及免疫组化检查。免疫组织化学检测ER阴性157例,PR阴性198例,HER2阴性193例;三阴型55例,非三阴型362例。
1.2 组织学评价 常规对乳腺癌术后病理组织进行免疫组织化学检测ER、PR和HER2水平。ER及PR阳性定义为≥1%肿瘤细胞核内表达激素受体标记阳性;HER2呈()时为阳性:>10%的肿瘤细胞呈现强的完整的细胞膜着色;(-)/(+)阴性,()表示>10%的肿瘤细胞呈现弱至中等程度的完整的细胞膜着色,此时需行荧光原位杂交(FISH)确定[5]。判断标准:HER2<1.8为阴性;HER2>2.0为阳性;HER-2介于1.8~2.0应增加计数细胞数或重复检验。荧光信号分布不均匀时,应当客观评价HER2基因扩增异质性[6]。病理判定由3名病理科医生分别进行评估。肿瘤TNM分期标准:参照第7版AJCCTNM分期进行[7]。病理组织学分级标准:采用改良Scarff-Bloom-Richardson分级系统(Nottingham方案),评估参数包括肿瘤腺管结构、细胞核多形性和核分裂数3个指标[8]。
1.3 统计学方法 应用SPSS18.0统计软件进行数据分析,组间比较采用非参数检验和2检验,P<0.05为差异有统计学意义。
2 结 果
2.1 临床及病理特征 417例乳腺癌患者中女415例,男2例。发病患者中位就诊时间30d(0~3 600d),中位年龄50岁(25~83岁),平均肿瘤直径2.02cm(0.3~6.5cm),平均腋窝淋巴结转移数为3.90个(0~25个)。本研究中病理组织分类:浸润性导管癌合并小叶癌36例(8.6%),浸润性导管癌302例(72.4%),小叶癌26例(6.2%),导管内癌29例(7.0%),髓样癌9例(2.2%)。乳头浸润的22例(5.3%),未浸润的395例(94.7%)。病理分型:ER阴性157例(37.7%),PR阴性198例(47.5%),HER2阴性193例(46.3%);三阴型55例(13.2%),非三阴型362例(86.8%)。病理分级:浸润型导管癌中Ⅰ~Ⅱ级281例(93.0%),Ⅲ级21例(7.0%);TNM分期:0期24例(5.8%),Ⅰ期158例(37.9%),Ⅱ期213例(51.1%),Ⅲ期29例(7.0%)。
2.2 病理组织学特征分布 发病时间、淋巴结转移、乳头浸润、病理分型、TNM分期和病理组织分级等因素在三阴型患者和非三阴型患者中的分布均有明显不同(P均<0.05);而发病年龄、是否绝经、发病部位、直径等因素在三阴与非三阴型乳腺癌中的分布均无明显不同(P均>0.05)。见表1。相关性分析显示:三阴性和非三阴性乳腺癌分型与发病时间、病理TNM分期、淋巴结转移等因素与呈显著正相关(P均<0.05),与肿瘤病理分级呈显著负相关(P<0.05)。见表2。
3 讨 论
乳腺癌是临床常见的恶性肿瘤, 其生物学特征具有高度异质性的特点,不同病理表现、分子生物学以及治疗方案上存在很大的差别。其中NTBC约占所有乳腺癌的10%~17%[9-10]。目前,最好的分型方法是在基因水平对乳腺癌进行分子分型,但是由于昂贵的费用和较高的技术,使得无法推广。临床病理分类简便、实用,在临床广泛应用。NTBC是指ER、PR和HER-2均阴性,ER和PR的阳性表达提示肿瘤分化较好、增生指数低、复发转移率低,内分泌治疗敏感,预后好;但是HER2高表达提示细胞核增殖能力强、侵袭和转移能力强的特点。近年来的研究证明3个受体阴性是乳腺癌预后不良的可靠指标[11]。
国内研究表明NTBC有年龄较轻、乳腺癌家族史、临床分期晚、淋巴结转移率高、肿瘤直径大、组织学分级高、易复发和远处转移、无病生存率和总生存率低等特点,然而年龄和淋巴结转移对判断预后有重要意义[12]。本研究NTBC患者发病时间、淋巴结转移、乳头浸润、病理分型、TNM分期和病理组织分级等因素中的分布具有明显不同,并且与发病时间、病理TNM分期、淋巴结转移呈正相关,与病理分级呈负相关,提示这3种因素是影响乳腺癌患者预后的重要因素,是评估和治疗关键参考指标。
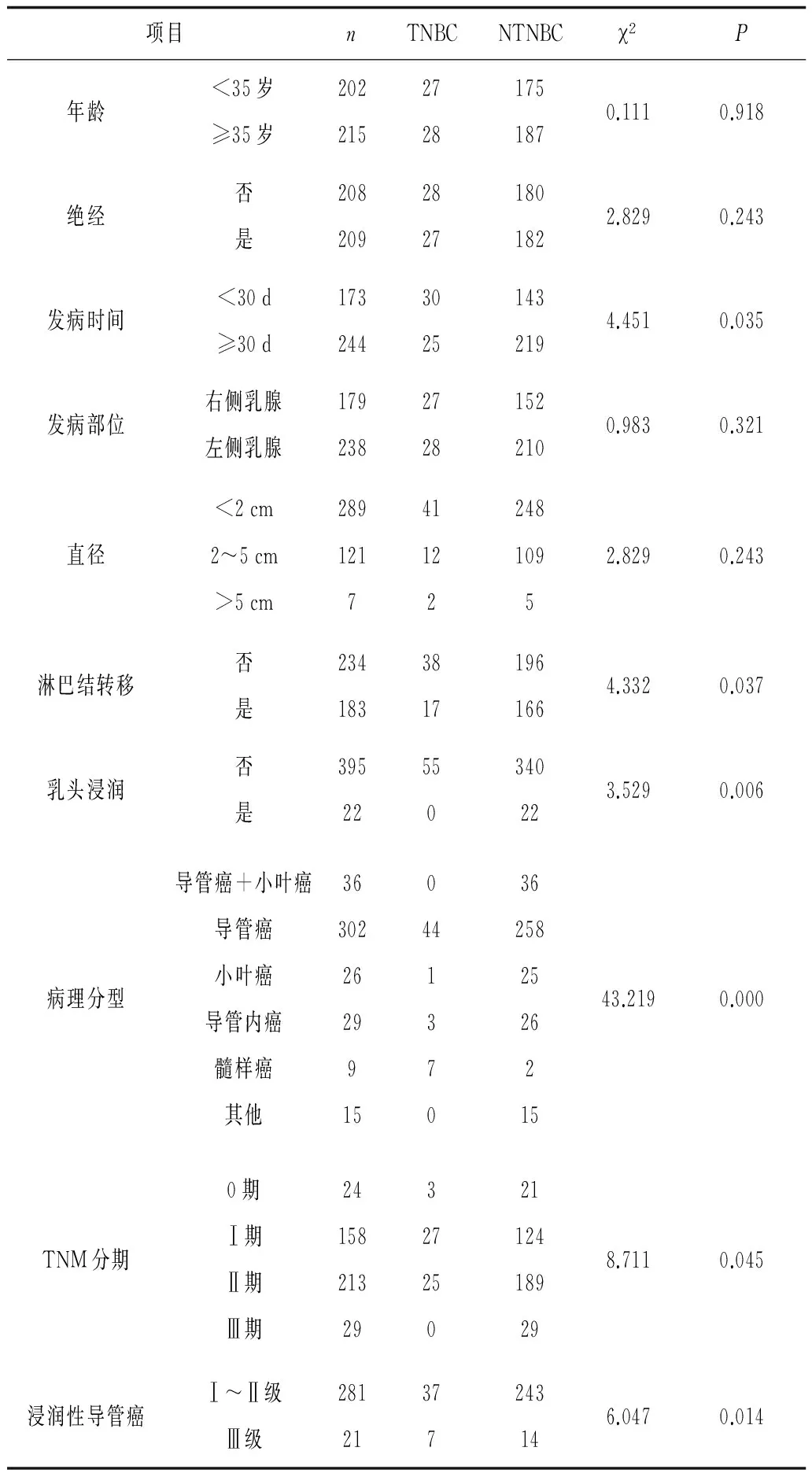
表1 三阴性与非三阴性乳腺癌临床病理特征比较 例
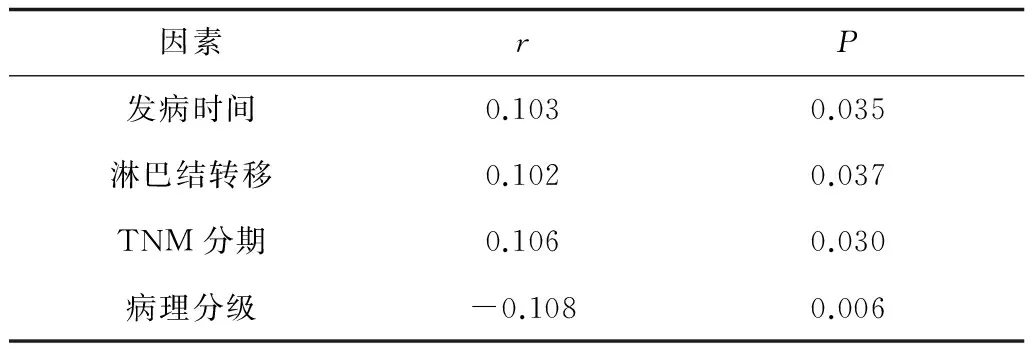
表2 三阴性与非三阴性乳腺癌临床病理因素相关性分析
NTBC没有明确的治疗靶点,常用的分子靶向治疗并非特异针对NTBC,其他治疗包括针对表皮生长因子受体(EGFR)的单克隆抗体西妥昔单抗及多靶点的小分子EGFR1/2酪氨酸激酶抑制剂拉帕替尼等。Ki-67是检测肿瘤细胞增殖活性可靠的指标之一[13-14],缺乏特异性,作为乳腺癌治疗可靠的有利指标,有待进一步报道。目前,凭借免疫组化指标对乳腺癌进行精准的分类,并设计有力的治疗方案,因影响因素多,需要进一步深入研究。
[1]ThikeAA,CheokPY,Jara-LazaroAR,etal.Triple-negativebreastcancer:clinic-pathologicalcharacteristicsandrelationshipwithbasal-likebreastcancer[J].ModPathol,2010,23(1):123-133
[2] 张毅,张颖,修海清,等. 三阴性乳腺癌TNM分期的临床特点及影响预后的危险因素[J]. 中华乳腺病杂志,2012,6(2):168-177
[3]GoldhirschA,WoodWC,CoatesAS,etal.Strategiesforsubtypes-dealingwiththediversityofbreastcancer:highlightsoftheSt.GallenInternationalExpertConsensusonthePrimaryTherapyofEarlyBreastCancer[J].AnnOncol,2011,22(8):1736-1747
[4]WolffAC,HammondME,SchwartzJN,etal.SocietyofClinicalofAmericanOncology/CollegePathologistsguidelinerecommendationsforhumanfactorepidermalgrowthreceptorinbreast[J].ArchPatholLabMed,2007,131(1):18-43
[6]KayE,GradyA,MorganJM,etal.UseoftissuemicroarrayforinterlaboratoryvalidationofHER2immunocytochemicalandFISHtesting[J].JClinPathol,2004,57(11):1140-1144
[7]ComptonCC.Compton7theditionoftheAJCCcancermanualandtheCancer:thestagingfutureofTNM[J].AnnSurgOncol,2010,17(6):1471-1474
[8]ZhangR,ChenHuJ,WeiB,etal.ReproducibilityNottinghamofthemodificationoftheScarff-Bloom-RichardsonhistologicalgradingsystemandthecomplimentaryvalueofKi-67tothesystem[J].ChinMedJ,2013,123(15):1976-1982
[9]Reis-FilhoJS,TuttAN.Triplenegativetumours:acriticalreview[J].Histopathology,2008,52(1):108-118
[10] 欧江华,蒋威华,倪多,等. 新疆地区三阴性乳腺癌病理特征及预后分析[J]. 中国肿瘤临床,2011,38(18):1159-1162
[11]SchwentnerL,WoltersR,KoretzK,etal.Triple-negativebreastcancer:theimpactofguideline-adherentadjuvanttreatmentonsurvival-aretrospectivemulti-centrecohortstudy[J].BreastCancerResTreat,2012,132(3):1073-1080
[12] 邱镜丹,马振海,马金辉,等. 三阴与非三阴性乳腺癌临床病理特征与预后比较[J]. 中华内分泌外科杂志,2012,6(5):313-317
[13]JonesRL,SalterJ,AhemR,etal.PrognosticsignificanceofKi67beforeandafterneoadjuvantchemotherapyinbreastcancer[J].BreastCancerResTreat,2009,116(1):53-68
[14]VialeG,Giobbie-HurderA,ReganMM,etal.PrognosticandpredictivevalueofcentrallyreviewedKi-67labelingindexinpostmenopausalwomenwithendocrine-responsivebreastcancer:resultsfromBreastInternationalGroupTrial1-98comparingadjuvanttamoxifenwithletrozole[J].JClinOncol,2008,26(34):5569-5575
10.3969/j.issn.1008-8849.2015.24.037
R737.9
B
1008-8849(2015)24-2713-03
2014-07-05
