动脉瘤性蛛网膜下腔出血患者早期手术与临床转归的相关性研究
2015-02-01程燕,钟平
程 燕,钟 平
(安徽医科大学附属宿州医院神经内科,安徽 宿州 234000)
动脉瘤性蛛网膜下腔出血患者早期手术与临床转归的相关性研究
程燕,钟平
(安徽医科大学附属宿州医院神经内科,安徽 宿州234000)
摘要:目的 探讨动脉瘤性蛛网膜下腔出血(aSAH)患者早期手术与临床转归的相关性。方法回顾性纳入该院接受血管介入手术或开颅动脉瘤夹闭术治疗的aSAH住院患者,收集其人口统计学和临床资料。采用改良Rankin量表(mRS)评价患者6个月后的转归。采用单变量及多变量Logistic回归分析确定影响aSAH患者临床转归的危险因素。结果共纳入aSAH患者84例,其中24例接受早期手术,60例接受晚期手术;58例转归良好,26例转归不良。单变量分析显示早期手术组6个月时转归良好率(87.50% vs 61.67%;χ2=5.353,P=0.021)高于晚期手术组。转归良好组与转归不良组相比,入院时收缩压高(t=-3.268;P=0.002)、脑血管痉挛(15.52% vs 57.69%;χ2=15.647,P<0.001)、再出血(12.07% vs 46.15%;χ2=11.916,P=0.001)、脑积水(17.24% vs 50.00%;χ2=9.689,P=0.002)、晚期手术(63.79% vs 88.46%;χ2=5.353,P=0.021)、Fisher分级3~4级(17.24% vs 61.54%;χ2=16.483,P<0.001)和Hunt-Hess分级Ⅳ~Ⅴ级(20.69% vs 53.85%;χ2=9.235,P=0.002)是aSAH患者转归不良的危险因素。多变量Logistic回归分析显示脑血管痉挛(OR=3.28,95%CI=1.18~10.23;P=0.037)、晚期手术(OR=2.26,95%CI=1.21~3.89;P=0.028)、Hunt-Hess分级Ⅳ~Ⅴ级(OR=3.42,95%CI=1.28~8.65;P=0.013)是aSAH患者转归不良的可能独立危险因素。结论 脑血管痉挛、晚期手术和Hunt-Hess分级Ⅳ~Ⅴ级是aSAH患者临床转归不良的独立危险因素;早期手术可改善aSAH患者的临床转归。
关键词:蛛网膜下腔出血;动脉瘤;危险因素;手术时机;治疗结果
动脉瘤性蛛网膜下腔出血(aneurysmalsubarachnoidhemorrhage,aSAH)是一种极度危害健康的疾病,发病率和死亡率极高[1]。其临床转归受多种可控制和不可控制因素影响,可控制因素包括手术干预治疗和内科管理措施。近年来研究显示早期手术可减少aSAH患者再出血的风险和改善患者预后[2-3]。但是,Hunt-Hess分级Ⅳ~Ⅴ级的aSAH患者病情较重且常伴有高度脑肿胀[4],早期手术仍然会导致高发病率及死亡率[5]。因此,明确aSAH患者早期(3d内)或晚期病情稳定后手术,何者临床转归更好至关重要。这项回顾性研究通过分析影响aSAH患者预后的危险因素,旨在为临床选择最佳的手术时机提供依据。
1对象和方法
1.1研究对象 采用回顾性研究方法,连续性收集2010年1月—2015年1月安徽医科大学附属宿州医院aSAH住院患者。纳入标准:(1)颅脑CT及CTA或DSA证实为aSAH;(2)所有患者均行血管介入手术或开颅动脉瘤夹闭术治疗,并且手术基本成功;(3)年龄20~75岁;(4)临床资料完整者。排除标准:(1)外伤后假性动脉瘤患者;(2)动静脉畸形合并动脉瘤;(3)烟雾病合并动脉瘤;(4)其他原因不明的蛛网膜下腔出血。
1.2资料收集根据手术时间,分为早期手术组(<72h)和晚期手术组(≥72h)。全面收集可能影响aSAH患者临床转归的详细资料:(1)人口统计学资料:性别、年龄;(2)既往史:吸烟、饮酒、高血压、糖尿病、冠心病;(3)入院时收缩压及舒张压,Hunt-Hess分级、Fisher分级;(4)手术方式和手术时机;(5)并发症:脑出血、脑血管痉挛、脑积水、肺部感染等;(6)动脉瘤大小和位置。
1.3评价指标采用改良Rankin量表(modifiedRankinScale,mRS)评估患者的临床转归,根据临床转归情况分为转归良好组(mRS≤2分)和转归不良组(mRS>2分),随访时间为出院6个月后。
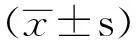
2结果
研究期间共纳入aSAH患者93例,失访9例,最终有84例患者纳入分析。其中男性36例,女性48例,平均年龄(58.88±9.846)岁。位于前循环有55例,后循环有29例;Hunt-Hess分级:I~Ⅲ级58例,Ⅳ~Ⅴ级26例;Fisher分级:1~2级58例,3~4级26例。24例接受早期手术,60例接受晚期手术;58例转归良好,26例转归不良。
2.1早期手术组与晚期手术组人口统计学、临床资料及转归良好率比较单变量分析显示早期手术组年龄、性别、Fisher分级3~4级和Hunt-Hess分级Ⅳ~Ⅴ级、再出血、脑积水、脑血管痉挛与晚期手术组比较均无统计学差异,但早期手术组6个月时转归良好率(87.5%vs61.67%;χ2=5.353,P=0.021)显著高于晚期手术组,差异具有统计学意义,见表1。
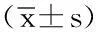
表1 早期手术组与晚期手术组人口统计学和临床资料比较
2.2转归良好组与转归不良组人口统计学和临床资料比较单因素分析显示入院时收缩压高(t=-3.268;P=0.002)、脑血管痉挛(15.52%vs57.69%;χ2=15.647,P<0.001)、再出血(12.07%vs46.15%;χ2=11.916,P=0.001)、脑积水(17.24%vs50.00%;χ2=9.689,P=0.002)、晚期手术(63.79%vs88.46%;χ2=5.353,P=0.021)、Fisher分级3~4级(17.24%vs61.54%;χ2=16.483,P<0.001)和Hunt-Hess分级Ⅳ~Ⅴ级(20.69%vs53.85%;χ2=9.235,P=0.002)在两组之间有统计学差异,是aSAH患者转归不良的危险因素,而吸烟、饮酒、高血压病史、动脉瘤大小和位置、手术方式在两组之间无统计学差异,见表2。
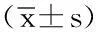
表2 转归良好组与转归不良组人口统计学和临床资料比较
2.3aSAH患者临床转归不良的独立危险因素将“2.2”节单因素分析中P<0.1的因素纳入至多变量Logistic回归分析,显示脑血管痉挛(OR=3.28,95%CI=1.18~10.23;P=0.037)、晚期手术(OR=2.26,95%CI=1.21~3.89;P=0.028)、Hunt-Hess分级Ⅳ~Ⅴ级(OR 3.42,95%CI 1.28~8.65;P=0.013)是aSAH患者转归不良的独立危险因素,见表3。

表3 aSAH患者临床转归不良的多变量Logistic回归分析
3讨论
aSAH患者的死亡率及致残率极高,因此,早期及时处理破裂的动脉瘤对改善aSAH患者的临床预后至关重要。目前主要的外科治疗方法包括开颅夹闭术和介入栓塞术两种。关于手术时机与aSAH患者临床预后关系之间的研究仍然存在争议。过去,考虑到脑血管痉挛的因素,对于Hunt-Hess分级Ⅲ级以上的aSAH患者建议2周后行手术治疗,故多数患者丧失了治疗的手术时机,1年后死亡率明显增加[6]。目前,大多数学者认为Hunt-Hess分级Ⅰ~Ⅲ级的aSAH患者应在72 h内行手术治疗,避免动脉瘤再次破裂出血危及生命。然而,Hunt-Hess分级Ⅳ~Ⅴ级的aSAH患者比Hunt-Hess分级Ⅰ~Ⅲ级的患者更易出现再出血和脑血管痉挛[7],即使经过严格评估后早期手术可能会改善其预后,但仍然具有很高的发病率和病死率[8]。
本研究通过回顾性分析发现早期手术组6个月时临床转归良好率明显高于晚期手术组,且发现除脑血管痉挛和Hunt-Hess分级Ⅳ~Ⅴ级之外,晚期手术也是aSAH患者临床转归不良的独立危险因素。近年来,随着血管内治疗的发展,即使分级高的aSAH患者,若早期行介入手术并及时处理并发症,仍可获得良好的治疗效果[9]。Siddiq等[10]通过对全国aSAH住院患者进行分析发现在48 h内行手术治疗可明显改善患者预后。Phillips等[11]研究发现对于大部分分级低的患者早期手术特别是24 h内手术可改善其临床预后。薛彦忠等[12]通过对aSAH患者早期栓塞治疗的疗效及并发症分析发现早期(3 d内) 的介入治疗可使90%的患者达到治疗目的,即使是Hunt-Hess分级Ⅳ~Ⅴ级患者也可预防再出血及减少并发症的发生,改善预后。以上研究与本研究一致。早期手术可改善aSAH患者临床预后的主要原因可能是避免了再出血对脑的损伤,能及时清除蛛网膜下腔的凝血块,减少并发症的发生。
脑血管痉挛是aSAH主要并发症之一,其可引起迟发性的神经功能缺损,导致脑不可逆的损伤。已有相当数量的研究显示[13-14]脑血管痉挛可增加患者的致残率及致死率,是aSAH预后不良的独立危险因素。本研究也发现脑血管痉挛是aSAH患者临床转归不良的独立危险因素。然而,早期手术组与晚期手术组脑积水、脑血管痉挛之间无统计学意义,可能的原因是动脉瘤手术后,临床上积极治疗并发症有关。例如,早期行腰椎穿刺和腰大池引流促进脑脊液循环,缓解急性脑积水,阻止其向慢性脑积水发展,特别是早期行腰大池持续引流术,该法能充分引流血性脑脊液,阻断积血造成的继发性损害,能有效减少脑血管痉挛等并发症,改善患者预后。本研究尚未发现手术方式与患者临床预后有关,可能与样本量少有关。
综上,可知早期手术可改善aSAH患者的临床转归。临床实践中,即使Hunt-Hess分级Ⅳ~Ⅴ级的患者也可考虑早期手术。本研究存在一些不足之处,如样本量偏少,为回顾性研究;且大多数患者为Ⅰ~Ⅲ级。因此,需要进一步大样本研究来明确aSAH患者的手术时机,特别是对于Hunt-Hess分级Ⅳ~Ⅴ级的病例。
参考文献:
[1]Gupta V,Chinchure SD,Goe G,et al.Coil embolization of intracranial aneurysm in polyarteritis nodosa.A case report and review of the literature[J].Interv Neuroradiol,2013,19(2):203-208.
[2]Park J,Woo H,Kang DH,et al.Formal protocol for emergency treatment of ruptured intracranial aneurysms to reduce in-hospital rebleeding and improve clinical outcomes[J].J Neurosurg,2015,122(2):383-391.
[3]Wong GK,Boet R,Ng SC,et al.Ultra-early(within 24 hours) aneurysm treatment after subarachnoid hemorrhage[J].World Neurosurg,2012,77(2):311-315.
[4]Wostrack M,Sandow N,Vajkoczy P,et al.Subarachnoid haemorrhage WFNS grade V:is maximal treatment worthwhile?[J].Acta Neurochir (Wien),2013,15(4):579-586.
[5]Huang AP,Arora S,Wintermark M,et al.Perfusion computed tomographic imaging and surgical selection with patients after poor-grade aneurysmal subarachnoid hemorrhage[J].Neurosurgery,2010,67(4):964-974.
[6]Molyneux AJ,Kerr RS,Yu LM,et al.International subarachoid aneurysm trial(ISAT) of neurosurgical clipping versus endovascular coiling in 2143 patients with ruptured intracranial aneurysms:a randomised comparision of effects on survival,dependency,seizures,rebleeding,Subgroups,and aneurysm occlusion[J].Lancet,2005,366(4):809-817.
[7]Fugate JE,Mallory GW,Wijdicks EF.Ultra-early aneurysmal rebleeding and brainstem destruction[J].Neurocrit Care,2012,17(3):439-440.
[8]Laidlaw JD,Siu KH.Ultra-early surgery for aneurysmal subarachnoid hemorrhage:outcomes for a consecutive series of 391 patients not selected by grade or age[J].J Neurosurg,2002,97(2):250-258.
[9]Mitra D,Gregson B,Jayakrishnan V,et al.Treatment of poor-grade subarachnoid hemorrhage trial[J].AJNR Am J Neuroradiol,2014,36(1):116-120.
[10] Siddiq F,Chaudhry SA,Tummala RP,et al.Factors and outcomes associated with early and delayed aneurysm treatment in subarachnoid hemorrhage patients in the United States[J].Neurosurgery,2012,71(3):670-677.
[11] Phillips TJ,Dowling RJ,Yan B,et al.Does treatment of ruptured intracranial aneurysms within 24 hours improve clinical outcome?[J].Stroke,2011,42(7):1936-1945.
[12] 薛彦忠,庞守良,姚金国,等.动脉瘤性蛛网膜下腔出血患者早期栓塞治疗的疗效分析[J/CD].中华脑科疾病与康复杂志(电子版),2012,2(3):147-152.
[13] Steiner T,Juvela S,Unterberg A,et al.European Stroke Organization guidelines for the management of intracranial aneurysms and subarachnoid hemorrhage[J].Cerebrovase Dis,2013,35(2):93-112.
[14] 杨波,李熙东,魏琳琳,动脉瘤性蛛网膜下腔出血预后危险因素分析及临床意义[J].重庆医科大学学报,2013,38(6):626-629.
doi:10.3969/j.issn.1009-6469.2015.12.025
(收稿日期:2015-07-29,修回日期:2015-08-14)
Correlation of early surgery and clinical outcomes in patients
with aneurysmal subarachnoid hemorrhage
CHENG Yan, ZHONG Ping
(Department of Neurology, Suzhou Hospital Affiliated to Anhui Medical University,
Suzhou, Anhui234000,China)
Abstract:ObjectiveTo explore the correlation between early surgery and clinical outcomes in patients with aneurysmal subarachnoid hemorrhage(aSAH). MethodsInpatients with aSAH were enrolled retrospectively accepted endovascular interventional therapy or aneurysm clipping. Their demographic and clinical data were collected.Clinical outcomes were assessed by modified Rankin scale(mRs) at 6 months. Univariate and multivariate logistic regression analysis were performed to determine the risk factors that influenced clinical outcomes of patients with aSAH. Results84 patients with aSAH were included. 24 patients underwent early surgery, 60 patients delayed surgery. 58 patients had good outcome and 26 patients had poor outcome. Univariate analysis showed that good outcome rate at 6 months (87.50% vs 61.67%;χ2=5.353,P=0.021) of the early surgery was higher than that of the delayed surgery. High systolic blood pressure(t=-3.268;P=0.002), cerebral vasospasm(15.52% vs 57.69%;χ2=15.647,P<0.001), rebleeding(12.07% vs 46.15%;χ2=11.916,P=0.001), hydrocephalus(17.24% vs 50.00%;χ2=9.689,P=0.002),delayed surgery(63.79% vs 88.46%;χ2=5.353,P=0.021), Fisher grade 3 to 4(17.24% vs 61.54%;χ2=16.483,P<0.001) and Hunt-Hess grade IV to V(20.69% vs 53.85%;χ2=9.235,P=0.002) were the risk factors for patients with poor outcome. Multivariate logistic regression analysis showed that cerebral vasospasm(OR 3.28,95%CI 1.18~10.23;P=0.037), delayed surgery(OR 2.26,95%CI 1.21~3.89;P=0.028), Hunt-Hess grade IV to V(OR 3.42,95%CI 1.28~8.65;P=0.013) were the risk factors for patients with poor outcome. ConclusionCerebral vasospasm, delayed surgery, Hunt-Hess grade IV to V are independent risk factors for poor clinical outcomes of patients with aSAH. Early surgery may improve the clinical outcomes for patients with aSAH.
Key words:ubarachnoid hemorrhage;aneurysmal;risk factor;surgical timing;treatment outcome
