高血压脑出血急性期微创锥颅术后置管期间脑血流的变化
2014-12-20张莉宏关胜男高桂莲彭永光
张莉宏 关胜男 高桂莲 彭永光
河北迁西县人民医院神经内科 迁西 064300
目前,大量高血压脑出血的治疗方案以手术为主,其中 微创术以其操作简单、损伤小、经济有效等优势被更多的应用于临床。术后置管期间需注入尿激酶并闭管,定时开管,开闭管前后颅内压及血流动力学发生变化。本研究旨在分析其变化趋势,并探讨闭管时间与引流效果的相关性,以指导临床实际操作。
1 对象与方法
1.1 一般资料 收集2010-02—2012-01我院神经科行额部入路锥颅血肿清除术[1]的高血压脑出血患者65例,男35例,女30例;年龄39~79岁,平均(50±14.3)岁;2型糖尿病患者10例,冠心病患者2例,均有高血压史,均为发病后24 h内经头CT 证实为一侧基底节区出血(破入脑室系统者35例),按多田氏公式计算,出血量在30~50mL。
1.2 入组标准 所有研究对象均为首次发病24h以内;经头CT 证实为幕上脑出血;双侧颞窗透声良好,经头MRA、颈部血管彩超证实无颅内外大动脉狭窄及明显血管畸形者。
1.3 排除标准 严重心血管功能障碍者(心功能≥Ⅲ级、严重心律失常、血压≤90/60mmHg);严重肺功能障碍(PO2<60mmHg,PCO2>60mmHg);严重肾功能障碍(肌酐>177 mmol/L);经头CT 证实术后持续或反复颅内出血及昏迷评分<5分者;病因已明确的由肿瘤、外伤、动静脉畸形、动脉瘤、血液病引起的脑出血及脑梗死后出血转换的患者。
1.4 TCD 检查 所有患者于入院后6h内行经额部入路微创锥颅血肿抽吸引流术[1](未破入脑室者,需另行侧脑室置管、监测颅内压),术前镇静,术中置管,外接引流瓶,经三通连接多参数监护仪(广东宝莱特公司M-69型多功能颅内压监护仪),即显示ICP值、血压值,动态获取颅内压、平均动脉压(MAP)。置管后q12h向血肿腔内注入尿激酶5万U 后闭管,并随机分为2组,一组为闭管1h后开放引流,另一组为2h后开放引流。术后第1 天上午由1 名专职医师应用TCD 诊断仪(美国维迪公司生产的SONARA/tek),采用2兆脉冲式探头,行双侧MCA 的M1段(深度在45~60mm,取样容积为10mm)检查,监测闭管前、闭管后0.5h、1h、2 h、开管后0.5h、1h、2h双侧大脑中动脉(MCA)血流参数的变化并记录血压、颅内压值,TCD 记录参数有:Vs、Vd、Vm、PI。
1.5 ICP评定标准 正常ICP<15mmHg;轻度增高15.75~20.025mmHg;中度增高20.1~41.475mmHg;重度增高>41.475mmHg。
1.6 拔管标准 每个患者术后置管期间每天常规行头CT检查,残余血量少于5mL 者即可拔除颅内引流管。平均置管时间为3~7d。其中57例完成所有监测,8例因持续出血、再出血或合并脑梗死后而退出。
1.7 统计学方法 采用SPSS 18.0统计软件,计量资料数据以(±s)表示,2组各时间点参数比较采用F检验。病变侧与非病变侧参数比较采用配对t检验,P<0.05为差异有统计学意义。
2 结果
2.1 闭管前后TCD 参数变化比较 每次闭管后双侧血流速度均呈逐渐下降趋势,PI逐渐升高、血压逐渐升高、颅内压逐渐升高(与闭管时间正相关),以Vd、PI最明显,较闭管前相比有统计学差异(P<0.01);开管后Vd、PI、颅内压迅速下降,于0.5h即可达相对稳定趋势,血压迅速下降,与闭管时相比有显著差异(P<0.05),于1h后可达相对稳定水平;闭管1h组与2h组Vd、PI的下降比较差异无统计学意义(P>0.05)。见表1、表2。
表1 57例脑出血患者闭管前后TCD 监测Vs、Vd的动态变化 (±s)
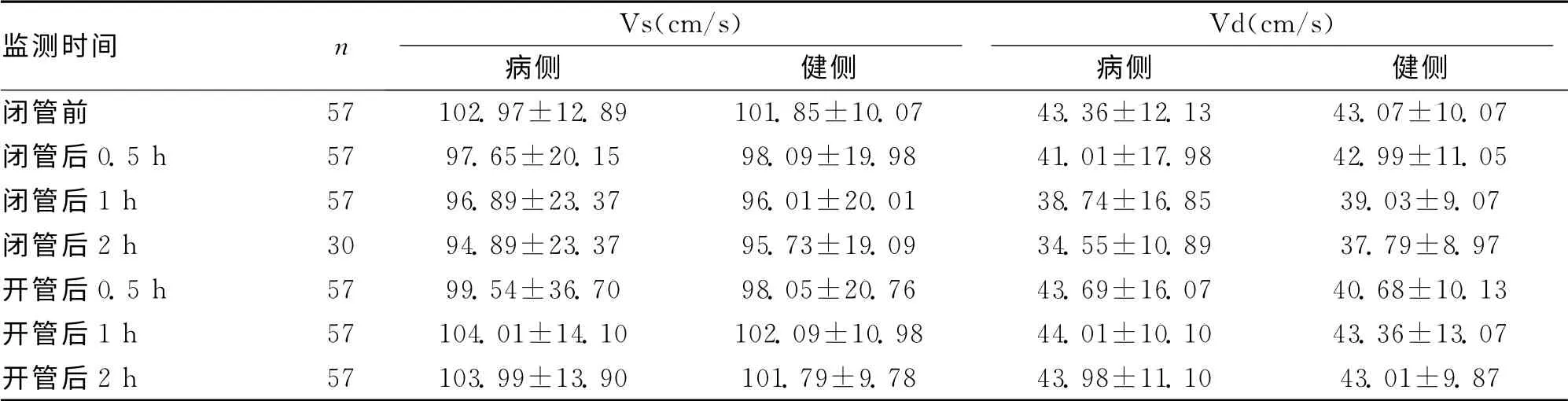
表1 57例脑出血患者闭管前后TCD 监测Vs、Vd的动态变化 (±s)
监测时间n Vs(cm/s)Vd(cm/s)病侧 健侧 病侧 健侧闭管前 57 102.97±12.89 101.85±10.07 43.36±12.13 43.07±10.07闭管后0.5h 57 97.65±20.15 98.09±19.98 41.01±17.98 42.99±11.05闭管后1h 57 96.89±23.37 96.01±20.01 38.74±16.85 39.03±9.07闭管后2h 30 94.89±23.37 95.73±19.09 34.55±10.89 37.79±8.97开管后0.5h 57 99.54±36.70 98.05±20.76 43.69±16.07 40.68±10.13开管后1h 57 104.01±14.10 102.09±10.98 44.01±10.10 43.36±13.07开管后2h 57 103.99±13.90 101.79±9.78 43.98±11.10 4 3.01±9.87
表2 57例脑出血患者闭管前后TCD 监测Vm、PI、ICP的动态变化 (±s)

表2 57例脑出血患者闭管前后TCD 监测Vm、PI、ICP的动态变化 (±s)
监测时间n Vm(cm/s)PI病侧 健侧 病侧 健侧ICP闭管前 57 61.05±10.98 60.69±15.30 1.05±0.27 1.05±0.30 15.36±11.86闭管后0.5h 57 58.11±18.75 59.33±10.11 1.06±0.35 1.06±0.05 19.36±2.87闭管后1h 57 57.03±16.35 57.98±11.03 1.09±0.21 1.08±0.30 20.75±12.07闭管后2h 30 54.58±16.24 55.97±9.09 1.15±0.35 1.10±0.16 23.92±3.18开管后0.5h 57 59.89±19.01 58.20±3.07 1.07±0.25 1.08±0.13 18.78±2.32开管后1h 57 62.37±17.31 61.07±15.30 1.04±0.18 1.06±0.28 15.78±2.32开管后2h 57 62.76±15.25 59.79±12.35 1.04±0.20 1.05±0.10 15.76±1.09
2.2 出血侧与健侧血流参数比较 与出血侧相比,健侧Vd、PI搏动幅度<患侧(P<0.05)。见表3。
2.3 闭管1h组与2h组引流效果比较 不同闭管时间对引流效果的影响尿激酶注入后闭管1h后开管组与闭管2h后开管组相比,其留置颅内引流管时间、拔管时颅内残留血肿量差异无统计学意义(P<0.05)。见表4。
表3 出血侧与健侧血流参数比较 (±s)

表3 出血侧与健侧血流参数比较 (±s)
组别 Vs(cm/s) Vd(cm/s) Vm(cm/s)PI病侧 99.98±20.64 41.33±13.58 59.39±16.27 1.071±0.25健侧 99.08±15.82 41.41±10.31 59.00±10.88 1.067±0.19
表4 闭管1h组与2h组引流效果比较 (±s)

表4 闭管1h组与2h组引流效果比较 (±s)
组别 n 留置引流管时间(d)闭管时颅内残留血肿量(mL)闭管1h组27 5±2 3±2闭管2h组30 5±2 3±2
3 结论
大量脑出血急性期,关键是要依据病情决定是否需尽早行手术治疗以减轻其占位效应、降低颅内压,但同时亦需要保证脑灌注压,最大程度的减轻脑水肿及脑组织缺氧,保护脑功能。故需监测其血流动力学以了解其变化规律。近年来,微创锥颅术以其操作简单方便、经济实用、副损伤小、可迅速减轻血肿占位效应、降低颅内压而更多的应用于临床。微创术后血肿腔内需置入引流管,并定时注入尿激酶增加引流效果,因此,注入药物后、闭管前后其颅内血流动力学发生变化,颅内压、脑灌注压等亦发生变化,监测其变化规律及对临床的指导意义成为关注重点。既往相关资料不多,而本研究即以基底节区高血压脑出血患者为研究对象,根据大脑中动脉(MCA)是颈内动脉的直接延续,基本反映了颈内动脉系统幕上血流状况,故将其作为脑血流监测的靶血管。而TCD 检测则以其具有操作的可重复性、实时、连续、无创、方便等优点被作为最佳方法。
目前,TCD 作为无创检测技术已广泛的应用于脑血流监测及颅内压监测,脑血流频谱及搏动指数为最重要的评估指标。当颅内压升高时,搏动指数亦升高,随颅内压下降,搏动指数亦逐渐恢复正常。因此,颅内压与搏动指数之间有着很好的相关性,相关系数高达0.820~0.938[2],在一定范围内,通过搏动指数计算的颅内压与直接测量的颅内压之间相差仅为2.5。既往研究发现,TCD 参数中以Vd、PI与ICP、CPP的相关系数最大,为较敏感指标[3],在脑出血后,TCD监测颅内动脉血流参数变化中,以Vd下降为主,PI明显升高,患侧血流参数变化更明显,即脑出血急性期存在广泛的脑血流量下降和血流阻力增加[4]。在本研究中发现:每次开、闭管均影响了血流动力学参数及颅内压、血压。经长期监测发现:每次闭管后其双侧MCA 的血流速度均呈逐渐下降趋势,PI则逐渐升高、血压逐渐升高、颅内压逐渐升高(与闭管时间正相关),以Vd、PI最明显,开管后Vd、PI、颅内压迅速下降,于半h即可达相对稳定趋势,血压亦逐渐下降,于1h后可达相对稳定水平。这与既往研究结果(非微创手术的)相吻合,再次印证了TCD 检测的可靠性、血流参数变化与颅内压的相关性。并且印证了微创置管后,人为有效地降低了颅内压,而每次开、闭管则均对血流动力学参数及颅内压等有影响,且颅内压变化,亦会引起血压及心率的搏动。出血侧血流参数变化较大,既往研究认为主要与其局部血肿、血肿周围水肿占位效应有关[4],而本研究则认为亦与锥颅引流术后及开闭管后瞬间改变血肿腔内压力、血流参数,并随之改变全脑血流参数、颅内压力有关。与出血侧相比,健侧Vd、PI搏动幅度相对小于出血侧,故可更好反映某一时间点的全脑血流情况及颅内压情况。
本研究中还发现闭管1h组与2h组Vd、PI的下降差异无统计学意义(P>0.05);由此得到提示:TCD 监测的参数对反映某一时间点的数值是准确的,但不能以点盖面,不能代表全天颅内血流参数及颅内压等,这也是TCD 监测的缺点。
本文发现,尿激酶注入后闭管1h后开管组与闭管2h后开管组相比,其对留置颅内引流管时间、拔管时颅内残留血肿量无明显影响。故给临床治疗提供信息:既然随闭管时间延长而影响其血压、心率、颅内压的变化,有可能加重局部脑水肿或再出血的风险,则临床操作时可以闭管1h后即开管,以避免上述风险。
当然,本研究尚存在许多局限性,如许多脑出血患者因颞窗不佳而不能入组,入组后不同患者、不同时间存在体温、血压等差异亦对TCD 监测结果有影响,对不同闭管时间的患者近期功能恢复及长期的预后如致残率、生活质量等研究尚不够等。
[1]Schoser BG,RiemenschneiderN,HansenHC.The inpact of Raised intracrania 1pressure on cerebral venous hemodynamic a prospective venous transcranial Doppleru ltrasonography study JN eurosurg,1999,91(5):744.
[2]Voulgaris SG,Partheni M,Kaliora H,et al Early cerebral monitoring using the transcranial Doppler pulsatility index in patients with severe brain trauma[J].MedSciMonit,2005,11:49-52.
[3]刘淑萍,李嫦珍.高血压性脑出血微创清除术后并发颅内再出血的相关因素及护理对策[J].护士进修杂志,2010,25(3):245-246.
[4]罗小玲,朱立亚,赵燕.高血压性脑出血微创手术治疗的护理体会[J].中国现代药物应用,2010,4(12):177-178.
