CHiAO系列胆道镜在取息肉保胆手术中对胆囊息肉性质的判断与处理
2014-11-02王兴强冯禹阳王小锋黄毅敏马瑞红
王兴强 乔 铁 冯禹阳 王小锋 黄毅敏 王 刚 马瑞红
胆囊息肉样病变是一种常见的胆囊增生性疾病,通常的治疗方法是胆囊切除术。近年来,随着外科医生和患者对胆囊功能的了解和重视,取息肉保胆手术逐步兴起并开始被接受。这种新兴的手术既能摘除胆囊息肉,又保留了胆囊及胆囊的功能。但是,胆囊息肉手术治疗的关键在于术前或术中能否准确判断胆囊息肉的良恶性质,为患者提供最合适的手术方式,这也是选择胆囊切除术或取息肉保胆手术的焦点。为此,我院于2008年1月~2012年3月对231例行CHiAO胆道镜取息肉保胆手术的胆囊息肉患者采用术中CHiAO硬质胆道镜下观察、术中CHiAO硬质超声胆囊内镜检查、术中染色胆囊镜检查等多种方法对胆囊息肉的性质作出判断,最后与术后病理检查进行对比,现报告如下。
1 资料与方法
1.1 一般资料
本组胆囊息肉患者231例,男150例,女81例。年龄19~69岁,平均41.1岁,中位数40岁。其中单纯胆囊息肉者82例,占35.50%;胆囊息肉并结石患者149例,占64.50%。均有反复发作的右上腹痛病史,无黄疸,病史1天~20年,术前均经超声检查明确有胆囊息肉,并且有取息肉保胆手术指征:①有症状的胆囊息肉;②胆囊息肉较大者(>10 mm)或息肉短时间内增大明显者;③合并有胆囊结石的胆囊息肉患者。
1.2 手术方法
1.2.1 仪器 史赛克1088i腹腔镜摄像系统、迷尔腹腔镜;CHiAO硬质胆道镜及配套的活检钳;胆囊粘膜保护装置;CHiAO硬质超声胆囊内镜系统。
1.2.2 手术方法 喉罩全麻下,常规消毒,取脐缘下0.5 cm小切口,直视下置入5 mm的Trocar建立气腹,进迷尔腹腔镜探查腹腔,确定胆囊位置、胆囊形态。在距胆囊底部最近肋缘下位置的腹壁上,取小切口(<2.0 cm),在腹腔镜直视下抓取胆囊,将胆囊底提至切口处,同时去除脐部迷尔腹腔镜及Trocar。切开胆囊胆囊底部,置入胆囊鞘管,吸出胆汁送检,然后进CHiAO牌硬质胆道镜,注水使胆囊充盈,检查胆囊腔,对于直径﹥0.5 cm的结石,用网篮套石取出,直径﹤0.5 cm的结石以及泥沙样结石用胆囊泥沙样结石吸取箱设备取出,用胆囊黏膜保护及胆囊黏膜固定技术,近距离观察胆囊黏膜,用推、挤、压手法清除胆囊黏膜表面的胆泥和飘浮的絮状物,近距离观察胆囊粘膜,可清晰看到胆囊腔内息肉,在CHiAO牌硬质胆道镜前端套上自制的胆囊粘膜固定箱设备,可以固定胆囊粘膜,清晰看到胆囊息肉的蒂上的供养血管。将胆囊腔内注满无菌蒸馏水,从操作通道进入微型超声探头,对胆囊进行超声检查,可以清楚检查出胆囊粘膜炎症情况、胆囊息肉及生长息肉处的胆囊粘膜完整情况、壁间结石的情况等等。吸净胆囊腔内液体,通过操作通道置入细导管,注入染色剂(0.05%亚甲蓝溶液)20 ml,作用5 min后吸出,通过CHiAO牌硬质胆道镜观察胆囊壁、胆囊息肉情况,根据正常胆囊粘膜、异常胆囊粘膜及胆囊息肉等对于染色剂的不同着色情况初步判断胆囊壁的炎症情况及胆囊息肉的良恶性。对于直径<0.5 cm的息肉,用取石钳从息肉根部摘除,息肉根部小血管出血,用盐水冲洗止血;直径>0.5 cm的息肉,先用特制的电凝导丝凝固息肉根部发白后,再摘除息肉。用挤、压、推、撕、撑、冲6种手法,可发现并清除胆囊黏膜下结石。用CHiAO牌硬质胆道镜反复探查,追查至胆囊管开口,看到胆汁喷出后,再将胆囊腔内注满无菌蒸馏水,再次从操作通道进入微型超声探头,超声内镜检查明确无息肉、胆囊壁间结石残留,取出CHiAO牌硬质胆道镜。用3-0肠线间断缝合胆囊底部切口,间断缝合腹壁切口及脐缘下切口,结束手术。
对于术中CHiAO牌硬质胆道镜、CHiAO硬质超声胆囊内镜或染色胆囊镜疑为胆囊息肉癌变者,需行术中冰冻病理检查,如未见癌细胞,可继续按原计划行保胆取息肉手术,如可见癌细胞,则改行胆囊癌根治术。
2 结果
本组共231例,术中所有231例通过CHiAO牌硬质胆道镜下观察、其中120例同时结合使用CHiAO硬质超声胆囊内镜、30例结合使用染色胆囊镜检查,均判断为良性胆囊息肉,均成功实施取息肉保胆手术。术后所有胆囊息肉标本均送病理检查,其中168例为胆囊胆固醇性息肉,15例伴有不典型增生;2例为炎性息肉,46例胆囊腺瘤,均为良性息肉,无胆囊癌病例,与术中判断均相符合。
3 讨论
“胆囊肿瘤”是分为胆囊良性肿瘤(即胆囊息肉)及胆囊癌,胆囊息肉分为:①胆固醇息肉;②炎性息肉;③腺瘤性息肉;④腺肌增生;⑤其他少见病变[1]。一般认为直径在0.5 cm以内的胆囊息肉常为良性病变,在1.0 cm以上者则可能为腺瘤样增生或有恶性改变。而胆囊癌一般病史较长(大于5年),常合并有胆囊结石,晚期胆囊癌主要症状有:右上腹痛、黄疸、右上腹硬块、体重下降、黄疸,多提示肿瘤无法切除,而早期胆囊癌常无特征性表现,不易与胆囊良性息肉鉴别,有报道多在行胆囊切除术后病理检查才发现,临床上,因良性疾病行胆囊切除术中或术后偶然发现的胆囊癌病例,称为意外胆囊癌(UGC)[2]。有报道称,胆囊息肉的恶变率约为5.4%。胆囊癌具有恶性程度高、病情发展快、根治机会少的特点,预后很差[3]。
鉴于胆囊良性息肉与胆囊癌的预后有巨大区别,所以对其治疗方案亦完全不同。对于胆囊良性息肉、胆囊有功能的患者,应选择行取息肉保胆手术,而对于胆囊息肉已恶变即胆囊癌患者则应予行胆囊癌根治术,需将胆囊连同肝实质契形切除及肝十二指肠韧带淋巴结清除。如何在术前、术中对于胆囊息肉患者的胆囊息肉性质作出准确的判断,能为手术方式的选择提供依据,及时为胆囊疾病患者选择最佳的手术方案。
我们对比分析了231例行CHiAO硬镜保胆取息肉手术的胆囊息肉患者的术前超声检查、术中综合判断,术后病理检查的结果,具体介绍如下。
3.1 术前影像学检查
对于所有胆囊息肉病人术前均需行超声检查。胆囊息肉声像图特征有:①呈球形、桑葚状或乳头状,有蒂或是基底较窄;②一般多发,可见于胆囊任何部位;③体积小,通常均<10 mm;④多为强回声表现,不伴声影[4]。晚期胆囊癌患者有黄疸、右上腹硬块、体重下降等,超声检查明确有胆囊占位,可行上腹部CT检查明确。但对于早期胆囊癌患者,可能超声检查未能明确,需要术中进一步观察。但超声下如有以下特征,应考虑到有息肉恶变的可能:单发的巨大息肉,直径大于1.0 cm,息肉无蒂,基底宽。
3.2 术中判断
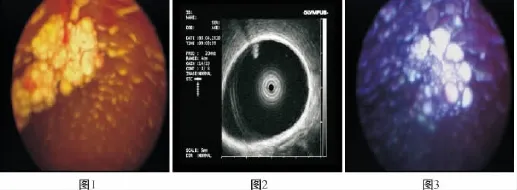
①CHiAO硬质胆道镜下观察:CHiAO硬质胆道镜连接高分辨率的摄像系统,镜下放大8~10倍,能清楚看清胆囊息肉的形态,为判断提供良好的依据。良性胆囊息肉的特点有:息肉呈乳头状或桑葚状,常为多发,息肉大多带蒂,可随冲洗水流漂动,肿物生长出胆囊粘膜光滑,与他处胆囊粘膜无明显区别(图1)。而胆囊癌特点为:菜花状,基底宽,无蒂,可见肿物生长处的胆囊粘膜凹凸不平[5]。②CHiAO超声胆囊内镜:其直径6.5 mm,总长度200 mm,光路2.8 mm。微型超声探头直径2.0~2.6 mm,频率20 MHz。胆囊息肉超声胆囊镜检查图像表现为:黏膜强回声隆起性病变,大小不同,形态各异,以桑葚状最多见,多不伴声影,息肉钙化时伴弱声影,且每颗息肉均有清晰可辨的供养血管。良性胆囊息肉的特征是:可明显观察到胆囊息肉生长处的胆囊壁三层结构清晰、完整(图2)。当超声内镜发现息肉生长处的胆囊壁三层结构不清晰,胆囊黏膜连续性中断,则需要行术中冰冻病理检查进一步明确胆囊息肉的良恶性[6]。③染色胆囊镜。应用的染色剂为0.05%的亚甲蓝溶液。亚甲蓝是细胞核染色剂,由于癌细胞内DNA的含量明显高于正常细胞的含量,所以亚甲蓝染色后癌上皮与正常上皮的界限十分清楚[7]。胆囊良性息肉染色后为淡蓝色(图3),而胆囊癌组织染色后癌细胞着色明显,呈黑色或深蓝色,且着色不均匀。
3.3 术后病理检查
术后病理检查报告为最终的诊断。术后所有标本均需送病理检验,并与术中CHiAO硬质胆道镜下观察、术中CHiAO超声胆囊内镜检查及术中染色胆囊镜检查进行对比,发现本组231例病例,术后病理检查与术中镜下观察、超声胆囊镜、染色胆囊镜综合分析结果均相符合。
本组231例胆囊息肉病例尚未发现可疑胆囊癌病例,考虑可能原因有:本组所有病例都经术前彩超检查无可疑胆囊癌病例,另外,胆囊息肉癌变率较低,可能不及报道所述5.4%的恶变率,故本组未发现胆囊息肉癌变病例,现暂不作讨论。
综上所述,通过术前准确的影像学检查、术中清晰的CHiAO硬质胆道镜下图像、术中CHiAO超声胆囊内镜对胆囊粘膜的检查及染色胆囊镜等综合方法能对胆囊息肉的良恶性作出初步判断,从而为手术方式的选择提供依据,是行取息肉保胆手术必不可少的手段。
[1]吴孟超,吴在德.黄家駟外科学[M].7版.北京:人民卫生出版社,2008:1820.
[2]田志杰,杨 勇,张 勇,等.胆囊癌综合治疗回顾性分析[J].肝胆胰外科杂志,2009,21(1):22.
[3]温子仪.原发性胆囊癌的外科诊治分析(附56例报告)[J].中国实用医药,2010,5(10):31.
[4]施培健.彩色多普勒超声对胆囊息肉样病变的鉴别诊断价值[J].现代医院,2009,9(9):56 -57.
[5]余 云,崔东旭.胆囊癌的早期影像学诊断方法[J].中国实用外科杂志,1997,17(9):526 -527.
[6]乔 铁,张阳德,冯禹阳,等.硬质超声胆囊内镜系统在胆囊息肉诊断和治疗中的应用价值[J].中国内镜杂志,2010,16(2):116-120.
[7]赵 华,夏红卫,陈 珺.复合染色对早期食管癌诊断价值评价[J].郧阳医学院学报,2006,25(2):116.
