他汀类药物降低脓毒症患者死亡率的临床研究
2014-09-17侯志凌唐庆喜
侯志凌,唐庆喜,倪 蕾
(佳木斯大学附属第一医院,黑龙江佳木斯154003)
脓毒血症(sepsis)是指由感染引起的全身炎症反应综合征(systemic inflammatory response syndrome,SIRS),其过程涉及炎症、免疫、凝血及组织损害等一系列机体变化,最终导致多系统多器官病理生理改变[1]。有很高的发病率及死亡率。他汀又称羟甲基戊二酸单酰辅酶A(HMG-CoA)还原酶抑制剂,是临床治疗高脂血症的首选药物,也有研究结果显示[2]他汀类药物在脓毒血症综合征中具有多效性作用。他汀类药物可以增加一氧化氮(nitric Oxide,NO)生理浓度,通过增加内皮表达一氧化氮合成酶和下调诱导一氧化氮合成酶进而逆转在脓毒血症中常见的内皮功能障碍。他汀类药物可以显著减少产生促炎细胞因子,如肿瘤坏死因子TNF-α、白介素-1 IL-1和IL-6的分泌[3]。在脓毒血症中他汀类药物可通过干预免疫细胞从而抑制炎症反应。此外,他汀类药物在削弱脓毒血症的抗氧化和凋亡特性发挥了至关重要的作用。本文对他汀类药物治疗脓毒血症并降低死亡率的作用进行了临床试验研究。
1 资料与方法
1.1 一般资料
患者为2008-01~2013-01在ICU病房治疗并临床诊断为脓毒血症,共351例,其中男195例,女156例,患者的选取标准根据国际疾病分类(ICD-10)标准(年龄<18岁患者和孕妇被排除在研究之外)。患者的信息采集和整理均使用病案资料,临床参数包括年龄、性别、基础疾病、使用药物(抗生素、皮质类固醇和他汀类药物),分离出的病原菌,生命体征,实验室数据是在菌血症时间收集的。
1.2 实验方法
患者分为他汀类药物组和对照组,他汀类药物组包含在脓毒血症期前服用他汀类药物和在医院继续接受他汀类药物治疗,而对照组患者为诊断为脓毒血症并不服用他汀类药物。总体死亡率评估,亚组分析对脓毒血症患者的不同基础疾病,脓毒血症的严重程度,接受不同治疗进行分析,得到了关于他汀类药物对脓毒症死亡率的影响。
1.3 统计学分析
采用SPSS版本软件进行分析。比较两组之间名义变量使用卡方检验和Fisher精确检验,呈正态分布连续变量使用斯图登检测。在非正态分布或非均匀性差异中,比较两组间的连续变量使用Mann-Whitney试验。Log-rank检测和Cox回归分析用于预测死亡率。使用Kaplan-Meyer方法观察生存曲线计算。所有的统计检验,P<0.05具有统计学意义。95%可信区间为风险率,调整风险率和危险比。
2 结果
2.1 我们对351例脓毒症患者进行研究分析,其中106例(30%)使用了他汀类药物治疗高血脂症。全身炎症反应综合征(SIRS)标准和其他特征的脓毒症住院患者,他汀类药物组和对照组如表1所示。他汀类药物组与对照组相比有较多的心血管疾病(P=0.0001)、糖尿病(P=0.0001)和血脂异常(P=0.0001)。
在他汀药物组中,瑞舒伐他汀使用最多(86例患者:81.1%,剂量范围:10~20mg/d)。另外还包括阿托伐他汀(30例患者:18.3%,剂量范围:10~40mg/d),氟伐他汀(9例:8.5%,剂量:80mg/d)和普伐他汀(3例:2.8%,剂量:40mg/d)。
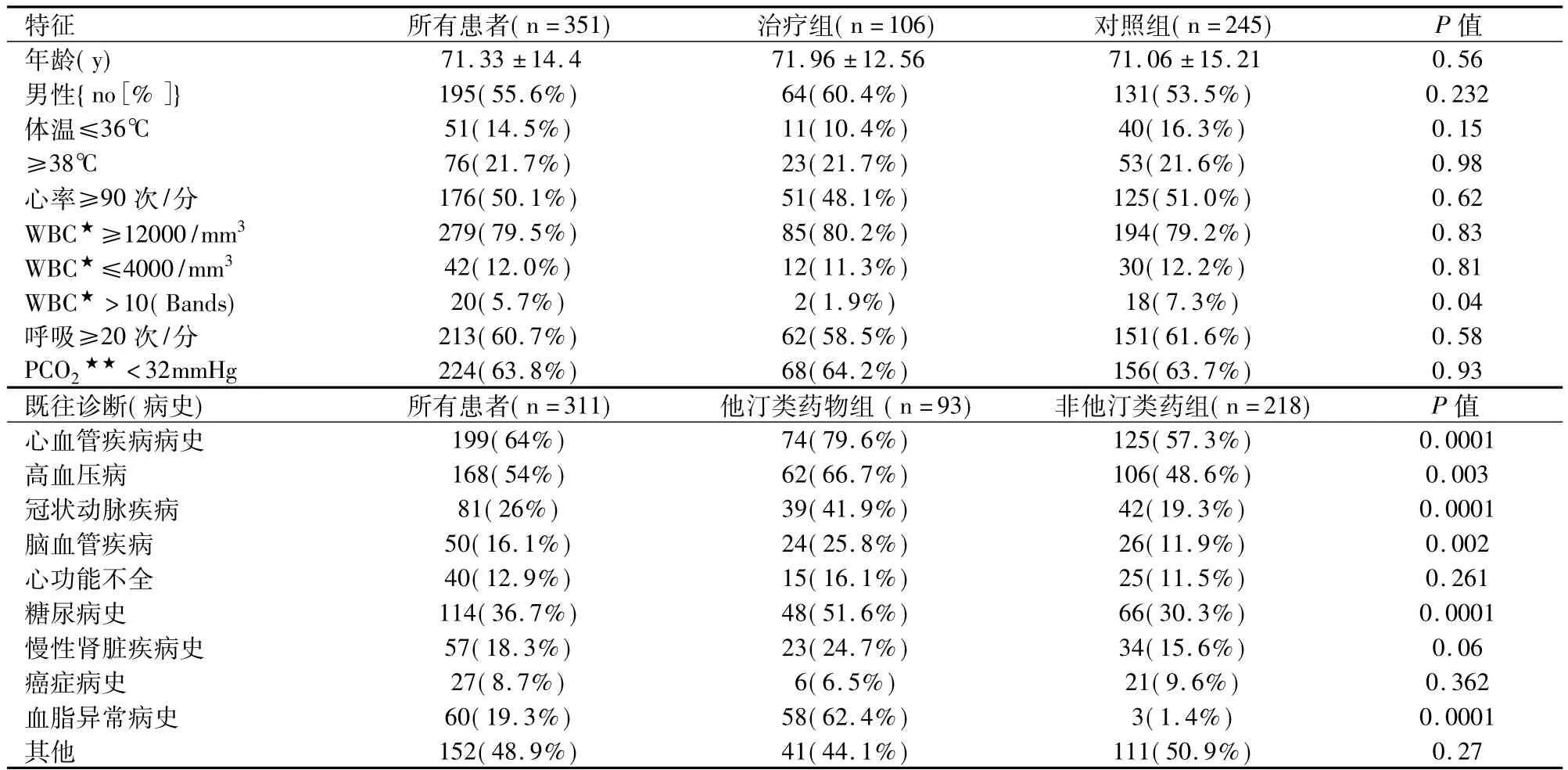
表1 治疗组与对照组败血症住院患者的特征
2.2 脓毒症患者中尿路感染(60.6% vs 42.4%;P=0.017)和肺部感染占一半,两组大约相同比例的革兰氏阳性菌血症和革兰氏阴性菌血症,他汀组与对照组相比培养出更多的大肠杆菌(P=0.05)和念珠菌(P=0.097),见表2。

表2 治疗组与对照组中败血症住院患者的感染类型
2.3 经验性使用抗生素的数量在两组之间有一显著区别(P=0.03)。他汀组应用更多的抗生素治疗,例如亚胺培南,环丙沙星和阿莫西林,见表3。

表3 治疗组与对照组败血症住院患者在住院期间的抗生素治疗情况
2.4 菌血症期他汀类药物组患者血清CRP显著降低(65.4 SD=69.55 vs 82.67 SD=77.16mg/dL,P=0.05),CPK 显著增加4倍(P=0.019)。他汀组与对照组相比住院治疗的持续时间增加(P=0.047)和死亡率下降(P=0.0001),见表4。
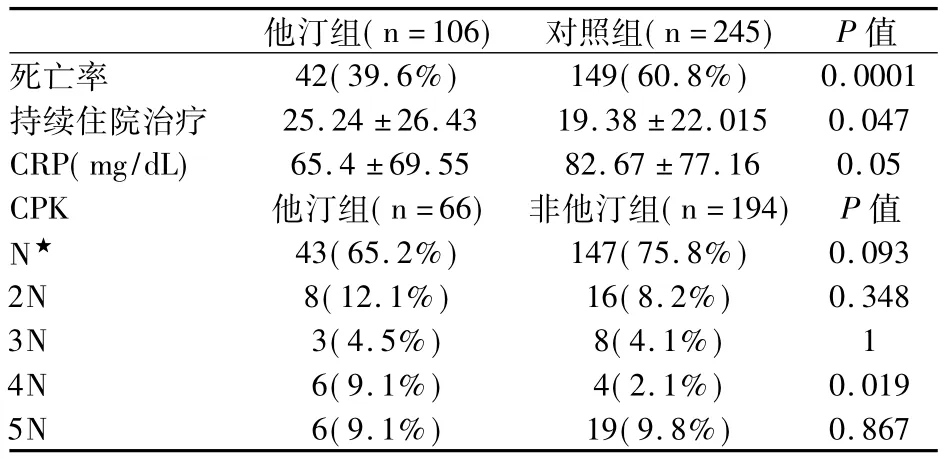
表4 治疗组与对照组之间关于CRP,CPK以及持续住院治疗的死亡率分析比较
2.5 预测败血症住院患者死亡率的单变量分析
见表5。
2.6 回归分析用以变量进行单变量分析
他汀类药物治疗可以死亡率下降(P=0.001;调整风险比,0.394,95%置信区间:0.225~0.690),更高的死亡率与住院期间感染不动杆菌,体温过低和脓毒性休克相关,见表6。

表5 预测败血症住院患者死亡率的单变量分析

表6 败血症住院患者的死亡率预测的多变量分析
他汀类药物组患者的总生存率高于非他汀组(P=0.0001)。在多个Cox回归分析中体温过低(危害风险=1.999;95%可信区间:1.999~3183;P=0.004),和住院期间发生感染性休克(危害风险=3.093;95%置信区间:3.093~2.044;P=0.0001)与死亡率显著相关。然而,他汀类药物在统计他汀类药物治疗和死亡率也有显著关联(危害风险 =0.540;95%置信区间:0.302~0.964;P=0.037)。
Kaplan-Meier曲线显示的他汀类药物组(实线)和对照组(虚线)患者生存率的百分比。
3 讨论
在我们的研究中,他汀类药物组与对照组相比患有更多的基础疾病,如心血管疾病、脑血管疾病和糖尿病。结果符合Martin等[4]研究结果,他汀组患有糖尿病(81.3%vs 35.1%;P=0.003),中风(25%vs 2.7%;P=0.025);也同样与Thomsen等的研究一致,在他汀组有更多的 CAD(33% vs 7%),糖尿病(23% vs 10%)及尿路感染(P=0.017)。提示糖尿病是泌尿感染的其中一个风险因素,这主要在他汀类药物组[5]。研究显示在他汀类药物组环丙沙星、亚胺培南等被更多的应用治疗严重的尿路感染。
他汀组患者血清中CRP浓度水平显著低于对照组(65,4 SD=69.55 vs 82.67 SD=77.16 mg/L,P=0.05)。他汀类药物治疗使C反应蛋白明显减少21%。有研究显示他汀类药物显著降低CRP水平(13%~50%)。在他汀组脂质水平显著升高,CRP水平下降,因此炎症反应可能受脂质影响,对照组多有严重的感染,脂类可能减弱炎症反应的强度[6]。
他汀类药物组与对照组相比较他汀类治疗与降低死亡率相关,证明他汀类药物对脓毒症患者有保护效应。动物研究结果同样证实了这一点,Ando等[7]用脂多糖(LPS)引起脓毒症小鼠模型表明,预处理与西立伐他汀显著提高小鼠脓毒症7d生存率,此外,在菌血症2h血清IL-1和TNF-α减少,同样的血清NO、亚硝酸盐、硝酸盐水平减少在8h。Yasuda等[8]使用盲肠结扎和穿孔术制作脓毒症小鼠模型,评估他汀类药物对微生物败血症的效应并发现使用辛伐他汀预处理的小鼠与未预处理小鼠相比显著提高从28~105h生存时间,为期3d的生存率从26%升高到73%。这些动物实验共同表明了他汀类药物增加脓毒症的生存率并补充人类流行病学证据,他汀类药物在脓毒症综合征中具有积极的影响。
目前,我们没有足够的数据来解释败血症,CAD,抗炎治疗方法与治疗动脉粥样硬化间的相互作用是怎样的。较早研究显示CAD患者与非CAD患者相比死亡率较高,然而,该项研究结果不足已明确患者死亡率的原因。本研究显示死亡率较高与体温过低的,感染性休克,不动杆菌医院感染相关。
在继续接受他汀类药物治疗的患者血清CPK水平显著增加4倍(9.1%vs 2.1%;P=0.019)。在普通病人中他汀类药物严重的副作用如肌肉病病和横纹肌溶解较罕见,Kruger等[9]最近研究发现这些副作用的发生率及严重程度在相同的病危人群中可能不同。在重症脓毒症患者中适度调整阿托伐他汀剂量(20mg)可以导致明显的血浆浓度变化。在我们的研究显示CPK水平增加可能与药物的相互作用相关:他汀类药物是细胞色素P的基板,在ICU患者中部分使用细胞色素酶抑制剂,如抗真菌药物(伊曲康唑、酮康唑和氟康唑)用于治疗念珠菌。他汀类药物剂量也可能影响脓毒症,到目前为止仅有研究(Fernandez[10]和 Tseng[11]) 明确了他汀类药物使用剂量。本研究结果显示他汀类药物在治疗高血脂的规定剂量时可以减少脓毒症死亡率;然而,我们不能排除遗传和环境因素等其他的影响因素。在相同的他汀类药物相同的剂量可能会有所不同从10%~50%治疗的疗效[12]。国外的一项回归分析结果表明:入院前曾使用过他汀类药物治疗和正在使用他汀类药物治疗的患者较从未使用过的患者死亡率显著下降,并呈浓度依赖性。
回顾性分析研究有很多的局限性。虽然有充分的证据支持他汀类药物对炎症反应的影响,但仍有不确定性决定他汀类药物对脓毒症的保护作用。他汀类药物的多效性的影响还有待于进一步确定。
[1]李秀华,穆心苇.他汀类药物治疗脓毒血症的进展[J].国际内科学杂志,2007,34(2):116 118
[2]Merx M,Weber C.Statins in the intensive care unit[J].Curr Opin Crit Care,2006,12(4):309 314
[3]LaufsU,Liao JK.Post-transcriptional regulation of endothelial nitric oxide synthase mRNA stability by Rho GTPase[J].J Biol Chem,1998,273:24266 242711
[4]Martin CP,Talbert RL,Burgess DS,et al.Effectiveness of statins in reducing the rate of severe sepsis:a retrospective evaluation[J].Pharmacotherapy,2007,27(1):20 26
[5]Ribera MC,Pascual R,Orozco D,et al.Incidence and risk factors associated with urinary tract infection in diabetic patients with and without asymptomatic bacteriuria[J].Eur J Clin Microbiol Infect Dis,2006,25(6):389 393
[6]Iribarren C,Jacobs DR Jr,Sidney S,etal.Cohort study of serum total cholesterol and in-hospital incidence of infectious diseases[J].Epidemiol Infect,1998,121(2):335 347
[7]Ando H,Ota T,Nagai Y,et al.Cerivastatin improves survival ofmice with lipopolysaccharide-induced sepsis[J].JPharmacol Exp Ther,2000,294(3):1043 1046
[8]Yasuda H,Yuen P.Simvastatin improves sepsis-induced mortality and acute kidney injury via renal vascular effects[J].Kidney international,2006,69(9):1535 1542
[9]Kruger P,Freir N,Venkatesh B,et al.A preliminary study of atorvastatin plasma concentrations in critically ill patientswith sepsis[J].Intensive Care Med,2009,35(4):717 721
[10]Fernandez R,De Pedro VJ,Artigas A.Statin therapy prior to ICU admission:protection against infection or a severitymarker[J].Intensive Care Med,2006,32(1):160 164
[11]Tseng MY,Hutchinson PJ,Czosnyka M,et al.Effects of acute pravastatin treatment on intensity of rescue therapy,length of inpatient stay,and 6-month outcome in patients after aneurysmal subarachnoid hemorrhage[J].Stroke,2007,38(5):1545 1550
[12]龙胜勇,葛茂星,李武全.他汀类药物治疗脓毒症的研究进展[J]. 新医学,2009,(10):698 700
