用氧及临床合并症与早产儿视网膜病变的关系探讨
2014-08-22张新利刘海燕袁莹莹郭芳袁艳冰
张新利 刘海燕 袁莹莹 郭芳 袁艳冰
早产儿视网膜病变(ROP)主要见于早产儿、低出生体质量儿,是一种多因素诱导的可致盲的血管增殖性视网膜疾病,不仅累及患儿视力,亦会对其远期运动、认知甚至心理发育造成影响[1]。近几十年来,我国新生儿医学发展迅速,各级医院纷纷建立新生儿重症监护室(NICU),早产儿存活率较以前明显提高,ROP发病率也呈增高趋势[2]。目前多项盲校调查数据显示,ROP已成为我国致盲的主要因素[3]。本研究收集我院NICU早产儿视网膜相关资料,结合新生儿氧疗及临床合并症情况,对早产儿ROP的相关因素做一总结、分析。
对象与方法
一、研究对象
选择2011年7月至2013年10月出生1 h内入住我院NICU的胎龄28~36周、临床资料完整的早产儿236例为研究对象,所有患儿于住院期间完成眼底筛查以排除ROP。其中男145例,女91例;出生胎龄(32.6±2.4)周;出生体质量(1 954±521)g;剖宫产147例,自然分娩89例;单胎182例,双胎(多胎)54例;排除出生前后有窒息、先天畸形、先天性遗传代谢病的患儿。根据出生后是否需要氧疗(时间≥7 d,根据患儿病情的需要,采用氧疗及呼吸支持的方式包括:低流量吸氧、鼻塞式持续气道正压给氧、机械通气)分为氧疗组(135例)与非氧疗组(101例),再根据胎龄将此两组分为28~30(周)组、31~33(周)组、34~36(周)组,共分为6小组。
二、方 法
1.眼底检查方法
患儿生后4~6周或矫正胎龄32周开始定期行眼底检查。检查前1 h禁食液体类食物,检查时间与喂养时间有一定间隔。予口服蔗糖水联合非营养性吸吮安抚患儿。检查时均有新生儿科医师在场,严密观察患儿的全身状况,必要时监测心率、呼吸和血氧饱和度。予0.5%复方托吡卡胺滴眼液(多美丽)滴眼,间隔10~15 min滴1次,共3次,瞳孔没有散大者可增加滴眼次数。瞳孔散大后用小儿开睑器开睑,予0.5%盐酸丙美卡因滴眼液(爱尔凯因)行表面麻醉,用双目间接检眼镜结合20 D透镜在暗室内检查眼底。必要时使用巩膜压迫器进行检查。先检查右眼,后左眼。检查后予0.3%妥布霉素滴眼液(托百士)滴眼预防结膜炎,3次/日,共滴2 d。
2.ROP视网膜分区及ROP病变分期、分型
分区、分期及分型标准参照ROP国际分类法(ICROP)[4]。分区:将视网膜分为3区,1区以视盘为中心,以视盘中心到黄斑中心凹距离的2倍为半径画圆;2区以视盘为中心,以视盘中心到鼻侧锯齿缘为半径画圆;2区以外剩余的部位为3区。病变分期:1期为眼底视网膜颞侧周边有血管区与无血管区之间出现分界线;2期为分界线增宽增多,呈嵴状隆起;3期为视网膜新生血管长入嵴中,使嵴隆起更加显著,且呈红色;4a期为视网膜部分脱离,未累及黄斑;4b期为视网膜部分脱离,累及黄斑;5期为完全性视网膜脱离。附加病变:是指后极部视网膜血管扩张、迂曲。阈值前病变1型:包括1区合并任何附加病变,或不伴附加病变的3期病变;或2区合并附加病变的2、3期病变。阈值前病变2型:1区的1或2期病变不伴附加病变;2区的3期病变不伴附加病变。阈值病变:包括1区和2区的3期加附加病变、相邻病变连续达5个钟点,或累积达8个钟点。
3.随访治疗
本研究中未达到阈值前病变患儿每2周随访1次;阈值前病变或视网膜血管化局限在1区,则每周随访1次,直至视网膜完全血管化(鼻侧已达锯齿缘,颞侧距锯齿缘1个视盘直径)或病变的最终结果(病变退化);出现阈值病变或发展较快的阈值前病变1型的患儿,尽可能在72 h内行激光光凝治疗,防止ROP进行性发展。对于未发生ROP的患儿,矫正胎龄45周,即终止随访。
三、统计学处理

结 果
一、不同胎龄氧疗组和非氧疗组ROP发生情况比较
在受检的236例(742只眼)中共筛查出ROP 30例(12.7%)。其中男21例、女9例,出生孕周28~33周,出生体质量799~1 800 g,单胎21例(11.5%)、双胎9例(16.7%)。患儿均为双眼患病,其中1期ROP患儿最多,有20例(40只眼);2期8例(18只眼);3期2例(4只眼),伴附加病变共14例(28只眼);未见4期和5期病变及阈值病变的患儿。30例患儿中7例(14只眼)达到阈值前病变1型需行激光光凝治疗,转至广州市妇女儿童医疗中心眼科进行治疗。其余病变较轻的23例ROP患儿均随访至病变退化、视网膜完全血管化,见表1。
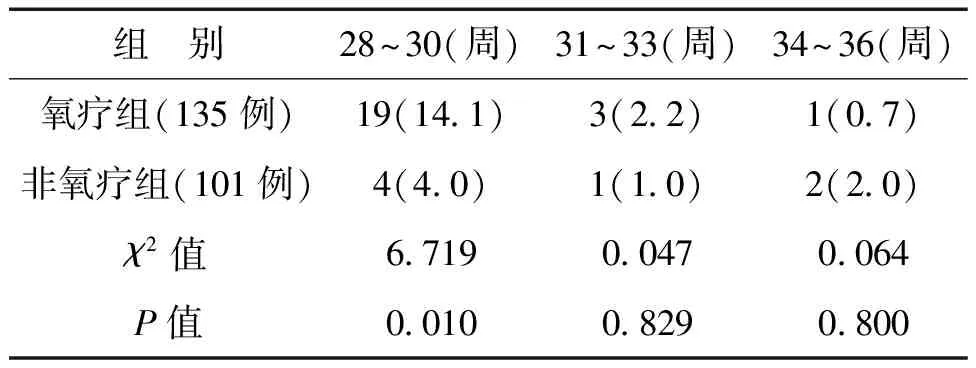
表1 不同胎龄氧疗组和非氧疗组ROP发病情况比较 例(%)
二、氧疗组与非氧疗组ROP病变比较
两组的附加病变均为后极部视网膜血管扩张、迂曲,未见虹膜血管扩张、瞳孔强直、玻璃体混浊,经过随访后,附加病变均消退。氧疗组阈值前病变率较非氧疗组高(P<0.01),见表2。
表2氧疗组与非氧疗组ROP病变情况比较例(%)
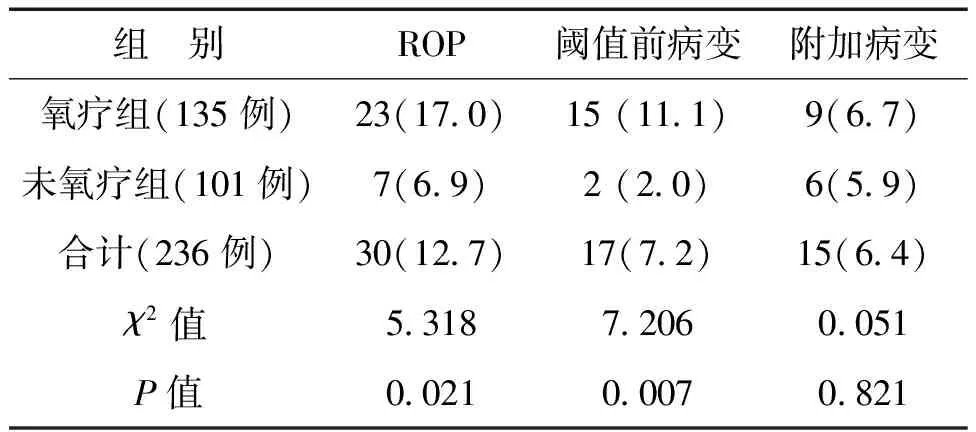
组 别ROP阈值前病变附加病变氧疗组(135例)23(17.0)15 (11.1)9(6.7)未氧疗组(101例)7(6.9)2 (2.0)6(5.9)合计(236例)30(12.7)17(7.2)15(6.4)χ2值5.3187.2060.051P值0.0210.0070.821
三、正常眼底组与ROP组临床合并症和治疗因素的比较
两组间合并症比较,其中患败血症、颅内出血的百分率比较差异有统计学意义,患RDS、使用固尔苏、呼吸暂停的差异无统计学意义(P均>0.05);两组间早产儿治疗因素比较,输血的差异有统计学意义,禁食>7 d无统计学意义,见表3。
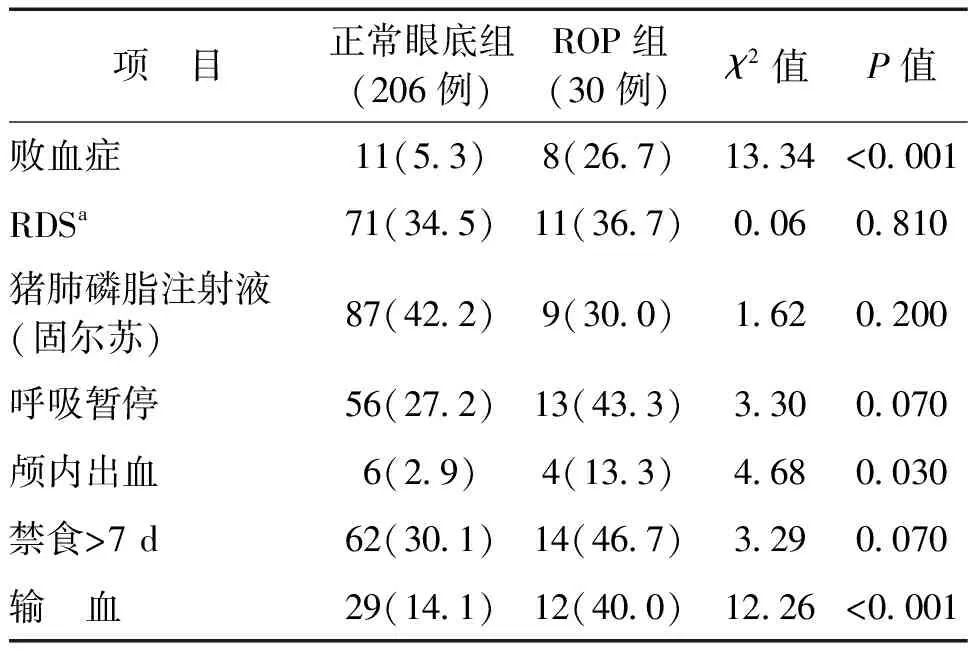
表3 正常眼底组与ROP组临床合并症及治疗因素比较 例(%)
四、早产儿其他眼底病变情况
236例新生儿(472只眼)中,视网膜渗出18例(7.6%),视网膜出血(局部有Roth斑)15例(6.4%),经过随诊这些眼底病变均消退。
讨 论
本研究胎龄28~30周的早产儿氧疗组ROP的发病率高于非氧疗组,且比较差异有统计学意义。有研究显示ROP发病的根本原因是早产儿视网膜未发育成熟。正常足月儿视网膜血管发育非常完善,完全血管化。早产儿视网膜血管发育不完善,存在无血管区,而且胎龄越小,视网膜无血管区越大。大片无血管区视网膜处于缺氧状态,缺氧的视网膜会产生血管生长因子,从而刺激新生血管生长。另外临床上胎龄28~30周的早产儿RDS发病率较高,常常需接受机械通气、持续气道正压通气治疗,根据血气分析调整呼吸机参数,可引起氧分压的波动,低氧血症和高氧血症均可诱发视网膜血管增生性改变,有研究显示长时间高浓度吸氧与ROP的发生率有明显的正相关[1]。早产儿各脏器抗氧化酶相对缺乏,加上视网膜细胞富含多不饱和脂肪酸,使之易受到氧自由基的攻击而发生脂质过氧化损伤。ROP形成的初始阶段发生于出生30~32周左右,此阶段氧气的吸入可诱发ROP的形成。氧气吸入抑制血管内皮生长因子的表达,从而抑制血管的正常生长。早产儿出生后4周内氧气的吸入可增加ROP的发生。但另有研究显示低流量合理的氧疗并不增加ROP的发病率[5]。
本研究中,在相同氧疗条件下,31~33周和34~36周患儿ROP的发病率低于胎龄28~30周组,提示小胎龄是ROP的危险因素。ROP发病的根本原因是早产儿视网膜未发育成熟,与早产儿视网膜结构直接相关,一般来讲胎龄越小的早产儿视网膜发育越不成熟,因此ROP的发病率也越高。本研究中不吸氧组也出现ROP,提示吸氧不一定是发生ROP的必然因素,或许与基因易感性相关[6]。
虽然氧疗不是引发ROP的必然因素,但是国内外专家学者大量研究证实氧疗对ROP的形成起着至关重要的作用[7-8]。国外学者认为,新生儿出生的早期以及随后的几个星期里,在氧疗过程中出现高氧血症是危险的,因其可诱导新生血管形成,因此建议监测血氧饱和度和氧分压,使新生儿早期血液处于较低的氧含量状态,氧分压维持在50~70 mm Hg(1 mm Hg=0.133 kPa) 即可[9-10]。
本研究附加病变的患儿均表现为后极部视网膜血管扩张、迂曲,我院眼科ROP筛查的医师非常重视,隔一日即复查,直到患儿后极部视网膜血管正常,主要是为了预防急进性后极部ROP(AP-ROP),此病发展迅速,如果不治疗,数周内就会发展至全视网膜脱离[11]。
本研究显示新生儿败血症是ROP的危险因素,国外学者研究显示早发和晚发败血症均会增加ROP的发病率,血循环中的感染和炎症产物可直接损伤发育中的视网膜,此外炎症和氧化应激可增加与氧疗相关的ROP的发病率,因此预防感染显得非常重要[12]。
本研究显示输血和颅内出血是ROP的危险因素,与其他学者研究结果一致[13-14]。因输血时会造成血压和血氧的波动,反复的血氧和血压波动可能是ROP发生和发展的重要因素,还可能因为成人与新生儿血红蛋白氧解离曲线不同,相同的血氧饱和度时,成人的血红蛋白供给新生儿视网膜更多的氧气,因此要严格按照早产儿的输血指征进行输血,不主张对红细胞压积低但无临床症状的患儿轻易进行输血。
本研究中ROP患儿与正常眼底组患儿比较,患RDS、使用固尔苏比较差异无统计学意义,考虑可能是随着近年来围产医学的进步,产前地塞米松的常规应用,产后固尔苏早期预防性应用,减少了机械通气的使用,避免血氧分压的波动,而且减少了呼吸机相关性肺炎、肺出血等并发症的发生,从而也减少了ROP的发病率。
在呼吸暂停和禁食超过7 d的患儿中,ROP患儿与正常眼底组患儿比较差异无统计学意义,说明呼吸暂停和禁食超过7 d对ROP的发生影响不大,但本研究病例数较少,需进一步分析比较治疗中的相关因素。最近国外学者通过对ROP的病理生理学研究得出血管内皮生长因子(VEGF)在ROP的发病中起着至关重要的作用的结论,因此提出VEGF抑制剂治疗的可行性[15]。
综上所述,由于ROP可由多因素诱导,因此多种预防策略可以实施,如产科医师做好产前检查及咨询,预防出现极低出生体质量儿和超低出生体质量儿。国外研究显示予极低出生体质量儿母乳喂养可以有效预防ROP的发生[16]。另外,减少新生儿败血症的发病率,由有经验的眼科医师按时做早产儿眼底筛查也尤为重要,这可使在治疗窗内的患儿及时得到治疗,防止发生不良后果。
[1] 赵有为,傅万海.早产儿视网膜病的影响因素.实用儿科临床杂志,2011,26:600-601,615.
[2] 储昭节,王雨生.我国大陆地区近20年早产儿视网膜发病概况.中华眼科杂志,2012,48:179-183.
[3] 何鲜桂,朱剑锋,徐洪妹,等.上海市盲童学校学生视力状况及致盲原因调查分析.中华眼视光学与视觉科学杂志,2011,13:382-386.
[4] International Committee for the Classification of Retinopathy of Prematurity. The international classification of retinopathy of prematurity revisited. Arch Ophthalmology,2005,123:991.
[5] 彭娟,沙翔垠、杨瑞明,等.妊娠并发症及围产期感染与早产儿视网膜病变的关系.眼科新进展,2012,32:341-343.
[6] Mohamed S,Schaa K,Cooper ME,et al. Genetic contributions to the development of retinopathy of prematurity. Pediatr Res,2009,65:193-197.
[7] 李秋平,王宗华,李耀宇,等.早产儿视网膜病变筛查分析.中华眼科杂志,2012,48:903-907.
[8] 苏钰,陈长征,李璐,等.湖北地区早产儿视网膜病变筛查结果及相关因素分析.中华眼底病杂志,2012,28:53-56.
[9] Chen ML, Smith LE, Dammann CE, et al. High or low oxygen saturation and severe retinopathy of prematurity:a meta-analysis. Pediatr,2010,125:e1483-1492.
[10] Abrishami M, Maemori GA, Boskabadi H, et al. Incidence and risk factors of retinopathy of prematurity in mashhad, northeast iran. Iran Red Crescent Med J,2013,15:229-233.
[11] 丁小燕,雷蕾,李涛,等.急进性后极部早产儿视网膜病变的临床进程及疗效观察.中国实用眼科杂志,2009,27:958-961.
[12] Borroni C, Carlevaro C, Morzenti S, et al. Survey on retinopathy of prematurity (ROP) in Italy. Ital J Pediatr,2013,39:39-43.
[13] Kumar P, Sankar MJ, Deorari A, et al. Risk factors for severe retinopathy of prematurity in preterm low birth weight neonates. Indian J Pediatr,2011,78: 812-816.
[14] 罗黎力,陈大鹏,屈艺,等.早产儿218例视网膜病变筛查分析.中华实用儿科临床杂志,2013,28:1058-1060.
[15] Cavallaro G , Filippi L, Bagnoli P, et al. The pathophysiology of retinopathy of prematurity :an update of previous and recent knowledge. Acta Ophthalmol,2014,92:2-20.
[16] Manzoni P, Stolfi I, Pedicino R, et al.Human milk feeding prevents retinopathy of prematurity (ROP) in preterm VLBW neonates. Early Hum Dev,2013,89:S64-68.
