冠状动脉支架置入术后双联抗血小板疗程进展
2014-07-11黄兆辉周忠江侯玉清
黄兆辉 周忠江 侯玉清
冠状动脉支架置入术是治疗急性心血管事件的介入手段之一,置入的支架能够支撑血管壁,使狭窄或者闭塞的血管再通。但是置入部位容易发生内膜增生性改变,导致支架内再狭窄,影响患者预后。早期应用的是裸金属支架(bare metal stent,BMS),术后6 个月内再狭窄率为20% ~30%。后来研发的药物洗脱支架(drug eluting stent,DES)能够抑制平滑肌增生,使再狭窄率进一步降低(10%以下),但DES 使血管内皮化延迟的同时,容易造成支架内血栓发生。无论置入BMS 还是DES,术后双联抗血小板(双抗)治疗都能够抑制血栓形成,减少心脏缺血事件的再发生率。但另一方面,双抗治疗的同时也存在着出血风险,如卒中、消化道出血等并发症的发生,都会降低患者双抗的获益。因此,术后双抗疗程成为心血管医师所关注的问题。
1. 抗血小板药物的药理学机制
根据药理学的机制不同,抗血小板药物可分为阿司匹林、P2Y12受体拮抗剂、血小板糖蛋白Ⅱb/Ⅲa 抑制剂、磷酸二酯酶抑制剂。(1)阿司匹林通过抑制血小板的环氧化酶(COX)而阻断花生四烯酸转变为前列腺环素(PGI2)和血栓烷A2(TXA2),起到不可逆地抑制血小板活化的作用。(2)腺苷二磷酸(ADP)受体P2Y12受体拮抗剂包括噻吩并吡啶类和环戊基三唑并嘧啶类。噻吩并吡啶类需经过肝代谢产生活性物质,通过阻滞血小板表面的ADP 受体,间接抑制ADP 介导的血小板糖蛋白Ⅱb/Ⅲa 复合物活化,减少血小板聚集,发挥抗血小板作用,起效较慢且不可逆。按其研发与上市时间可分为三代:一代为噻氯匹定,二代为氯吡格雷,三代为普拉格雷。而近年来新研发的拮抗剂:环戊基三唑并嘧啶类可直接作用于ADP 受体以抑制ADP 介导的血小板活化和聚集,作用强、起效快且可逆,如替格瑞洛、坎格瑞洛、依格瑞洛等。(3)血小板糖蛋白Ⅱb/Ⅲa 抑制剂为另一作用机制的抗血小板药物。其通过阻断血小板聚集的最终共同径路,预防纤维蛋白原与血小板交联或抑制其受体,发挥抗血小板聚集作用,代表药物包括阿昔单抗、替罗非班、拉米非班、依替巴肽等,多为静脉制剂,主要于围术期静脉短期使用。(4)磷酸二酯酶抑制剂包括双嘧达莫、西洛他唑等,由于证据不足,不作为经皮冠状动脉介入治疗(PCI)术后常规双抗药物。目前广泛应用的双抗治疗主要选择口服阿司匹林联合氯吡格雷。
2. 双抗术后疗程进展
在20 世纪90 年代初期,还没有双抗治疗的时候,置入BMS 后支架血栓的发生率高达10% ~15%。在双抗治疗(阿司匹林和噻氯吡啶)下,术后12 个月内支架血栓的发生率已降至1%左右,相比华法林,双抗治疗能够降低BMS 置入术后的不良心血管事件(如支架内血栓、急性心肌梗死、心源性猝死)、出血及术后并发症的发生率[1-3],但未能降低支架内再狭窄发生率。
2003 年FDA 批准第一代DES——西罗莫司药物洗脱支架(SES)投入应用。2004 年批准了紫杉醇药物洗脱支架(PES),建议术后接受3 ~6 个月的双抗治疗(阿司匹林和噻氯吡啶)。但后来发现,DES 在减少支架内再狭窄发生率的同时,增加了血管内血栓形成的风险。Eisenstein 等[4]研究发现,在置入BMS 后的6、12、24 个月使用氯吡格雷,患者死亡率和再发心肌梗死发生率比较,差异均无统计学意义;而在置入DES 的患者中,差异有统计学意义,提示延长抗血小板治疗能够降低心血管事件再发风险。根据CURE、CREDO、TRITON-TIMI38 和PLATO 等大型临床研究结果,建议急性冠状动脉综合征(ACS)患者接受阿司匹林和P2Y12受体拮抗剂双抗治疗12 个月,尤其是置入支架的患者。
2010 年欧洲心脏病学会(ESC)发布了关于双抗治疗的疗程推荐:置入BMS 患者术后应用1 个月,置入DES 患者术后应用6 ~12 个月。2011 年美国心脏病学会基金会/美国心脏协会/心血管造影和介入联合会(ACCF/AHA/SCAI)的PCI 指南推荐:阿司匹林应长期使用;因ACS 行PCI 置入支架(BMS 或DES)者应给予P2Y12受体拮抗剂至少12 个月;因非ACS 适应证置入DES 者,若无出血高风险因素,应给予氯吡格雷75 mg/d 至少12 个月;因非ACS 适应证置入BMS者,应给予氯吡格雷至少1 个月,理想为12 个月,若患者出血风险持续增高,则至少给予氯吡格雷2 周[5]。2013 抗血小板治疗中国专家共识对置入支架后双抗疗程的建议:如无禁忌,PCI 术后阿司匹林75 ~150 mg/d 长期维持,接受BMS 置入的非ACS 患者术后合用氯吡格雷75 mg/d 双抗治疗至少1 个月,最好持续12 个月,接受DES 置入的患者至少双抗治疗12 个月[6]。
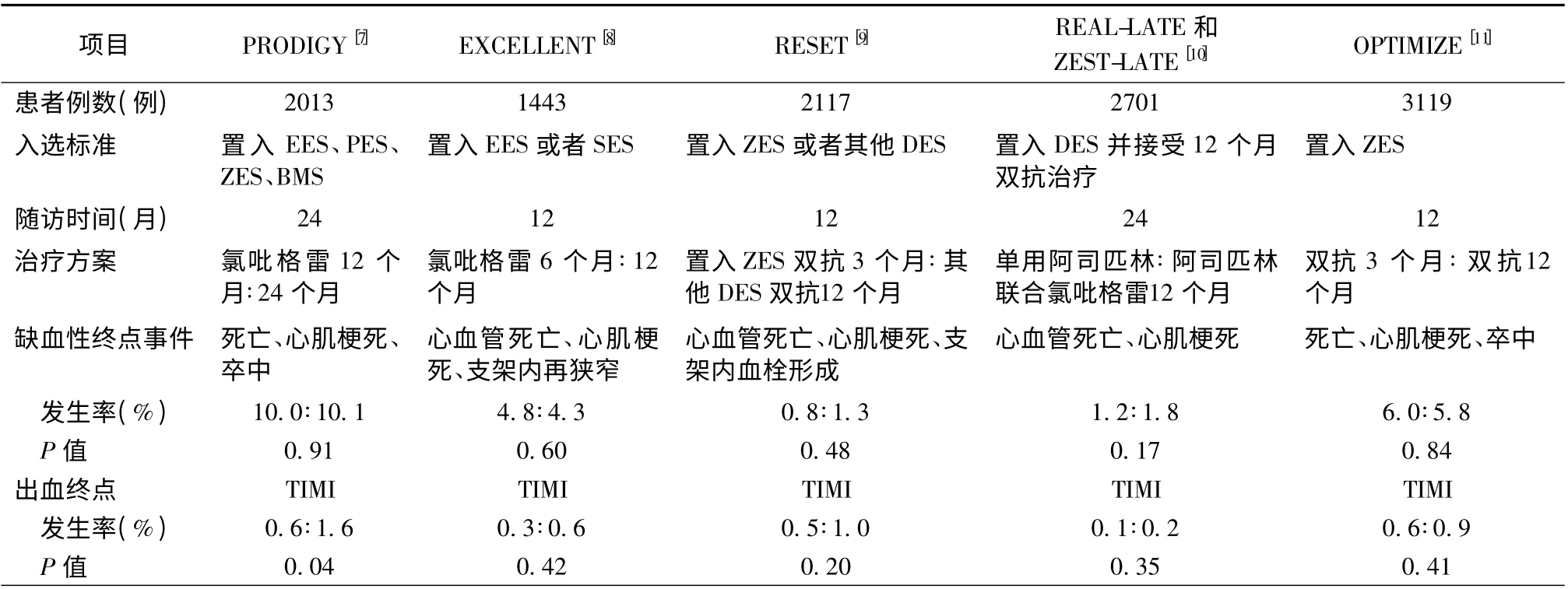
表1 近年来关于双抗疗程的大型临床对比研究
推荐只提供了一个接受双抗疗程的最低底线,但何时可以终止用药并未明确说明。许多患者接受双抗治疗不止1年,可能2 年或者更长,但延长双抗疗程是否使患者获益仍是问题。近几年来对双抗疗程的研究较多(表1),2012 年的PRODIGY 研究[7]表明,服用氯吡格雷24 个月与6 个月比较,终点死亡事件并未显著降低,而出血风险显著增加。随着DES 的改进,对置入DES 患者术后接受12 个月双抗治疗的传统策略提出新的疑问:缩短术后双抗疗程是否会使患者更加受益。随后,双抗治疗的关注点从延长疗程转为缩短疗程。
2012 年EXCELLENT 研究[8]最主要的发现在于,DES 支架[依维莫司药物洗脱支架(EES)或西罗莫司药物洗脱支架(SES)]置入后6 个月的双抗治疗在主要终点靶血管失败率和次要终点(包括死亡、心肌梗死、再次血运重建或主要不良心脑血管事件)均不劣于12 个月的双抗治疗,提示DES 置入后双抗治疗6 个月即可,12 个月的双抗方案并未显著增加临床获益。同年发表的RESET 研究[9]表明,置入佐他莫司药物洗脱支架(ZES)进行3 个月双抗治疗与置入其他DES 患者进行12 个月双抗治疗在患者获益方面比较,差异无统计学意义。
2012 年发表在JAMA 上的一篇包含4 个临床试验的荟萃分析[12]表明,接受大于12 个月的双抗治疗不仅未给患者带来临床获益[死亡率(OR 1.15,95% CI 0.85 ~1.54),心肌梗死(OR 0.95,95% CI 0.66 ~1.36),支架内血栓(OR 0.88,95% CI 0.43 ~1.81)],反而增加了出血风险(OR 2.64,95% CI 1.31 ~5.30)。
Feres 等[11]认为,并非所有的药物洗脱支架都需要相同长度的双抗治疗时间,置入第二代药物洗脱支架或许并不需要长期进行双抗治疗。研究显示,对于置入DES 的患者,双抗治疗3 个月获益并不劣于12 个月,这给PCI 术后出血风险高的患者带来新的治疗策略。该研究共纳入接受ZES 置入的患者3119 例,并随机分成两组,一组接受3 个月双抗治疗,另一组接受12 个月的双抗治疗。研究主要终点为各种原因引起的全因死亡率、心肌梗死、卒中以及大出血。结果表明,两组主要终点事件发生率比较,差异无统计学意义(2.6%比2.6%;HR 1.03,95% CI 0.66 ~1.60);两组支架内血栓发生率比较,差异无统计学意义(0.3%比0.1%;HR 3.97,95% CI 0.44 ~35.49);两组主要不良心血管事件比较,差异无统计学意义(5.3% 比4.3%;HR 1.22,95% CI 0.88 ~1.70)[11]。
最 近 一 项 包 括 OPTIMIZE、PRODIGY、RESET 和EXCELLENT 等临床试验的荟萃分析[13]表明,长期(>12 个月)双抗治疗与短期(<6 个月)双抗治疗相比,并未给患者带来更大获益,且增加了出血等并发症的风险。该项荟萃分析仅纳入置入DES 的患者,结果显示,长期双抗治疗并未降低全因死亡(OR 0.89,95% CI 0.67 ~1.17,P =0.4)、心肌梗死(OR 1.16,95% CI 0.85 ~1.57,P=0.35)、心源性死亡(OR 0.88,95% CI 0.61 ~1.25,P=0.47)、支架内血栓形成(OR 1.29,95% CI 0.76 ~2.21,P =0.35)或者脑血管意外(OR 0.73,95% CI 0.41 ~1.27,P =0.26)等发生率,但与TIMI 主要出血风险相关(OR 0.51,95% CI 0.29 ~0.89,P=0.02)。
Silber 等[14]回顾分析了4 个临床研究、共4896 例稳定型冠状动脉疾病(CAD)或ACS 患者的数据,观察置入Resolute ZES(美敦力)后12 个月内的用药情况,并在此基础上将患者分为3 组:无中断组(3827 例)、1 个月内中断组(166 例)以及1 ~12 个月间中断组(903 例,60%在6 个月后中断)。结果显示,术后1 个月内中断双抗治疗时间>14 d的患者中,心脏死亡或靶血管心肌梗死的发生率为6.84%。术后1 ~12 个月间停药14 d 以上的患者中,心脏死亡或靶血管心肌梗死的发生率为1.41%,1 年内坚持服药的患者此类事件的发生率为4.08%。共2309 例患者的出血数据可用,其中34 例出血发生在持续服药的患者中,2 例出血发生在1 ~12 个月间中断服药的患者中,但在术后1 个月内中断服药的患者中,未出现出血事件[14]。表明1 个月内停用双抗治疗不安全,1 个月后中断双抗可能相对安全,这让医师和患者更安心,尤其部分患者由于种种突发原因,不得不在推荐用药期前暂停或终止双抗治疗。
虽然指南建议双抗治疗12 个月,但是有较多研究表明延长双抗疗程并未带来获益,反而增加了出血风险。考虑何时停止双抗治疗时应该先评估患者的出血风险,以期减少不必要的出血事件发生。
3. 评估出血风险
抗血小板治疗引起大出血时危害大,直接影响患者生存转归,平衡抗血小板获益与出血风险已成为临床亟待解决的问题。针对出血和缺血的相关因素存在显著重叠,如心率、收缩压、肾功能及心力衰竭等,是出血事件的危险因素,也是缺血事件的危险因素。所以缺血风险高的人群也存在较高的出血风险,在选择抗血小板策略时要同时注意缺血和出血风险,评估ACS 患者缺血风险有GRACE 评分,评估出血风险有CRUSADE 评分,2013 年AHA/ACC 指南也肯定了CRUSADE 对非ST 段抬高ACS 风险评估,并建议在ST 段抬高ACS 患者中推广。其中CRUSADE 评分中,高危以上的患者抗血小板治疗出血风险增加24 倍,分值为30 者死亡率增加23 倍[15-16]。
综上所述,从BMS 到第一代DES 的应用,双抗疗程从1个月延长到至少12 个月,随着第二代DES 的投入使用,又发现大于12 个月的疗程并未给患者带来更多的获益,反而增加出血风险,研究人员又尝试从6 个月、3 个月、1 个月来探索双抗疗程的最低底线。随着新一代生物可降解涂层药物洗脱支架(drug eluting bioresorbable vascular scaffold,BVS)在欧洲上市并且进入广泛的临床研究,未来PCI 术后患者也许能够缩短双抗治疗的时间,以达到在减少缺血事件发生的同时降低出血风险。而双抗治疗的策略也应根据不同出血风险的人群作出相应改变,对于高出血风险人群应该尽可能缩短双抗疗程,而对于低出血风险人群并且可耐受者予以延长疗程,最后达到个体规范化治疗,使患者术后获益最大化。
[1]Bertrand ME,Legrand V, Boland J, et al. Randomized multicenter comparison of conventional anticoagulation versus antiplatelet therapy in unplanned and elective coronary stenting:the Full Anticoagulation Versus Aspirin and Ticlopidine(FANTASTIC)study. Circulation,1998,98:1597-1603.
[2]Schmig A,Neumann FJ,Kastrati A,et al. A randomized comparison of antiplatelet and anticoagulant therapy after the placement of coronary-artery stents. N Engl J Med,1996,334:1084-1089.
[3]Leon MB,Baim DS,Popma JJ,et al. Stent Anticoagulation Restenosis Study Investigators. A clinical trial comparing three antithrombotic-drug regimens after coronary-artery stenting. N Engl J Med,1998,339:1665-1671.
[4]Eisenstein EL,Anstrom KJ,Kong DF,et al. Clopidogrel use and long-term clinical outcomes after drug-eluting stent implantation.JAMA,2007,297:159-168.
[5]Levine GN,Bates ER,Blankenship JC,et al. 2011ACCF/AHA/SCAI guideline for percutaneous coronary intervention:executive summary:are port of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guide lines and the Society for Cardiovascular Angiography and Interventions. Circulation,2011,124:2574-2609.
[6]中华医学会心血管病学分会,中华心血管病杂志编辑委员会. 2013 抗血小板治疗中国专家共识. 中华心血管病杂志,2013,4:183-194.
[7]Valgimigli M,Campo G,Monti M,et al. Short-versus long-term duration of dual-antiplatelet therapy after coronary stenting:a randomized multicenter trial. Circulation,2012,125:2015-2026.
[8]Gwon HC,Hahn JY,Park KW,et al. Six-month versus 12-month dual antiplatelet therapy after implantation of drug-eluting stents:the Efficacy of Xience/Promus Versus Cypher to Reduce Late Loss After Stenting (EXCELLENT)randomized,multicenter study. Circulation,2012,125:505-513.
[9]Kim BK,Hong MK,Shin DH,et al. A new strategy for discontinuation of dual antiplatelet therapy:the RESET Trial(REal Safety and Efficacy of 3-month dual antiplatelet Therapy following Endeavor zotarolimus-eluting stent implantation). J Am Coll Cardiol,2012,60:1340-1348.
[10]Park SJ,Park DW,Kim YH,et al. Duration of dual antiplatelet therapy after implantation of drug-eluting stents. N Engl J Med,2010,362:1374-1382.
[11]Feres F,Costa RA,Abizaid A,et al. Three vs twelve months of dual antiplatelet therapy after zotarolimus-eluting stents:the OPTIMIZE randomized trial. JAMA,2013,310:2510-22.
[12]Cassese S,Byrne RA,Tada T,et al.Clinical impact of extended dual antiplatelet therapy after percutaneous coronary interventions in the drug-eluting stent era:a meta-analysis of randomized trials. Eur Heart J,2012,33:3078-3087.
[13]Pandit A,Giri S,Hakim FA,et al. Shorter (≤6 months)versus longer (≥12 months)duration dual antiplatelet therapy after drug eluting stents:A meta-analysis of randomized clinical trials.Catheter Cardiovasc Interv,2014. [Epub ahead of print]
[14]Silber S,Kirtane AJ,Belardi JA,et al. Lack of association between dual antiplatelet therapy use and stent thrombosis between 1 and 12 months following resolute zotarolimus-eluting stent implantation. Eur Heart J,2014,35:1949-1956.
[15]O'Gara PT,Kushner FG,Ascheim DD,et al. 2013 ACCF/AHA guideline for the management of ST-elevation myocardial infarction:executive summary:a report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines. Circulation,2013,127:529-555.
[16]Mehran R,Rao SV,Bhatt DL,et al. Standardized bleeding definitions for cardiovascular clinical trials:a consensus report from the bleeding academic research consortium. Circulation,2011,123:2736-2747.
