十二指肠腺癌的X线和CT诊断对比研究
2014-06-28山东省泰安市第四人民医院放射科山东泰安271000
山东省泰安市第四人民医院放射科(山东 泰安 271000)
葛绪波
十二指肠腺癌的X线和CT诊断对比研究
山东省泰安市第四人民医院放射科(山东 泰安 271000)
葛绪波
目的 探讨分析胃肠双对比造影及CT对十二指肠腺癌的诊断价值。方法 回顾性分析18例经病理证实的十二指肠腺癌的胃肠双对比造影与CT表现,全部病例术前均行上消化道钡餐及螺旋CT平扫和增强扫描,对原始图像数据再行MPR重建。将胃肠双对比造影与CT检查结果进行对照。结果 18例十二指肠腺癌胃肠双对比造影诊断8例,诊断正确率44.4%,CT诊断15例,诊断正确率83.3%,二者比较差异有统计学意义,CT平扫和增强具有较高的诊断正确率。结论 胃肠双对比造影在十二指肠腺癌中的诊断具有局限性,不能显示肠腔外情况,CT平扫与增强检查,对十二指肠腺癌的诊断与鉴别诊断有重要价值。
十二指肠腺癌;体层摄影术;X线计算机
原发性十二指肠腺癌的发病率较低,但其临床表现变化较多,再加上其解剖位置较特殊,周围毗邻关系复杂,导致临床易与其它疾病混淆,使该病的临床诊断和鉴别诊断有一定困难[1]。本文回顾性分析经手术病理证实的18例原发性十二指肠腺癌的影像资料,旨在提高对十二指肠腺癌的影像诊断及鉴别诊断的能力。
1 材料与方法
1.1 临床资料本组18例中,男性11例,女性7例,年龄37~77岁,平均年龄61.4岁。主要临床表现为上腹部不适伴肿块13例,食欲减退伴短期体重减轻8例,伴有恶心、进食后呕吐7例,黑便4例,黄疸4例,部分病例同时伴有上述多组症状。全组病例手术后均获得组织细胞学诊断。
1.2 检查方法18例均行上消化道钡餐检查,采用GE数字胃肠X线机行低张气钡双重造影,检查前5min肌注654-2注射液20mg,口服钡剂后加服产气粉10g,嘱患者连续翻转,使钡剂及气体均匀混合,选择合适体位便于充分显示病变。
所有病例均行CT平扫,15例行平扫+增强扫描。CT机使用GE lightspeed 4排螺旋CT机,为了更好地显示病变形态及范围,于检查前半小时及临检前服温开水800~1000ml,使肠管充分扩张,行常规上腹部平扫,检查层厚5mm,层距5mm,螺距1.3。增强扫描经肘静脉注射非离子型造影剂碘佛醇80~100ml,流速2~3ml/s,行三期增强扫描。对原始图像数据进行薄层重组后传送至AW4.0工作站,进行图像后处理。
2 结 果
2.1 病变部位、影像表现病变位于十二指肠降部9例,壶腹部肿瘤6例,水平部3例;胃肠双对比造影表现,主要包括息肉型、溃疡型、浸润型三种形式,早期表现主要以息肉型为主,呈软组织结节状充盈缺损;中晚期主要表现为溃疡型、浸润型,X线下表现为病变部僵硬,钡剂通过受阻,粘膜紊乱、破坏。CT平扫和增强扫描,可见局部软组织肿块影,早期病变呈类圆形或分叶状,3例位于壶腹部引起胆总管梗阻、扩张;中晚期病例局部肠管僵硬、狭窄,肿块可向腔内外生长,动脉、静脉期呈轻至中度强化。其中4例患者出现肝脏或周围淋巴结的转移。
2.2 X线胃肠双对比造影与CT诊断情况对比,见表1。
3 讨 论
在消化道肿瘤中,小肠肿瘤发病率不到2%[2],十二指肠肿瘤包括原发性和继发性肿瘤两种,临床比较少见。十二指肠恶性肿瘤的发病率却占全部小肠肿瘤的33%~45%,临床最常见的病变为十二指肠腺癌,约占十二指肠肿瘤的77%[3,9],该病早期临床表现隐匿容易造成误诊、漏诊,因此临床应给以足够的重视。本组共收集十二指肠腺癌18例,进行回顾性分析、总结,旨在加深对该病的认识,提高诊断水平。
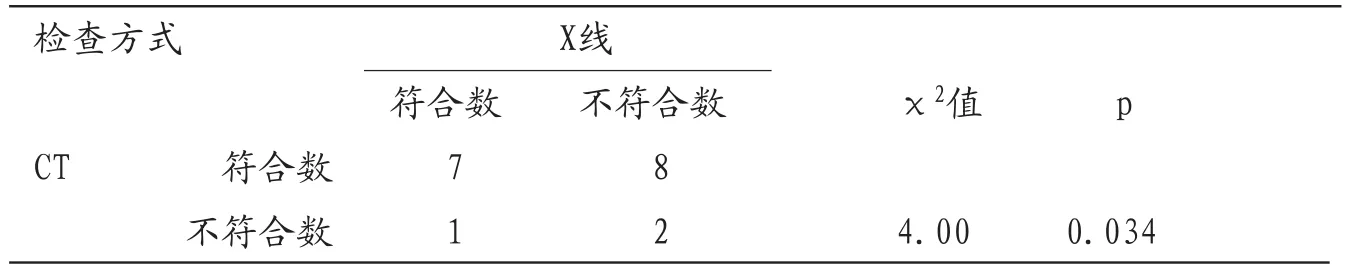
表1 18例原发十二指肠腺癌的X线与CT诊断符合率对比

图1-4 为同一患者CT横断面图像,分别为平扫、动脉期、静脉期及延迟期表现,图5为冠状面重组图像:十二指肠壶腹部肠壁明显不规则增厚,管腔狭窄,增强扫描病变明显强化。局部胰头区结构模糊,分界不清,提示受累。病理报告高分化壶腹部腺癌,侵及十二指肠壁及周边胰腺。图6-8为CT横断面图像,分别为平扫、动脉期、静脉期表现,可见十二指肠壶腹部肠壁不规则增厚,与周围分界不清,管腔狭窄,合并有胆总管扩张,增强扫描病变明显强化。误诊为壶腹部良性占位病变。病理报告十二指肠+下段胆管)粘液腺癌,可见大量印戒细胞,侵至肠壁全层。
目前临床常用的诊断十二指肠腺癌的影像学方法主要有胃肠双对比造影及CT检查。胃肠双对比造影操作简单,临床应用较广泛,但对于该病引起上消化道梗阻的患者,无法显示病变全貌,从而影响诊断结果。近年来,CT临床应用越来越广泛,在诊断十二指肠腺癌中也体现出其特有的优势,CT可清晰地显示病变向腔内、外生长的形态及范围;观察病变与周围重要脏器如胰腺、门静脉、下腔静脉及腹主动脉的关系;是否有淋巴结及临近脏器的转移等。
本组2例胃肠双对比造影因十二指肠不全梗阻而诊断不清,内镜组织活检为慢性炎症。CT平扫示:十二指肠降段肠腔不规则狭窄,肠壁不均匀性明显增厚,CT值40Hu左右,增强CT扫描显示病变处明显增强,CT值达100Hu左右,病变内侧与胰头间隙模糊,分界不清,腹膜后见肿大淋巴结,CT诊断为十二指肠恶性肿瘤(见附图1-5)。术中证实十二指肠壁增厚不规则、僵硬并侵犯胰头,行胰十二指肠切除术。
本组1例影像表现为十二指肠大乳头处局限性半圆形软组织结节灶,边缘光整,增强病变可见中度强化,胆总管可见中度扩张,上消化道钡餐及CT均诊断为十二指肠良性占位病变,病理诊断为黏液腺癌(见附图6-8)。回顾性分析局部肠壁明显增厚,与正常肠壁分界不清,合并有胆总管扩张,应考虑恶性占位可能,与文献报道腺瘤和腺癌鉴别主要是腺癌伴有局部肠壁增厚,与肠壁间无明确边界[4],今后诊断时应提高警惕。
本组胃肠双对比造影诊断符合率较低,约44.4%,综合分析主要是早期病变,尤其仅局限于肠壁增厚,未形成明显结节灶时,胃肠双对比造影容易漏诊。病变发展产生严重梗阻时,胃肠双对比造影不能显示病变全貌,容易造成误诊。本组CT诊断符合率较高,约83.3%,笔者体会,CT检查十二指肠病变成功的关键是做好扫描前的准备和口服对比剂,一般检查前应禁食8h以上,避免肠内容物造成假象和伪影。建议多采用口服温开水充盈十二指肠,较之口服稀释对比剂能较好的显示局限性结节灶、增厚的肠壁,尤其能较好的观察增强情况,并能较好显示乳头部正常解剖表现及变异而有助于对病变的诊断。
综上所述,CT检查十二指肠肿瘤是一种快速、安全、无创伤的检查方法,不但能检查十二指肠乳头病变的大小,还能够观察病变周围组织结构的改变及明确肿瘤侵犯范围[5,8]。CT检查可清楚显示肿块大小、累及范围、区域淋巴结有无肿大及梗阻部位以上扩张的胆胰管[6,7],对诊断、术前及预后评估有很大帮助,弥补了胃肠双对比造影检查的不足,两者结合科明显提高十二指肠腺癌的诊断符合率。总之,CT检查不仅可以充分显示十二指肠肿块的部位、大小、形态、毗邻、血供及特异的血流动力学改变,有助于揭示病变的性质和累及范围,而且CT对十二指肠肿瘤诊断准确率较高,并可提供术前分期证据和判断预后情况,因此可作为十二指肠肿瘤检查的重要手段。
1. 张依琴,陈九如.十二指肠肿瘤的影像学诊断和评价[J].医学影像学杂志,2001,11:225-229.
2. 陈九如,陈克敏,张依勤,等.小肠肿瘤的影像学诊断[J].中国医学计算机成像杂志,2001,7(2):93-102.
3. 夏瑞明,章士正,张汗良,等.十二指肠恶性肿瘤的C T诊断与鉴别诊断[J].实用放射学杂志,2005,21(1):48-50.
4. 隗志峰,滑炎卿,张爱平,等.十二指肠肿瘤的MSCT诊断[J].医学影像学杂志,2011,21(5):695-698.
5. 侯中华,谢明国,赵一蓉,等.十二指肠乳头恶性肿瘤的CT诊断[J].中国CT和MRI杂志,2010,8(2):41-43.
6. 石俊英,郑红伟,弓莉, 等.64层CT及三维重建技术对十二指肠乳头癌的诊断价值[J].中国CT和MRI杂志,2013,11(2):78-80.
7. 李曦,邹兵.十二指肠隆起样病变43例临床分析[J].罕少疾病杂志,2010,17(1):5-7.
8. 李国鸿,胡剑波.小肠腺癌的螺旋CT诊断[J].罕少疾病杂志,2013,20(3):33-36.
9. 胡枋,马英杰.原发性十二指肠恶性肿瘤30例诊治体会[J].中国医刊,2009,22(3):41-42.
(本文编辑:谢婷婷)
Comparative Study of X-ray and CT in the Diagnosis of Duodenal Adenocarcinoma
GE Xu-bo.
Department of radiology, The Fourth People's Hospital of Tai'an city,Shandong Province, 271000
ract] Objectivective Analyze the diagnostic value of double contrast radiography and CT in duodenal adenocarcinoma. Methodsthods Retrospective analyzed the gastrointestinal double contrast radiography and CT images of 18 patients with duodenal adenocarcinoma before surgery, all cases were confirmed by pathology. The multi-planar reformation (MPR) were respectively performed. The result of gastrointestinal double contrast radiography and CT were compared by using statistical method. Resultssults Gastrointestinal double contrast radiography diagnosis 8 cases in the 18 cases of adenocarcinoma of the duodenum. The accuracy rate is 44.4%, the accuracy rate of CT is 83.3%. There was statistically significant difference between the double contrast radiography and CT. Conclusionusion Gastrointestinal double contrast radiography has its limitation in the diagnosis of duodenal adenocarcinoma. CT plain and enhancement scan has important value in the diagnosis and differential diagnosis of duodenal adenocarcinoma.
rds] Duodenal Tumor; Tomography; X-ray Computed
R445.3;R735.31
A
10.3969/j.issn.1672-5131.2014.03.24
2014-04-15
葛绪波
