72例新生儿早期先天性梅毒临床分析
2014-06-07胡旭红杜逸亭罗晓红
胡旭红,杜逸亭,罗晓红
72例新生儿早期先天性梅毒临床分析
胡旭红,杜逸亭,罗晓红
目的探讨新生儿早期先天性梅毒的临床特点及防治方法。方法将72例诊断为先天性梅毒的新生儿,按孕母怀孕期间是否进行驱梅治疗分为治疗组和未治疗组,对临床资料进行回顾性分析。结果新生儿早期先天性梅毒的临床表现多种多样;治疗组早产、小于胎龄儿及器官损伤发生率明显低于未治疗组(P<0.05);早期应用青霉素治疗先天性梅毒具有良好疗效。结论新生儿早期先天性梅毒多由母婴垂直传播所致,临床表现多样,孕母在孕期未治疗的先天性梅毒患儿出生后临床表现较重。新生儿科医师须提高对先天性梅毒发病的认识并给予积极的治疗,可缓解病情并显著改善预后。
梅毒;胎儿疾病;婴儿,新生;母亲
1 对象与方法
1.1 对象我院新生儿科2007年1月—2012年
12月住院的先天性梅毒患儿72例,先天性梅毒的诊断参照《实用儿科学》[1]。
1.2 方法72例按孕母怀孕期间是否进行驱梅治疗分为治疗组(13例)和未治疗组(59例),对2组临床资料进行回顾性分析。
1.3 统计学处理采用SPSS 13.0软件进行统计分析,组间率的比较采用χ2检验,P<0.05表示差异有统计学意义。
2 结果
2.1 一般资料72例中男41例,女31例;剖宫产34例,自然产38例;早产48例,其中小于胎龄儿30例。入院时日龄:60例<24 h,9例1~3 d,2例3~7 d,1例>7 d。出生窒息29例。青霉素治疗前血清生化异常61例,血常规异常44例,脑脊液检查异常10例(10/38),50例快速血浆反应素试验(RPR)滴度为1∶8~1∶32,22例为1∶64~1∶128。治疗组13例至分娩时孕母RPR滴度下降1倍以上。早产及小于胎龄儿的发生率比较,治疗组明显低于未治疗组,差异有统计学意义(χ2=11.276,P=0.001)(表1)。
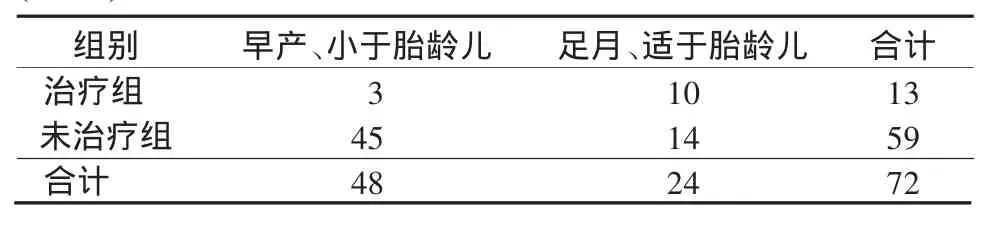
表1 2组早产及小于胎龄儿发生情况比较(例)Table 1 Comparison of the incidence of premature delivery and small for gestational age between the two groups (cases)
2.2 临床表现入院时就诊原因(主诉)为:出生时孕周低(48例,66.67%)、气促及皮肤青紫(32例,44.44%)、出生窒息(29例,40.28%)、孕母在孕期确诊梅毒(13例,18.06%)、皮疹及表皮脱落(9例,12.50%)、黄疸(6例,8.33%)和抽搐(3例,4.17%)。临床表现中血液系统损伤44例(61.11%),呼吸系统损伤40例(55.56%)(其中呼吸机辅助通气19例),皮肤损伤38例(52.78%),胃肠道损伤34例(47.22%),肝大及肝损伤32例(44.44%),心肌损伤20例(27.78%),病理性黄疸16例(22.22%),骨损伤15例(20.83%),肾损伤14例(19.44%),黏膜损伤12例(16.67%),神经系统损伤10例(13.89%),下肢水肿6例(8.33%)。另有9例(12.50%)无早期先天性梅毒临床表现(隐性梅毒)。72例中发生多器官系统(3个及以上器官系统)损伤39例(54.17%),其中治疗组1例,未治疗组38例。治疗组中1例多器官系统损伤患儿为孕母因青霉素过敏而接受红霉素治疗者(表2)。2组器官系统损伤发生率比较差异有统计学意义(χ2=13.802,P=0.000)。

表2 2组器官系统损伤情况比较(例)Table 2 Com parison of organ damage between the two groups(cases)
2.3 治疗及转归所有患儿均经青霉素治疗,以50 000 U/kg静脉滴注,出生7 d内1次/12h,出生7 d后1次/8h,合并神经梅毒者加用头孢曲松100 mg/(kg·d)。治疗1周后大部分患儿皮疹消失、呼吸困难明显缓解、腹胀好转、消化道出血减轻或消失,继续青霉素治疗至总疗程10~14 d。除6位家属放弃治疗签字出院外,其余患儿出院时RPR抗体滴度均下降50%以上,血常规检查白细胞计数及分类正常,血小板计数和血生化基本正常。7例复查脑脊液均有好转,4例恢复正常。治疗期间未出现不良反应,无一例死亡。
3 讨论
新生儿先天性梅毒是多器官感染性疾病,由母婴垂直传播所致,临床表现多种多样,为诊疗带来难度[2]。本组中早产及小于胎龄儿居多,发病早,入院时主诉多为早产、气促发绀、窒息、皮疹或脱皮、黄疸等。有临床表现者以多器官系统损伤为主,分别为血液、呼吸、皮肤、胃肠道、肝脏等损伤,器官系统损伤分布与其他报道[3-5]略有不同。治疗组中9例(12.50%)无梅毒特异表现,与有关新生儿隐性梅毒或新生儿先天潜伏梅毒的报道一致[2,6]。有资料显示隐性梅毒患儿多为孕母在孕期已接受驱梅治疗,或妊娠晚期感染梅毒后所生[7]。随着产前常规梅毒血清学筛查的推广,在采取相应的治疗干预后,新生儿先天性梅毒更多地以这种无症状的形式存在[8],应引起新生儿科医生的高度重视。
孕母感染梅毒后,梅毒螺旋体可通过胎盘直接感染胎儿,也可先经胎膜感染羊水而进入胎儿循环,因此妊娠任何时期都能发生先天性梅毒,胎儿感染的风险随妊娠进程而增大[9-10]。本研究中,与治疗组相比,未治疗组早产儿和小于胎龄儿发生率明显升高,先天性梅毒的临床症状和体征均较重,多器官损伤发生率高,差异均有统计学意义。这与李海英等[5]和颜薇等[11]报道一致。因孕晚期感染梅毒仍有产出隐性或轻症先天性梅毒患儿的可能,故应在孕早期、晚期、高危感染孕妇分娩前后加强梅毒筛查,进行积极正规的治疗,可降低先天性梅毒发生率,或减轻先天性梅毒的器官损伤,改善梅毒新生儿预后。
尽管先天性梅毒新生儿有多种多样的器官系统损伤表现,严重者甚至危及生命,但若早期识别并确诊,积极治疗后多预后良好。青霉素目前仍是抗梅毒治疗的首选药物,尚未发现耐青霉素的梅毒螺旋体株。对青霉素过敏者可考虑使用其他抗生素,如四环素、红霉素和β-内酰酶制剂(尤其第三代头孢菌素)[12-13]。本组72例除6例放弃治疗外,余66例经青霉素正规治疗后均取得满意疗效,临床治愈或好转出院。治疗组有1例因孕母青霉素过敏而使用红霉素治疗,该例有先天性梅毒表现,梅毒血清学检查阳性,提示红霉素对妊娠梅毒治疗效果有限,但因例数太少,临床经验有限,须进一步观察[14]。本组治疗出院后的门诊随访资料不足,也无未经治疗的隐性梅毒患儿随访情况,是为缺憾。查阅其他随访资料,既有出院后半年及1年梅毒血清学抗体消失的报道[3],也有先天性梅毒再发的病例出现[15]。提示新生儿早期先天性梅毒经青霉素正规治疗后,在如何建立门诊随访,包括对患儿父母的梅毒治疗和健康宣教等方面仍有很多工作值得探索。
综上所述,新生儿早期先天性梅毒可无临床表现,也可很早起病。其临床表现形式多样,常缺乏特异性,并且可表现出多器官系统损伤,因此早产儿尤其小于胎龄儿如早期出现血液、皮肤、呼吸道和胃肠道等多器官系统损伤时应予高度重视,及时行梅毒相关检查确诊,并给予积极正确的治疗,多能缓解病情。儿科门诊须建立有效可行的随访机制,并对家属进行充分的梅毒健康宣教,方能巩固前期治疗效果,改善患儿的预后。
[1]诸福棠,胡亚美.实用儿科学[M].7版.北京:人民卫生出版社,2003:1025-1026.
[2]陈超.先天性梅毒的早期诊断及防治[J].中国实用儿科杂志,2004,19(4):202-204.
[3]温伟珍,林日亮,李炎.新生儿先天性梅毒55例临床分析[J].实用预防医学杂志,2011,18(8):1479-1481.
[4]徐建强,万建华.新生儿先天性梅毒各脏器功能损害34例临床分析[J].南昌大学学报(医学版),2010,50(6):78-79.
[5]李海英,蔡晋,吴尤佳,等.新生儿先天性梅毒39例预后与孕母诊治情况的关系[J].交通医学,2011,25(3):310-313.
[6]潘鹏,熊礼宽,周华.新生儿期先天潜伏梅毒的实验室诊断[J].中国麻风皮肤病杂志,2005,21(1):42-44.
[7]叶环,李珊杭.26例早期新生儿无症状先天性梅毒[J].中国妇幼保健,2005,20(9):1092-1093.
[8]欧春怡,苗岩,祖虹.新生儿先天性梅毒的实验室诊断与临床应用[J].中华儿科杂志,2011,49(11):869-871.
[9]杨帆,张荣,周华,等.梅毒螺旋体IgM抗体蛋白印迹试验诊断新生儿胎传梅毒的探讨[J].中华皮肤科杂志,2004,37(6):326-328.
[10]高昂.新生儿先天性梅毒预防及早期诊断探讨[J].中国新生儿科杂志,2011,26(5):300-303.
[11]颜薇,张玉峰,侯银纹.母亲是否治疗对新生儿先天性梅毒发病情况的影响[J].白求恩军医学院学报,2009,7(2):12-13.
[12]马骊.新生儿先天性梅毒32例临床分析[J].儿科药学杂志,2011,17(4):37-39.
[13]李安信,王鹰.梅毒的诊断和治疗策略[J].传染病信息,2007,20(1):26-29.
[14]雷巧玲,陈贻骥.新生儿先天性梅毒的诊断与治疗[J].儿科药学杂志,2010,16(3):58-60.
[15]王能里,林振浪,林素,等.新生儿先天性梅毒临床特点及再发危险因素分析[J].中国新生儿科杂志,2011,26(1):23-26.
(2013-12-26收稿2014-04-01修回)
(责任编委王永怡本文编辑陈玉琪)
Clinical analysis of 72 neonatesw ith early congenital syphilis
HU Xu-hong,DU Yi-ting,LUO Xiao-hong
Neonatal Department,Chengdu Women and Childern's Central Hospital,Chengdu,Sichuan 610031,China
Objective To investigate the clinical characteristics and methods of prevention and treatment of neonatal early congenital syphilis.M ethods Seventy-two neonates diagnosed with congenital syphilis were divided into a treatment group and an untreated group,according to whether they had
pregnancy syphilis therapy or not.The clinical data were analyzed retrospectively.Results Clinical manifestations of neonatal early congenital syphilis varied.The incidence rates of premature birth, small for gestational age and organ damage in the treatmentgroup were significantly lower than those in the untreated group(P<0.05).Early use of penicillin in treatment of early congenital syphilis had a good effect.Conclusions Neonatal early congenital syphilis is caused by the vertical transmission.Its clinicalmenifestations vary,and neonatal congenital syphilis untreated during pregnancy has more severe clinical manifestations.Neonatologists need to improve awareness of the incidence of congenital syphilis and give aggressive treatment,so as to alleviate the condition and significantly improve the prognosis.
congenital syphilis;fetal diseases;infant,newborn;mothers先天性梅毒又称胎传梅毒,因梅毒螺旋体由母体经过胎盘进入胎儿血液循环中所致。随着近年我国妊娠梅毒发病率的升高,婴儿先天性梅毒的发病率也逐渐升高。现将我科收治的72例新生儿先天性梅毒进行回顾性分析,报道如下。
RR759.1;R714.58
A
1007-8134(2014)03-0173-03
610031,成都市妇女儿童中心医院新生儿科(胡旭红、杜逸亭、罗晓红)
