胰岛素强化治疗急性颅脑损伤后高血糖的效果观察
2014-04-01张彦杰王卿峰王东晓祝启海
张彦杰, 王卿峰, 王东晓, 韩 东, 祝启海
(焦作市第二人民医院 神经外科 河南 焦作 454001)
胰岛素强化治疗急性颅脑损伤后高血糖的效果观察
张彦杰, 王卿峰, 王东晓, 韩 东, 祝启海
(焦作市第二人民医院 神经外科 河南 焦作 454001)
目的: 探讨胰岛素强化治疗急性颅脑损伤后高血糖的效果。方法: 选取脑外伤急诊入院并于入院后12 h血糖持续高于8.3 mmol/L患者136名,随机分为胰岛素强化治疗组(G1)和常规治疗组(G2),各68例。两组均给予常规基础治疗,G1组给予静脉胰岛素泵持续输注(胰岛素强化治疗),G2给予胰岛素皮下注射治疗。比较两组患者胰岛素用量、血糖控制情况、低血糖发生率及并发症发生情况。结果: G1组胰岛素用量为(42.5±21.8)U/d,G2组胰岛素用量为(6.2±4.9)U/d(P<0.05);G1组平均血糖水平为7.5(6.5~8.7)mmol/L,G2组平均血糖水平为8.3(7.2~10.0)mmol/L(P>0.05)。G1组低血糖发生率7.3%,G2组低血糖发生率5.8%(P>0.05)。G1组不良神经病变8例,G2组13例,两组之间不良神经病变发生率分别为11.7%和19.1%(P<0.05);肺炎等感染G1组15例(23.5%)、G2组23例(33.8%),两组差异具有统计学意义(P<0.05)。结论: 胰岛素强化治疗急性颅脑损伤后高血糖,血糖控制水平为6.5~8.5 mmol/L不仅可以改善神经病变的预后,减少感染等并发症发生,而且不增加低血糖的发生率。
急性颅脑外伤; 高血糖; 胰岛素; 强化治疗
急性颅脑损伤并发高血糖患者一般病情较重,死亡率较高。在颅脑损伤危重患者中,高血糖是对应激的一种高代谢反应。早期研究认为严格控制血糖可以改善预后,后来研究则不赞同此观点[1]。事实上,由于控制血糖过程中发生低血糖反应,使更多的后续并发症发生。最近关于外伤患者的研究,一方面认同高血糖和病死率有关,另一方面认为在不发生低血糖的情况下,中等程度的血糖控制更能改善预后[2]。为了明确不同水平血糖控制对急性颅脑外伤患者预后和死亡率的影响,本文设计了一项前瞻性随机对照研究,结果如下。
1 资料与方法
1.1 一般资料 选取2000年3月到2006年6月脑外伤急诊入院并于入院后12 h血糖持续高于8.3 mmol/L患者136名,随机分为胰岛素强化治疗组(G1)和常规治疗组(G2),各68例。两组患者一般资料比较,差异无统计学意义(P>0.05)。所有患者均排除既往糖尿病史、妊娠妇女及合并其它严重并发症者。
1.2 治疗方法 G1组给予静脉胰岛素泵持续输注,每2 h测1次血糖,根据血糖水平调整胰岛素的输注速度,血糖维持在6.5~8.5 mmol/L。G2给予胰岛素皮下注射,平均6 h测1次血糖,根据血糖水平调整皮下胰岛素剂量,血糖水平维持在7.5~10.0 mmol/L。两组患者均根据病情予以营养支持、维持水电解质平衡等,合并高颅压者予以脱水治疗,合并感染者给予抗生素治疗,伴有呼吸衰竭者给予呼吸机辅助呼吸。哥拉斯格评分(GCS)在患者入院时、出院后3个月及6个月各评估1次。
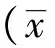
2 结果
2.1 两组胰岛素用量、血糖控制情况及低血糖发生率比较 G1组胰岛素用量为(42.5±21.8)U/d,G2组胰岛素用量为(6.2±4.9)U/d(P<0.05);G1组平均血糖水平为7.5(6.5~8.7)mmol/L,G2组平均血糖水平为8.3(7.2~10.0)mmol/L(P>0.05);G1组出现5例低血糖,低血糖发生率7.3%;G2组出现4例低血糖,低血糖发生率5.8%(P>0.05)。
2.2 两组神经病变预后及相关并发症比较 不良神经病变预后包括死亡、植物状态及严重功能丧失。其中G1组不良神经病变8例,G2组13例,两组之间不良神经病变发生率分别为11.7%和19.1%(P<0.05);肺炎等感染G1组15例(23.5%)、G2组23例(33.8%),两组差异具有统计学意义(P<0.05)。
3 讨论
急性颅脑损伤的应激反应促使肾上腺皮质激素、儿茶酚胺类物质、生长激素、胰高血糖素及内源性神经肽激素等分泌增加,胰岛素合成和释放减少,导致血糖升高[3]。颅脑损伤时颅内压增高,大量利尿剂如氢氯噻嗪、呋塞米的应用,糖皮质激素、甘露醇等药物的应用,均可导致血糖升高,氢氯噻嗪还具有抑制胰岛素分泌和降低胰岛素敏感性的作用。既往关于高血糖对颅脑外伤的不良影响已经研究较多,血糖控制过于严格又增加低血糖的风险。本研究结果表明急性颅脑损伤患者应激性高血糖持续静脉胰岛素输注组有相对较低的不良神经病变预后(包括死亡率、植物状态、严重功能丧失)。G1组血糖控制水平低于G2组,但两组差异无统计学意义(P>0.05)。两组低血糖发生率相似,但G1组胰岛素用量(42.5±21.8)U/d,明显大于G2组(6.2±4.9)U/d(P<0.05)。尽管两组血糖控制水平无明显差异,但G1组胰岛素用量较G2组明显增加,考虑G1组为胰岛素持续静脉匀速输注,血糖相对平稳,波动小,低血糖发生率稍低,因此胰岛素消耗量较大。两组之间不良神经预后的发生率分别为11.7%和19.1%(P<0.05);肺炎等感染G1组15例(23.5%)、G2组23例(33.8%),两组之间差异具有统计学意义(P<0.05)。这进一步证实急性颅脑损伤血糖控制的获益不仅仅来自于血糖水平的降低,可能与平稳降糖、血糖波动小有着密切关系。本研究表明,中等程度即6.5~8.5 mmol/L的血糖控制水平不仅可以改善神经病变的预后、减少感染等并发症发生,而且不增加低血糖的发生率。本研究不足之处是未对患者进行动态血糖监测,详细的评估血糖控制情况及血糖波动。
[1] Eakins J. Blood glucose control in the trauma patient[J]. J Diabetes Sci Technol, 2009, 3(6): 1373-1376.
[2] 刘补兴, 张发云, 李烨. 重型颅脑损伤后高血糖与预后的关系[J]. 临床医学, 2008, 28 (7): 57-58.
[3] Jeremitsky E, Omert L A, Dunham C M, et al. The impact of hyperglycemia on patients with severe brain injury[J]. J Trauma, 2005, 58(1): 47-50.
R 651.1+5
10.3969/j.issn.1004-437X2014.09.048
2014-06-30)
