新诊断2型糖尿病合并非酒精性脂肪肝与代谢综合征关系研究
2014-03-30张秀芳唐宏霞董陆玲张贵山宗晓春
张秀芳 唐宏霞 董陆玲 张贵山 宗晓春
近年来非酒精性脂肪肝(NAFLD)发病率逐年上升,引起广泛的关注。NAFLD的发病和进展与2型糖尿病(T2DM)、高血压、肥胖、血脂紊乱等胰岛素抵抗(IR)相关性疾病密切相关,被认为是IR在肝脏的表现。而代谢综合征(MS)正是伴有胰岛素抵抗的一组疾病的聚集。在T2DM患者中,NAFLD的患病率可高达70%[1]。本研究通过检测初发T2DM合并NAFLD组患者与健康对照组在各种相关指标,探讨初发T2DM合并NAFLD与代谢综合征的关系,报告如下。
1 资料与方法
1.1 一般资料 健康对照组来自2013年1~12月我院体检中心的健康体检者60例,其中男35例,女25例;年龄25~61岁,平均年龄(42±4)岁;BMI(23.5±2.1)kg/m2。均未发现高血压、高血脂、糖尿病、冠心病、肝肾功能异常等。初发T2DM患者148例,符合WHO诊断标准,为我院内分泌科2012年12月至2013年11月住院患者,其中男95例,女53例;年龄19~69岁,平均年龄(43±6)岁;BMI(26.8±3.3)kg/m2。排除合并以下疾病的患者:(1)1型糖尿病;(2)饮酒者(男性每周≥140 g,女性每周≥70 g);(3)病毒性肝炎、药物性肝炎、自身免疫性肝病者;(4)严重肾、肝功能不全;(5)患有合并消化道、血液、神经系统等较严重的疾病;(6)近期有急性感染、胆系感染者。据中华肝病学会脂肪肝和酒精性肝病学组,非酒精性脂肪性肝病的诊疗指南(2006版)的诊断标准[2],将初发T2DM患者分为合并非酒精性脂肪肝病组(NAFLD组)86例(其中男56例,女30例),无非酒精性脂肪肝病组(N-NAFLD组)62例(其中男39例,女23例)。
1.2 方法(1)常规检测:一般情况测量:测量样本的身高、体重、血压,腰围(WC),按照BMI=体重(kg)/身高2(m2)计算体重指数(BMI)。腰臀比(WHR)。生化指标测定:空腹采取外周静脉血用于血液生化指标的检测:丙氨酸氨基转移酶(ALT)、丙氨酸氨基转移酶(AST)、空腹血糖(FPG)、尿素氮(BUN)、肌酐(Cr)、血清尿酸(SUA)、总胆固醇(TC)、三酰甘油(TG)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)、血清胰岛素(FINS)。采用ELISA法,Bayer试剂盒以及ACS180化学发光仪,单位:mU/L。空腹留应用DCA2000尿测定尿Alb/Cr(mg/g)。糖化血红蛋白(HbA1c)的测定采用BIORAD Variant高压液相自动测定仪。彩超检查:腹部空腹接受腹部超声波检查,评估肝内脂肪沉积与否。(2)采用公式HOMA-IR=FPG×FINS/22.5,计算稳态模型胰岛素抵抗指数(HOMA-IR)。
1.3 统计学分析 应用SPSS 13.0统计软件,计量资料以±s表示,运用Logistic相关性回归分析,P<0.05为差异有统计学意义。
2 结果
2.1 3组指标比较3组间腰围、WHR、FINS、ALT、AST、TG、HDL-c、HOMA-IR、BMI、CHO、LDL-c、BUN、收缩压(SBP)比较差异有统计学意义(P<0.05或<0.01)。FPG、HbA1c、尿Alb/Cr、Cr、舒张压(DBP)比较,差异无统计学意义(P>0.05)。见表1。
表1 3组一般情况及各项指标比较±s
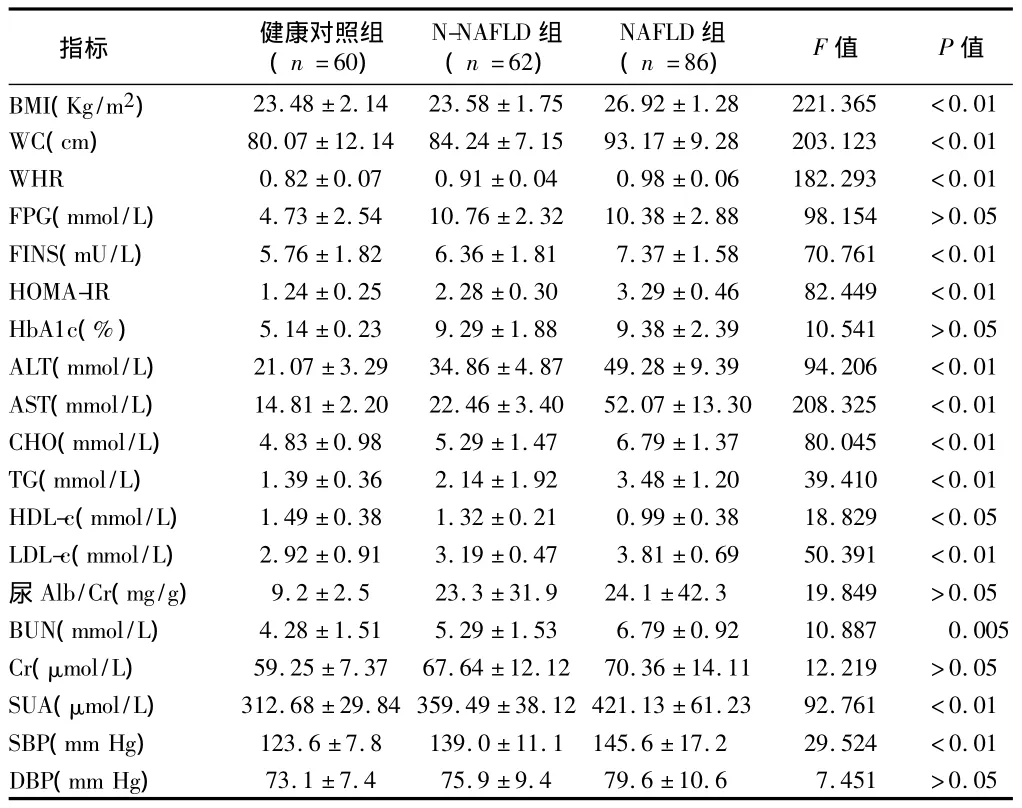
表1 3组一般情况及各项指标比较±s
指标 健康对照组(n=60)N-NAFLD组(n=62)NAFLD组(n=86)F值P值BMI(Kg/m2)23.48±2.1423.58±1.7526.92±1.28221.365<0.01 WC(cm)80.07±12.1484.24±7.1593.17±9.28203.123<0.01 WHR0.82±0.070.91±0.040.98±0.06182.293<0.01 FPG(mmol/L)4.73±2.5410.76±2.3210.38±2.8898.154>0.05 FINS(mU/L)5.76±1.826.36±1.817.37±1.5870.761<0.01 HOMA-IR1.24±0.252.28±0.303.29±0.4682.449<0.01 HbA1c(%)5.14±0.239.29±1.889.38±2.3910.541>0.05 ALT(mmol/L)21.07±3.2934.86±4.8749.28±9.3994.206<0.01 AST(mmol/L)14.81±2.2022.46±3.4052.07±13.30208.325<0.01 CHO(mmol/L)4.83±0.985.29±1.476.79±1.3780.045<0.01 TG(mmol/L)1.39±0.362.14±1.923.48±1.2039.410<0.01 HDL-c(mmol/L)1.49±0.381.32±0.210.99±0.3818.829<0.05 LDL-c(mmol/L)2.92±0.913.19±0.473.81±0.6950.391<0.01尿Alb/Cr(mg/g)9.2±2.523.3±31.924.1±42.319.849>0.05 BUN(mmol/L)4.28±1.515.29±1.536.79±0.9210.8870.005 Cr(μmol/L)59.25±7.3767.64±12.1270.36±14.1112.219>0.05 SUA(μmol/L)312.68±29.84 359.49±38.12 421.13±61.2392.761<0.01 SBP(mm Hg)123.6±7.8139.0±11.1145.6±17.229.524<0.01 DBP(mm Hg)73.1±7.475.9±9.479.6±10.67.451>0.05
2.2 初发T2DM相关危险因素的多元线性逐步回归分析 显示WHR、SBP、HOMA-IR、BMI、腰围、TG与初发T2DM合并NAFLD独立相关(P<0.05或 <0.01)。见表2。
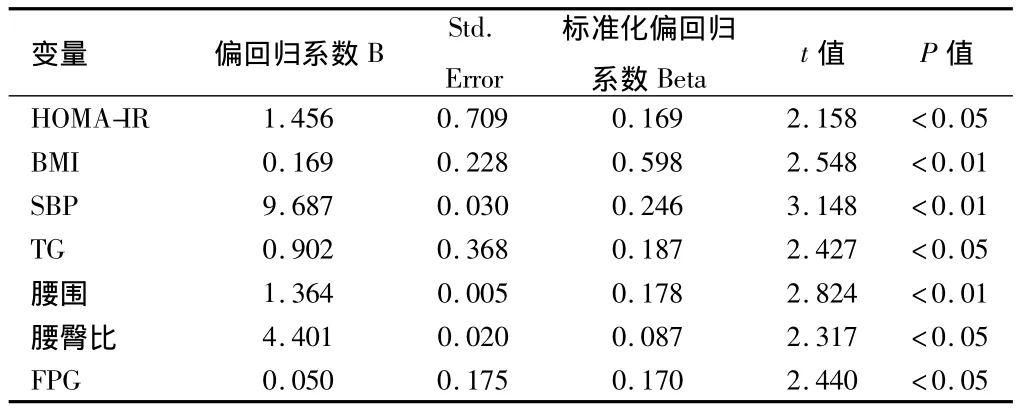
表2 初发2型糖尿病相关危险因素的多元线性逐步回归分析
3 讨论
目前日益增多的NAFLD是由于遗传环境所造成的代谢应激等相关因素所导致的以肝细胞脂肪变性为主的临床病理综合征,与肥胖、糖尿病、高血压、血脂紊乱、胰岛素抵抗和高胰岛素血症等因素有关,提示脂肪肝与代谢综合征密切相关[3,4]。
3.1 糖尿病是NAFLD发生的高危因素,但是其病理生理机制仍不清楚,IR可能是其共同的发病机制[5]。本结果显示初发T2DM合并非酒精性脂肪肝组BMI、WC、WHR水平明显高于非脂肪肝组。提示脂肪肝组HOMA-IR较对照组升高,表示脂肪肝组存在胰岛素抵抗和高胰岛素血症;脂肪肝组TG明显升高,表示初发T2DM合并脂肪肝脂代谢紊乱与TG关系密切相关。而高脂血症与胰岛素抵抗(IR)相关,脂肪肝的形成是脂代谢紊乱的后果之一。显示初发T2DM合并非酒精性脂肪肝患者存在明显胰岛素抵抗及高胰岛素血症,提示NADFL可能是代谢综合征的一个重发组成部分,是代谢综合征在肝脏病变的具体表现。
3.2 除了胰岛素抵抗(IR),T2DM和NAFLD之间存在共同的病理生理特征[6,7]:(1)作为衰老和疾病的一个重要因素-氧化应激(oxidative stress,OS)增加。导致蛋白酶分泌增加,中性粒细胞炎性浸润,从而产生大量氧化中间产物。(2)BMI数值增加导致慢性低水平炎症,从而造成细菌容易感染人体组织,削弱免疫系统对抗入侵病菌的能力。(3)肝毒性细胞因子的上调等。作为肝脏中多种细胞免疫反应的中介物,TNF-α、IL-1、IL-6等细胞因子参与了肝细胞损伤,在引发炎症、创伤和其他类型的肝损伤中发挥了主导作用。它的上调与肝损伤有密切关系。在NAFLD的发病原因中,TNFα、IL-6、IL-8、IL-18可通过诱发胰岛素抵抗发挥重要作用。
代谢综合征的特点为胰岛素抵抗、肥胖、高血压、血脂紊乱。上述共同的病理生理特征说明胰岛素抵抗和高胰岛素血症是代谢综合征发病的中心环节。提示脂肪肝患者存在明显肥胖及腹内脂肪堆积(腹型肥胖)。肥胖与胰岛素抵抗(IR)密切相关。
本研究显示初发T2DM合并NAFLD组BMI、WC、WHR水平明显高于非脂肪肝组,结果表明初发T2DM合并NADFL的患者具有明显肥胖症和代谢紊乱,与代谢综合征各分组之间关系密切,而胰岛素抵抗可能是T2DM合并非酒精性脂肪肝的重要危险因素。也是各种代谢紊乱的基础。因此,将非酒精性脂肪肝(NADFL)作为初发T2DM的一个重要的并发症进行筛查,并根据病情进行及早诊断与治疗。基于各种致病因素采用综合治疗措施,对于2型糖尿病患者在进行降血糖治疗的同时,应重视减轻体重,控制血压,纠正血脂紊乱,改善胰岛素抵抗等。
1 王颖,沈磊.2型糖尿病患者肥胖与胰岛素抵抗的关系.临床内科杂志,2005,22:706-707.
2 徐月丽.高脂血症、胰岛素抵抗、体重指数与2型糖尿病脂肪肝的关系探讨.中国医疗前沿,2008,3:17-18.
3 程雪娟,董砚虎.2型糖尿病非酒精性脂肪肝患者危险因素及与代谢综合征的相关性研究.临床医学,2009,11:89-90.
4 中华医学会肝病学分会脂肪肝和酒精性肝病学组.非酒精性脂肪肝病诊疗指南.中华肝脏病学杂志,2006,14:161-163.
5 石晓东,孙捷,王桂茹.长春市老干部非酒精性脂肪性肝病调查.中国老年学杂志,2008,28:595-596.
6 中华医学会糖尿病学分会代谢综合征研究协作组.中华医学会糖尿病学分会关于代谢综合征的建议.中华糖尿病杂志,2004,12:156-161.
7 陈颖,陆昱红.脂肪肝发生与高脂血症等危险因素的相关性调查.中外医疗,2010,29:12-13.
