脾动脉结扎联合贲门周围血管离断术治疗门静脉高压症脾功能亢进
2014-02-27徐锋戴朝六卜献民贾昌俊彭松林赵阳许永庆
徐锋 戴朝六 卜献民 贾昌俊 彭松林 赵阳 许永庆
全脾切除是治疗门静脉高压症脾功能亢进的常用手段,但是术后门静脉系统血栓形成的概率较高,有时高达80%,如不及时诊断和治疗将严重危及患者的生命[1-2]。因此,探索一种既能改善脾功能亢进,又能降低门静脉系统血栓形成的手术方式显得尤为必要。笔者于2012年2月至2014年1月前瞻性研究了脾动脉结扎治疗门静脉高压症脾功能亢进患者的疗效,现总结如下,以供同道参考。
资料与方法
一、临床资料
42例诊断为门静脉高压症合并脾功能亢进患者,根据患者自愿原则非随机分为脾动脉结扎组(脾动脉结扎+贲门周围血管离断术)和脾切除组(脾切除+贲门周围血管离断术)。脾动脉结扎组19例,男性13例,女性6例,平均年龄51.1岁;脾切除组23例,男性15例,女性8例,平均年龄48.2岁。两组肝炎后肝硬化病例分别为16例和21例;入院时两组肝功能Child-Pugh A级分别为14例和19例,B级分别为5例和4例。B级患者经过保守治疗后术前肝功能均得到改善,全部达A级。所有病例均有食管胃底静脉重度曲张,RC征阳性或有消化道出血病史。脾动脉结扎组合并原发性肝癌1例,左肺癌1例,右肾结石肾积水1例,胆囊结石2例,门静脉右前叶支血栓1例;脾切除组术前合并胆囊结石2例,左肾上腺腺瘤1例,门静脉主干血栓1例,脾静脉血栓1例。
二、手术要点
取上腹正中或左上腹“L”型切口入腹,选择合适的大网膜门静脉属支测定门静脉压力,离断胃结肠韧带,切开胰腺上缘后腹膜,显露脾动脉。①脾动脉结扎组在胰体颈部处用双4号线结扎脾动脉;脾切除组靠近胰尾脾门处结扎脾动脉,离断脾周围韧带,将脾脏托出腹腔,紧贴脾脏,游离脾蒂内的分支血管,分别结扎,切断。切除脾脏。②贲门周围血管离断:紧贴胃壁和食管壁离断结扎胃网膜左动静脉,胃左动静脉,胃后动静脉,胃短动静脉,胃冠状静脉,左膈下静脉等进入胃壁和食管壁的分支,一般需要离断迷走神经和部分膈肌脚,以确保自贲门向上的食管周围游离的长度6~8 cm,并且离断了高位食管支、异位高位食管支等。断流完毕后浆膜化上半部胃壁。③断流后选择先前选定的大网膜门静脉属支测定门静脉压力。④脾动脉结扎组用术中B超观察脾脏的血流情况,如果脾脏缺血明显则需要手术切除。
三、术后处理
术后给予抑酸、营养支持,监测肝功能、凝血状态和血小板计数。根据血浆白蛋白和腹水情况输注白蛋白或血浆、利尿剂等。术后第1天起常规给予低分子右旋糖酐500 ml/d一次静点,血小板计数超过100×109/L时,给予速碧林0.4 ml/d一次皮下注射抗凝治疗。术后第7天、14天复查彩超或增强CT检查,一旦确诊有门静脉系统血栓形成,速碧林立即改为0.4 ml/12 h皮下注射,加用尿激酶20万单位/d静点,维持10~14 d。然后改用华法林钠片2.5 mg/d(需与速碧林重叠用药3 d以上,待凝血时间延长后再停用速碧林)和拜阿司匹林片100 mg/d一次口服,同时服用抑酸药物,维持3~6个月。
四、统计学方法
结 果
一、手术情况
术中平均出血量脾动脉结扎组为(304.74±234.17) ml,脾切除组为(363.04±194.36) ml,两者差异无统计学意义。脾动脉结扎组术中平均输血浆(447.37±375.08) ml,红细胞(0.96±1.58) U,冷沉淀(1.58±3.75) U,血小板(1.05±3.15) U;脾切除组术中平均输血浆(339.13±352.57) ml,红细胞(2.41±4.97) U,冷沉淀(1.22±3.23) U,血小板(2.61±4.49) U,两者输注血浆和冷沉淀差异无统计学意义,脾切除组输注红细胞和血小板相对要多,两者差异有统计学意义。
二、手术效果
术前脾动脉结扎组和脾切除组白细胞计数分别为(3.2±1.3)×109/L 和(2.4±1.2)×109/L,血小板计数分别为(64.5±24.0)×109/L和 (52.7±25.5)×109/L,脾动脉组脾功能亢进较脾切除组相对要轻,但差异无统计学意义(P>0.05,图1A)。术后3 d、7 d、14 d两组白细胞计数和血小板计数均较术前明显升高(P<0.05),尤其脾切除组血小板计数升高更明显,速度更急剧。脾动脉结扎组术后3 d、7 d、14 d白细胞计数分别为(8.4±3.6)×109/L,(5.6±2.7)×109/L,(4.4±2.9)×109/L;血小板计数分别为(88.6±38.0)×109/L,(102.2±43.4)×109/L,(132.2±82.1)×109/L;脾切除组术后3 d、7 d、14 d白细胞计数分别为(13.2±4.3)×109/L,(8.6±3.4)×109/L,(5.6±2.4)×109/L;血小板计数分别为(151.8±64.9)×109/L,(293.4±136.6)×109/L,(438.2±183.5)×109/L。比较两组术后白细胞计数术后3 d、7 d、14 d变化差异无统计学意义,术后7 d、14 d血小板计数术后3 d、7 d、14 d变化差异有统计学意义(P<0.05,图1B、C)。两组门静脉压力平均下降程度类似,脾动脉结扎组和脾切除组分别为(5.50±4.00) cmH2O 和(5.4±4.5) cmH2O(图1D)。术后平均住院时间脾动脉结扎组为(19.6±4.6) d,脾切除组为(24.1±10.9) d,两者差异有统计学意义(P<0.05)。术后两组均无死亡病例。
三、术后并发症
术后门静脉系统血栓形成,脾动脉结扎组明显低于脾切除组(4/19 比11/23,P<0.05)。脾动脉结扎组术后还出现乳糜漏1例,胃排空障碍1例,胸腔积液2例,腹水6例,局灶性脾梗死3例(图2);脾切除组出现肺不张2例,胸腔积液3例,腹水15例,溶栓治疗后腹腔内出血1例。所有并发症经保守治疗后均好转。两组均无应激性溃疡或消化道出血,脾动脉结扎组无脾脓肿发生。
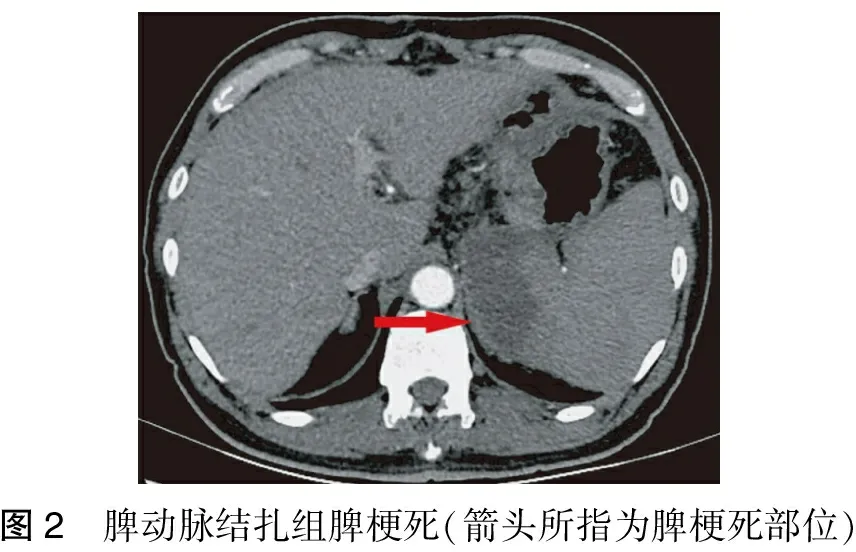
图2 脾动脉结扎组脾梗死(箭头所指为脾梗死部位)
讨 论
门静脉高压症脾功能亢进的治疗手段有很多,如全脾切除、脾部分切除、脾动脉栓塞等[3-4]。目前主要的治疗手段仍然是全脾切除术,但是术后主要的并发症之一是门静脉系统血栓形成,如不及时诊断和治疗,严重时可能导致患者死亡。如何降低脾切除术后的并发症、保留脾脏功能,探索一种更加行之有效的治疗手段,一直是外科同道努力的方向。对此我们探索了脾动脉结扎治疗门静脉高压症脾功能亢进的效果。
一、改善脾功能亢进
本研究结果表明,脾动脉结扎后能使白细胞和血小板均升高,可以达到改善脾功能亢进的作用。这与Sahin等[5]的脾动脉结扎动物实验结果吻合。Bhavsar等[6]还证实在脾切除联合贲门周围血管离断或远侧脾肾分流前先行结扎脾动脉,5 min后血小板开始升高, 30 min时平均血小板能升高(35.09±20.46)×109/L。在脾动脉结扎联合远侧脾肾分流术的患者,术后2年仍能维持效果,平均白细胞水平达(4.93±1.75)×109/L,血小板水平达(255.24±48.73)×109/L[7]。从我们已有的部分随访结果来看,术后1年患者的脾功能亢进并没有加重,但是其长期疗效有待进一步随访观察。
二、降低门静脉压力
本组脾动脉结扎后门静脉压力下降(5.50±4.00) cmH2O,脾切除后门静脉压力下降(5.43±4.48) cmH2O,两组差别不明显,说明脾动脉结扎可以起到类似脾切除降低门静脉压力的效果。孙超等[8]认为脾切除后和脾动脉结扎后门静脉压力均有明显下降。罗蒙等[9]研究也发现断流手术组脾动脉结扎后门静脉压力下降明显,但在脾切除后基本上无变化。然而,秦锡虎等[10]在肝癌合并门静脉高压症脾功能亢进患者行脾动脉结扎术后门静脉压力仅有部分轻度下降,部分患者甚至升高,但能改善脾功能亢进。由于脾动脉血流量是决定门静脉压力的一个重要因素,肝癌合并门静脉高压症脾功能亢进患者选择脾动脉结扎的往往肝硬化较重,肝内阻力较大,导致离肝血流较多,脾动脉血流量占腹腔内脏血流量的比例小,此时结扎脾动脉后门静脉压力下降不明显,而肝硬化较轻的患者向肝血流较多,脾动脉血流量所占比例大,脾动脉结扎后门静脉压力下降明显[9]。
三、减少门静脉系统血栓形成
由于门静脉系统血栓形成并不一定表现出临床症状,其确切概率无法判定,文献报道脾切除术后其发生率在0.7%~80%[1,11-12]。本组脾动脉结扎后门静脉系统血栓形成率为21.05%(4/19),而脾切除组却高达47.83%(11/23)。引起血栓形成概率降低的原因有:①与脾切除后脾静脉成为盲端不同的是脾动脉结扎后脾静脉内仍有血液回流,但是血流量较前减少,使得曲张增粗的脾静脉内的血流速度缓慢,进而有可能形成血栓;②脾切除后血小板急剧升高,术后2周左右往往已大大超过正常值上限(20例中有16例血小板计数超过300×109/L),甚至在800×109/L以上。脾动脉结扎后血小板计数上升的速度和幅度相对要平缓,术后2周左右基本达正常值范围,本组只有1例血小板计数为421×109/L,超过正常值上限,这也有助于降低血栓形成的概率,这样术后可以不用或少用祛聚、抗凝药物。为那些合并有其他外科疾病需要手术治疗的患者创造了手术机会[13]。脾动脉结扎组有3例患者术后1~2个月内相继施行了其他疾病的手术治疗。此外,术后常规应用低分子右旋糖酐、低分子肝素钙等以减少门静脉系统血栓形成[14-15]。术后1周左右要复查彩超或增强CT,及时发现可能存在的门静脉系统血栓,适时应用溶栓药物,避免发生肠道坏死等并发症出现[16-17]。笔者主张脾切除患者术后2周以后再出院,这样可以避免因监测不及时而贻误病情。
四、脾梗死的预防
脾动脉结扎的后果是可能导致脾梗死,继而出现脾脓肿。本组病例脾动脉结扎后虽然出现了3例局灶性脾梗死,但无脾脓肿形成。笔者认为局灶性脾梗死的出现并非坏事,反而更有助于缓解脾功能亢进。介入医学往往采用选择性脾动脉栓塞诱发部分脾脏梗死来治疗脾功能亢进[18-21]。为了减少脾梗死的发生,术中笔者常规在脾动脉的第一或第二段结扎,尽量远离脾门,这样通过胰腺动脉与脾动脉的交通支以保留脾脏的动脉血供。术后一旦出现脾梗死,以保守治疗为主,如出现高热,可予以物理降温,药物退热等,必要时在排除感染的情况下可应用地塞米松等治疗。此外,笔者在完成断流术后常规检查脾脏的血运,除了观察脾脏的大体颜色,还应用术中B超探查脾脏的血运,如果脾脏缺血明显,应予以切除。
1 Romano F,Caprotti R,Conti M,et al.Thrombosis of the splenoportal axis after splenectomy.Langenbecks Arch Surg,2006,391:483-488.
2 Machado NO,Chopra PJ,Sankhla D.Portal vein thrombosis postlaparoscopic splenectomy presenting with infarction of gut: review of risk factors, investigations, postoperative surveillance, and management.Surg Laparosc Endosc Percutan Tech,2010,20: 273-277.
3 Zhe C,Jian-wei L,Jian C,et al.Laparoscopic versus open splenectomy and esophagogastric devascularization for bleeding varices or severe hypersplenism: a comparative study. J Gastrointest Surg,2013,17:654-659.
4 刘雪莲,杨见权.脾功能亢进症治疗进展.实用肝脏病杂志,2013,16:382-384.
5 Sahin M,Tekin S,Aksoy F,et al.The effects of splenic artery ligation in an experimental model of secondary hypersplenism. J R Coll Surg Edinb,2000,45:148-152.
6 Bhavsar MS,Vora HB,Khiria LS,et al.Portal hypertension: effect of early splenic artery ligation on platelets count during splenectomy. Saudi J Gastroenterol,2012,18:380-383.
7 Melo VA,Melo GB,Ceneviva R.Splenic artery ligation and distal splenorenal shunt in schistosomiasis.J Surg Res,2004,121:108-111.
8 孙超,朱志军,蒋文涛,等.术中监测及调整门静脉血流预防活体肝移植术后小肝综合征.中国普外基础与临床杂志,2010,17:415-419.
9 罗蒙,吴志勇.门体静脉分流术的术式选择.中国实用外科杂志,2009,29:385-387.
10秦锡虎,朱峰,罗天平,等.肝癌切除联合脾动脉结扎治疗肝癌并门静脉高压症.肝胆胰外科杂志,2012,24:356-358.
11Rattner DW,Ellman L,Warshaw AL.Portal vein thrombosis after elective splenectomy.An underappreciated,potentially lethal syndrome.Arch Surg,1993,128:565-569.
12孙勇伟,吴志勇.门静脉高压症外科手术后门静脉系统血栓形成. 腹部外科,2007,20:203-204.
13Schwarz L,Faitot F,Soubrane O,et al.Splenic artery ligation for severe oxaliplatin induced portal hypertension: A way to improve postoperative course and allow adjuvant chemotherapy for colorectal liver metastases.: Letter to editor: Comment about “Nodular regenerative hyperplasia (NRH) complicating oxaliplatin chemotherapy in patients undergoing resection of colorectal liver metastases”. Eur J Surg Oncol. 2014 Feb 13. pii: S0748-7983(14)00292-3. doi:10.1016/j.ejso.2014.01.018.[Epub ahead of print]
14Wang H,Kopac D,Brisebois R,et al.Randomized controlled trial to investigate the impact of anticoagulation on the incidence of splenic or portal vein thrombosis after laparoscopic splenectomy. Can J Surg,2011,54:227-231.
15Lai W,Lu SC,Li GY,et al.Anticoagulation therapy prevents portal-splenic vein thrombosis after splenectomy with gastroesophageal devascularization.World J Gastroenterol,2012,18: 3443-3450.
16Ikeda M,Sekimoto M,Takiguchi S,et al.High incidence of thrombosis of the portal venous system after laparoscopic splenectomy: a prospective study with contrast-enhanced CT scan. Ann Surg,2005,241:208-216.
17Tran T,Demyttenaere SV,Polyhronopoulos G,et al. Recommended timing for surveillance ultrasonography to diagnose portal splenic vein thrombosis after laparoscopic splenectomy.Surg Endosc,2010,24:1670-1678.
18Cai M,Zhu K,Huang W,et al.Portal vein thrombosis after partial splenic embolization in liver cirrhosis:efficacy of anticoagulation and long-term follow-up.J Vasc Interv Radiol,2013,24:1808-1816.
19Petermann A,Chabrot P,Cassagnes L,et al.Hypersplenism due to portal hypertension: retrospective evaluation of 17 patients treated by splenic embolization. Diagn Interv Imaging,2012,93:30-36.
20钱小星,杨春建,刘咸罗,等.部分脾动脉栓塞术治疗脾功能亢进症临床观察.实用肝脏病杂志,2012,15:449-450.
21高洪飞. 脾动脉栓塞治疗肝硬化脾功能亢进疗效观察(附62例分析).吉林医学,2012,33:5496-5497.
