气肿性肾盂肾炎一例报道并文献复习
2014-02-08付冬辉焦海鑫
付冬辉,焦海鑫,王 侠
气肿性肾盂肾炎(emphysematous pyelonephritis,EPN)是一种由尿路产气病原菌引起的累及肾实质及肾周围组织的严重急性坏死性感染,以肾实质坏死、积气累及集合系统和肾周为主要临床特征。1898 年报道了第1例EPN患者[1],1962年此病被正式命名[2]。EPN临床少见,早期缺乏特异性症状,单纯抗生素治疗后病死率高达40%[3]。本文报道1例我院收治的合并糖尿病的EPN患者的诊治过程,并结合相关文献进行分析。
1 病例简介
患者,女,64岁,主因“发热、腹泻伴右上腹痛5 d,发现右肾占位性病变1 d”入院。患者入院5 d前因寒颤、发热、腹泻于当地医院按急性肠炎静脉滴注抗生素治疗,仍发热,并出现右上腹痛。遂行腹部CT检查发现右肾积气积液等占位性病变,为求进一步诊治遂来我院。患者既往有糖尿病史3年,自行口服降糖药,未监测血糖。入院查体:体温36.2 ℃,血压123/60 mm Hg(1mm Hg=0.133 kPa);右侧肾区叩击痛,右上腹压痛。急查血糖19.96 mmol/L,尿常规:尿糖(+++),尿白细胞11.1/HP;血常规:白细胞计数9.3×109/L,中性粒细胞分数0.844,血红蛋白107 g/L;糖化血红蛋白10.7%;肌酐153.4 μmol/L,尿素氮10.89 mmol/L;清蛋白26.4 g/L。尿细菌培养:酵母样菌生长。泌尿系统B超检查示:右肾13.2 cm×6.5 cm,右肾上极见7.7 cm×4.7 cm包块,边界模糊,内呈低回声伴气体样强回声,右肾集合系统未见分离。结合B超检查诊断为气肿性肾盂肾炎,给予积极控制血糖,静脉滴注甲硝唑+碳青霉烯类+氟康唑抗感染治疗、补充清蛋白等;同时于膀胱镜下留置右侧双J管引流,见较多脓性液体流出,留置尿管,行膀胱持续冲洗,膀胱冲洗液浑浊。完善肾脏增强CT检查示:右肾肿胀,右肾实质中上极及其周围多发积气积液。初步诊断:气肿性肾盂肾炎,糖尿病。经上述治疗后,患者血糖控制良好,体温平稳,右上腹及右腰部疼痛消失;再次留置尿细菌培养未见细菌生长。复查双肾CT平扫并与上次肾脏增强 CT检查进行对比:右肾实质及其周围积气积液范围较前减小(见图1)。复查肾功能:肌酐106.2 μmol/L。
2 讨论
EPN是一种以肾实质坏死、积气为主要特征的危及生命的暴发性感染性疾病。EPN临床表现与上尿路感染相似,缺乏特异性,多表现为发热、腰痛、脓尿、肾功能异常等。早期诊断和治疗对于患者病情的恢复与预后非常重要。
EPN的发病机制由多种因素参与,多合并糖尿病,且女性多见,考虑与女性存在泌尿系易感因素有关。EPN病原菌以大肠杆菌为主,其次为肺炎克雷伯杆菌、变形杆菌、产气杆菌、混合菌感染等。本例患者尿培养回报酵母样菌生长。
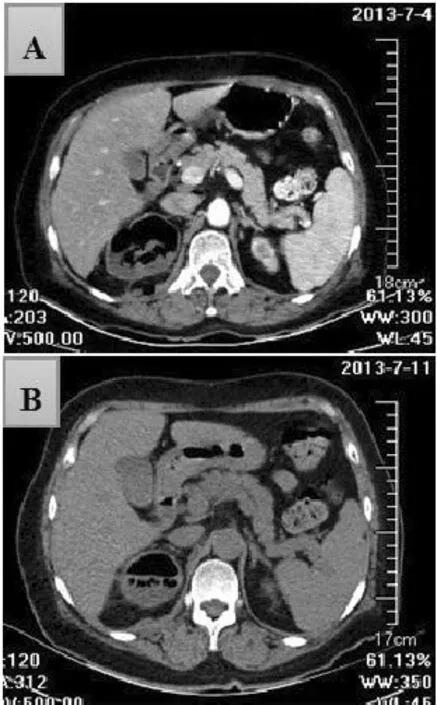
注:A治疗前肾脏增强CT示肾上极实质内见多发气体及液体影,内见气液平,周围脂肪间隙散在少量气体及液体影;增强后右肾强化不均、局部呈弱强化、液性区未见强化;B治疗后CT复查示肾实质及其周围积气积液范围较前减小
图1 气肿性肾盂肾炎治疗前后CT图像
Figure1 CT images before and after treatment in NPE patient
Somani等[4]回顾性收集分析了210例EPN患者,其中男43例,女167例,男女比为1∶4;年龄24~83岁,平均57岁;左肾病变91例,右肾病变66例,双侧病变53例;约96%的EPN患者合并糖尿病,约29%存在尿路梗阻,约77%出现肾功能异常;大肠杆菌和肺炎克雷伯杆菌为最常见病原菌。EPN的发病机制目前认为是由于组织中高葡萄糖水平为病原菌提供了代谢产物,糖酵解产生乳酸和二氧化碳,肾实质感染坏死、积气,出现脓气腔;进一步发展可出现肾破溃,肾周组织积脓、积气,严重者出现急性肾衰竭、败血症、感染性休克等。EPN的诊断主要依据肾实质或肾周存在积气,CT检查对EPN的诊断价值最高,准确率可达100%;超声和腹部X线检查的准确率分别为69%和65%。另外,CT对于肾实质的破坏程度、肾内外积气、积脓的范围、有无泌尿系梗阻及治疗效果的评价等均有很好的诊断价值。
Huang等[3]根据CT表现将EPN分为4级:I级为气体局限于集合系统(气性肾盂炎);Ⅱ级为气体局限于肾实质内,没有扩展到肾外区域;ⅢA级为气体或脓肿累及肾周间隙(即肾纤维囊和肾筋膜之间),ⅢB级为气体或脓肿累及肾旁间隙(即肾筋膜之外的区域和邻近组织);Ⅳ级为双肾EPN或孤立肾EPN。Huang等[3]指出,EPN的危险因素包括急性肾衰竭、血小板计数<120×109/L、收缩压<90 mm Hg和意识模糊;对于治疗效果不佳或ⅢA级、ⅢB级和Ⅳ级的EPN患者,若出现2个或更多的危险因素将导致病死率增加。Ubee等[5]经过荟萃分析同样发现,出现收缩压<90 mm Hg、肌酐升高、血小板减少、双侧EPN、意识障碍等危险因素将导致病死率增高;而血糖控制不佳作为危险因素并不增加病死率,肾结石、尿路感染史、年龄(>50岁)、女性及酗酒亦不增加病死率。
EPN需行内外科联合治疗,单纯的内科治疗往往病死率很高。内科治疗包括补液、抗生素治疗、控制血糖、维持酸碱平衡及营养支持等,抗生素的选择在细菌培养及药敏结果回报之前建议使用广谱抗生素如碳青霉烯类;外科治疗包括紧急行肾切除术、手术切开引流、输尿管镜碎石术、经皮穿刺置管引流术或内置双J管引流术等。Shokeir等[6]回顾性分析了20例EPN患者紧急行肾切除术的治疗效果,结果显示生存率达80%。对EPN合并糖尿病患者行肾切除术后将增加患者后期出现肾衰竭的风险,近来经皮穿刺引流术因其充分引流及微创性越来越受重视。Chen等[7]回顾性分析了25例EPN患者,在经过补液、血糖控制和抗生素治疗后均行经皮肾穿刺置管引流术,其中2例患者死亡,3例于3周后接受肾切除术;经过平均5年的随访,除死亡患者外无一例复发或出现并发症。Somani等[4]荟萃分析指出,经皮肾穿刺置管引流术联合内科治疗效果最好,病死率约13.5%;随后行肾切除患者病死率为6.6%,预后明显好于单纯内科治疗(病死率50.0%)或单纯紧急行肾切除(病死率25.0%)。Huang等[3]分析报告了48例EPN患者的临床资料,其中46例合并糖尿病,这46例中有10例存在相应的尿路梗阻,另外2例合并严重的肾积水;单独使用抗生素治疗的病死率为40%(2/5);经皮置管引流术联合抗生素治疗的成功率为66%(27/41)。Huang等[3]和Ubee等[5]认为I级或Ⅱ级EPN患者行经皮肾穿刺引流或置管解除梗阻引流联合抗生素治疗效果较好;对于Ⅲ级或Ⅳ级EPN,若患者情况良好(没有或仅有 1 个危险因素;危险因素包括血小板减少、急性肾衰竭、意识障碍、休克)建议行经皮穿刺引流术联合抗生素治疗。这样不仅有较高的治疗成功率,而且可保留患肾功能。紧急行患肾切除术能有效去除感染灶,对于存在2个及以上危险因素的Ⅲ级EPN应考虑行肾切除术;对于Ⅳ级EPN首选双侧经皮穿刺引流术,必要时再行肾切除术。Lu等[8]对一组32例EPN患者的临床资料进行分析,得出低蛋白血症、休克、菌血症、需要血液透析和多重细菌感染是增加EPN患者病死率的危险因素,尤其是出现休克和多重细菌感染;单纯抗生素治疗组和需要泌尿外科干预治疗组(包括经皮穿刺引流,输尿管镜碎石和肾切除)的病死率间无明显差异。同时建议对进展型EPN行经皮穿刺引流术或肾切除术。对于本例患者,患者既往存在糖尿病病史,以发热、腹泻为首发症状,满足“急性肠炎”的诊断。给予常规抗感染治疗后症状无明显改善,持续发热,并在出现右上腹痛后才行腹部平扫CT检查发现右肾积气积液性病变。患者入院后生化检查示血糖明显增高,尿糖阳性,肾功能不全;结合泌尿系B超、肾脏增强CT检查结果诊断为气肿性肾盂肾炎ⅢA级,糖尿病。本例患者在积极抗感染、控制血糖及补液等治疗基础上给予留置右侧输尿管双J管充分引流脓性液体及气体后患者状态明显好转,症状消失,体温平稳。
总之,EPN作为一种外科急症,早期诊断和治疗尤为重要。尤其是糖尿病患者出现发热、腰部疼痛、泌尿系感染等症状时应怀疑存在EPN。腹部CT是诊断和随访的首选影像学检查方法。一旦确诊,应早期使用抗生素治疗,同时积极控制血糖、维持循环稳定、营养支持和治疗原发病如泌尿系梗阻等。若患者病情改善不佳,持续发热或肾衰竭加重等应行经皮穿刺引流术或内置双J管引流术,必要时行肾切除术。
1 Kelly HA,MacCallum WG.Pneumaturia [J].JAMA,1998,31:375.
2 Schultz EH,Klorfein EH.Emphysematous pyelonephritis [J].J Urol,1962,87(9):762.
3 Huang JJ,Tseng CC.Emphysematous pyelonephritis:clinicoradiological classification,management,prognosis and pathogenesis[J].Arch Intern Med,2000,160(6):797-805.
4 Somani BK,Nabi G,Thorpe P,et al.Is percutaneous drainage the new gold standard in the management of emphysematous pyelonephritis?Evidence from a systematic review[J].J Urol,2008,179(5):1844.
5 Ubee SS,McGlynn L,Fordham M.Emphysematous pyelonephritis[J].BJU Int,2011,107(9):1474-1478.
6 Shokeir AA,El-Azab M,Mohsen T,et al.Emphysematous pyelonephritis:a 15-year experience with 20 cases [J].Urology,1997,49(3):343.
7 Chen MT,Huang CN,Chou YH,et al.Percutaneous drainage in the treatment of emphysematous pyelonephritis:a 10-year experience [J].J Urol,1997,157(5):1569-1573.
8 Lu YC,Chiang BJ,Pong YH,et al.Emphysematous pyelonephritis:clinical characteristics and prognostic factors [J].Int J Urol,2013,21(3):277-282.
