全自动外周动静脉同步换血疗法治疗重症新生儿高胆红素血症
2013-11-15温伟珍广东省梅州市人民医院新生儿科广东梅州514031
李 炎,温伟珍 (广东省梅州市人民医院新生儿科,广东 梅州 514031)
新生儿高胆红素血症是新生儿期血液中胆红素异常增高而导致皮肤黏膜黄染的一种全身性疾病,是新生期常见疾病之一。有国内报道,新生儿高胆红素血症占新生儿住院总数的30% ~50%[1]。轻症的新生儿高胆红素血症经蓝光照射、药物治疗均可取得比较好的效果,而重症新生儿高胆红素血症如果治疗不及时,严重者可导致患儿死亡,存活下来有胆红素脑病的患儿75% ~90%留下永久性神经系统后遗症[2],给社会和家庭带来沉重的负担。故对于重症新生儿高胆红素血症患儿来说,快速、有效地降低胆红素水平,避免胆红素脑病或阻断胆红素脑病进展,对患儿的生存有重要意义。本文就2008年6月~2012年6月我院新生儿科住院的52例重症新生儿高胆红素血症患儿采用全自动外周动静脉同步换血疗法,取得满意效果,现报告如下。
1 资料与方法
1.1 一般资料:本组共52例,其中男30例,女22例;足月儿43例,早产儿9例;体质量最大达4300 g,最小1600 g;日龄在0~7天。其中G-6-PD缺乏症25例,ABO血型不合溶血17,Rh血型不合溶血2例,败血症5例,原因不明3例,有早期胆红素脑病症状5例。
1.2 换血指征:①血清胆红素水平达到或超过中华医学会儿科分会新生儿学组《黄疸干预推荐方案》的换血标准[3];②出现早期胆红素脑病症状者;③如前胎出现胎内溶血、早产、酸中毒等适当放宽换血指征。
1.3 血源选择:血源选择 ABO血型不合溶血采用AB型血浆,O型红细胞;Rh血型不合溶血采用Rh血型同母亲,ABO血型同患儿血型;G-6-PD缺乏症、败血症多选用同型新鲜全血。血量为150~180 ml/kg。
1.4 术前准备:向家属言明换血的必要性及换血可能出现的并发症,签好手术同意书。术前禁食1餐,常规留置胃管排空胃内容物,以防误吸;换血前以予蓝光照射治疗,换血前1小时给予白蛋白1 g/kg,结合游离胆红素增加胆红素换出率、鲁米那10 mg/kg镇静。
1.5 手术方法:将患儿置于远红外辐射台上,给予多功能监护仪监测患儿血压、心率、呼吸、血氧。开通三条血管通道;两条为静脉通道,一条为入血用,一条为补液用;一条动脉通道为放血用。动脉多选用表浅、易穿刺、血流量大的桡动脉、肱动脉及股动脉。动脉端接三通管,其中一管端接肝素生理盐水以防堵塞,肝素生理盐水(100 ml生理盐水加3 mg肝素钠)在三通管位置由微量泵泵入,泵速30 ml/h,与从患儿体内换出的血一起排至废血瓶;采用JMS infusion pump OT-701吊泵控制出入速度,放血端吊泵的位置低于患儿身体水平,进、出血速度保持平衡,进血速度+30 ml/h=总出速度。换血速度从100 ml/h开始,逐渐调至250~300 ml/h,每换血100 ml,推注葡萄糖酸钙1~2 ml[4]。换血至剩余20~40 ml血时停止放血,剩余血直接输入患儿体内。换血前后查胆红素、血常规、电解质、血糖、肝酶、血气。
1.6 统计学方法:采用SPSS19.0统计软件进行分析,所得数据用均数±标准差()表示,治疗前后结果采用配对t检验,P<0.05为差异有统计学意义。
2 结果
2.1 换血前后的生命体征变化:换血前后患儿的呼吸、心率、血压未见显著改变(P>0.05),见表1。
表1 生命体征变化()

表1 生命体征变化()
注:1 mm Hg=0.1333 kPa
时间 呼吸(次/min) 心率(次/min) 血压(mm Hg)换血前 39.65±4.82 133.27±6.6052.19±3.92/34.92±2.77换血后 39.73±2.91 133.77±4.5452.00±3.01/34.50±2.08 P值 >0.05 >0.05 >0.05
2.2 换血前后的生化指标变化:由表2可见,患儿换血后的总胆红素(TBIL)、间接胆红素(IBIL)、谷草转氨酶(AST)较换血前显著下降,差异有统计学意义(P<0.01),而K+、Ca2+、Na+、血糖(Glu)、pH值换血前后则无明显改变(P>0.05)。
表2 生化指标变化()

表2 生化指标变化()
项目 换血前 换血后 t值 P值TBIL(μmol/L)498.47±87.40 243.75±41.43 39.25 <0.01 IBIL(μmol/L) 435.39±81.10 209.21±36.60 35.74 <0.01 AST(U/L) 50.73±21.04 32.42±12.80 10.63 <0.01 K+(mmol/L) 4.12±0.30 4.04±0.31 1.53 >0.05 Ca2+(mmol/L) 2.16±0.08 2.15±0.05 0.44 >0.05 Na+(mmol/L) 139.08±3.32 139.39±3.93 -0.40>0.05 Glu(mmol/L) 5.20±1.04 5.00±0.73 1.37 >0.05 pH值7.39±0.05 7.39±0.03 0.4 >0.05
2.3 换血前后患儿血常规改变:换血后白细胞(WBC)、血小板(PLT)较换血前显著下降,差异有统计学意义(P<0.05),血红蛋白(Hb)换血前后无明显改变,差异无统计学意义(P>0.05)。
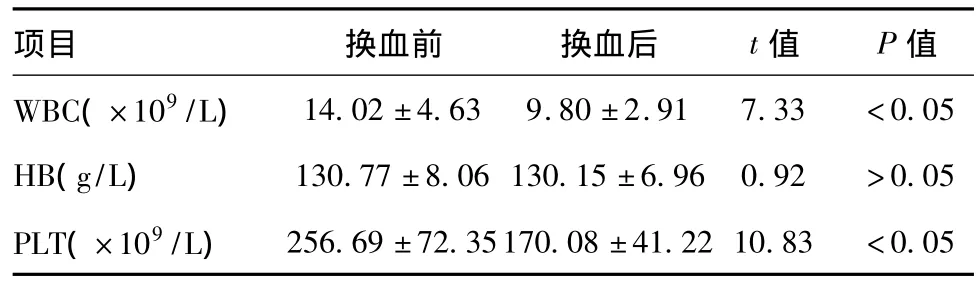
表3 血常规变化
3 讨论
正常新生儿胆红素水平不高,加上血脑屏障的缘故,胆红素不能透过血脑屏障,因而产生严重后果;而重症高胆红素血症患儿体内的胆红素水平超过正常人体组织的缓冲能力,而且可能存在血脑屏障的破坏,血液中未结合胆红素(IBIL)进入脑内对脑细胞产生毒性作用,特别是对生理上最活跃的脑细胞-基底核脑细胞所造成的危害也最为严重[5]。存活下来有胆红素脑病的患儿多存在神经系统后遗症,表现为肌张力减退或痉挛、角弓反张、手足徐动、嗜睡、听觉及眼球运动障碍、智力低下等。重症高胆红素血症由于其危害的严重性,快速、有效的降低血清胆红素水平是抢救重症新生儿高胆红素血症的唯一选择,而换血疗法因其能快速降低患儿体内的胆红素水平而广泛应用。
换血疗法一般用双倍量换血法,能置换出85%~90%的致敏红细胞,降低血液中50% ~60%的胆红素和抗体。以往首选采用的Diamond法,对环境要求较高,需在手术室行脐静脉插管;且只有单一通路交替抽血、输血,易引起血压波动;抽血时导致门静脉血压下降影响肠道血流灌注、胃肠缺血,严重者可出现坏死性小肠结肠炎,输血过快易引起脑室内出血,因此,此换血法临床已较少应用。近年来普遍开展的Wiener法,即外周动静脉同步换血,此法的优点是易操作、创伤小,所选用的血管都为外周血管,易于穿刺,而且避免了因脐静脉插管导致坏死性小肠结肠炎等并发症的风险,为大多数医院所采用;但多数医院仍沿用人工抽血、微泵输血等较费时费力的操作方式。
本组患者中换血前后心律、呼吸、血压都无显著改变,差异无统计学意义(P>0.05)。总胆红素换出51.20%,间接胆红素换出51.95%,基本与谭秋等报道相符[6-7];而且换血后WBC下降30%、AST下降32.15%,对感染因素引起的高胆红素血症患儿的好处是显而易见的;在换出大量胆红素的同时,把病原体、毒素也置换出体外,减轻了感染症状,也减少了炎性反应对红细胞的破坏。换血前后患儿血钠、钾、血糖、pH值无明显改变;而血钙亦无显著下降,与换血过程中推注葡萄糖酸钙有关,有效预防了低钙血症;换血前后相比,患儿血小板(PLT)显著下降,差异有统计学意义(<0.05),可能与输注的血有关,换血所用的全血、新鲜血浆由于存放时间原因。PLT均会出现不同程度的破坏,而换血后PLT都处于安全值范围,严密监测其数值即可。本组中换血前后相比Hb无明显下降,但由于感染、溶血、G6PD缺乏症等原因造成红细胞破坏,患儿均有不同程度的贫血,所以多于停止放血后多输注10~15 ml/kg的红细胞或全血,避免换血后因贫血而需再次输血。
综上所述,全自动外周动静脉同步换血疗法能安全、快速、有效地降低重症新生儿高胆红素血症患儿的胆红素水平,可有效减少胆红素脑病的发生或阻断胆红素脑病的进展,值得有条件的医院推广。
[1]黄德珉.新生儿黄疸[J].新生儿科杂志,1995,10(4):148.
[2]余善昌.新生儿胆红素脑病的危险因素及发病机制[J].中国实用儿科杂志,1999,14(2):70.
[3]中华医学会儿科分会新生儿学组新生儿黄疸干预推荐方案[J].新生儿科杂志,2001,16(18):501.
[4]肖 昕,周晓光.新生儿重症监护治疗学[M].南昌:江西科学技术出版社,2008:163-170.
[5]邵肖梅,叶鸿瑁,丘小汕,实用新生儿学[M].第4版.北京:人民卫生出版社,2011:267-306.
[6]谭 秋,侯建明,陈红兵.外周动静脉同步换血疗法治疗新生儿高胆红素血症的临床分析[J].中国新生儿科杂志,2006,21(1):44.
[7]徐月玲,袁瑞琴,石小娟.外周动静脉全自动同步换血治疗新生儿高胆红素血症11例效果评价[J].吉林医学,2010,31(1):62.
