正中神经肌支转位治疗尺神经高位损伤的解剖学研究
2013-10-27杨胜波
吕 芳,谢 鹏,杨胜波
(遵义医学院 人体解剖学教研室, 贵州 遵义 563099)
正中神经肌支转位治疗尺神经高位损伤的解剖学研究
吕 芳,谢 鹏,杨胜波
(遵义医学院 人体解剖学教研室, 贵州 遵义 563099)
目的探讨正中神经肌支转位治疗尺神经高位损伤的可行性。方法经甲醛固定的成人尸体10具共20侧上肢标本,利用游标卡尺测量正中神经各肌支的长度、神经入肌点处的直径、分支点到肱骨内侧髁以及正中神经主干在肘窝处距肱骨内侧髁的距离。结果正中神经前臂的主要肌支有旋前圆肌支、桡侧腕屈肌支、掌长肌支、指浅屈肌支、指深屈肌桡侧半支、拇长屈肌支和旋前方肌支,其长度分别(46.3±12.5)、(44.5±9.7)、(43.5±4.1)、(53.5±7.2)、(62.4±19.8)、(64.4±7.8)、(109.4±14.9) mm; 神经入肌点处的直径分别是(1.7±0.2)、(1.5±0.5)、(0.9±0.3)、(1.2±0.3)、(1.5±0.1)、(1.2±0.3)、(1.0±0.4)mm;正中神经主干距内侧髁距离为(35.4±3.3) mm;旋前圆肌支标本可直接与肱骨内侧髁上方尺神经主干无张力缝合。结论正中神经肌支转位治疗尺神经高位损伤在解剖学上是可行的,旋前圆肌支和桡侧腕屈肌支是最佳供体神经。
尺神经;高位损伤;神经转位;正中神经
尺神经走行于肘部肱骨内侧髁后方,临床上尺侧腕屈肌起点处和豌豆骨外侧损伤较易累及尺神经,损伤机制包括撕脱伤、牵拉伤、钝器伤和压迫伤等。尺神经为混合神经,损伤后较难修复,往往会造成长久的精细感觉和运动功能障碍。尽管显微外科已广泛用于周围神经损伤的修复,但在临床应用中臂丛神经主干损伤修复效果不太理想,神经吻合后再生纤维生长缓慢[1]。我们在前期研究的基础上,对正中神经肌支进行解剖学测量,评估正中神经肌支转位治疗尺神经高位损伤的可行性。
1 材料与方法
1.1 大体解剖法 经甲醛固定2年以上成人尸体10具共20侧上肢标本(男18侧,女2侧),由遵义医学院人体解剖学实验室提供。解剖肘窝上段至腕管,切开皮肤和浅筋膜,暴露正中神经及其分支,将各肌支分离至肌肉表面,小心去除神经表面多余的脂肪和筋膜。用游标卡尺分别测量各肌支的长度(L),即分支点至神经入肌点的长度、神经入肌点处的直径(D)、分支点至肱骨内侧髁的距离(L1)及肘窝处正中神经主干至肱骨内侧髁的距离(L2)。解剖肘窝内侧,暴露肱骨内侧髁上方的尺神经主干,沿前臂内侧分离尺神经,观察正中神经肌支与肱骨髁上方尺神经干无张力缝合的可行性。

2 结果
正中神经前臂的主要肌支有旋前圆肌支、桡侧腕屈肌支、掌长肌支、指浅屈肌支、指深屈肌桡侧半支、拇长屈肌支和旋前方肌支,各肌支长度、神经入肌点直径及分支点至肱骨内侧髁的距离(见表1)。前臂肌肉分四层,正中神经前臂肌支比较固定,各肌支入肌点位置逐渐贴近骨面(见图1)。肘窝处正中神经干内侧缘距肱骨内侧髁距离L2为(35.4±3.3)mm。
正中神经主干在肘窝下方首先发出旋前圆肌支,最长一例长度为71.5 mm,20侧标本中至少发出一条旋前圆肌支,其中3例有2~3条肌支,且肌支长度均比分支点至肱骨内侧髁的距离长。掌长肌支均从指浅屈肌中部浅出支配掌长肌,神经入肌点处直径较细。旋前方肌支位置最深,长度最长为126.4 mm,最短为96.8 mm。所有指浅屈肌支长度均比分支点至肱骨内侧髁的距离小(L< L1)。
表1正中神经前臂肌支的长度、神经入肌点直径及分支点至肱骨内侧髁的距离
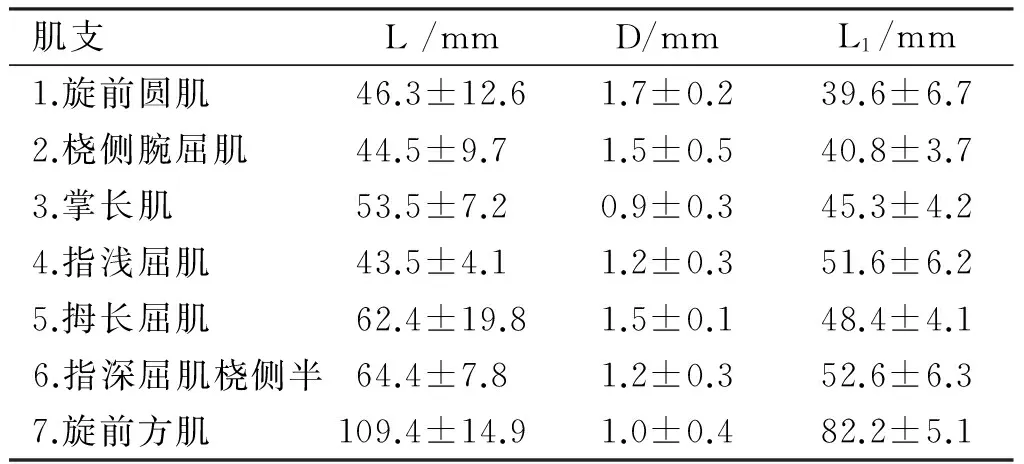
肌支L/mmD/mmL1/mm1.旋前圆肌46.3±12.61.7±0.239.6±6.72.桡侧腕屈肌44.5±9.71.5±0.540.8±3.73.掌长肌53.5±7.20.9±0.345.3±4.24.指浅屈肌43.5±4.11.2±0.351.6±6.25.拇长屈肌62.4±19.81.5±0.148.4±4.1 6.指深屈肌桡侧半64.4±7.81.2±0.352.6±6.37.旋前方肌109.4±14.91.0±0.482.2±5.1
注:L:各肌支的长度;D:神经入肌点直径;L1:分支点至肱骨内侧髁的距离。
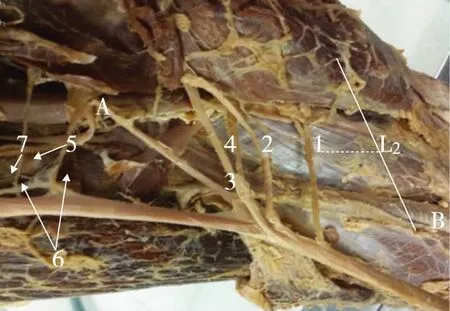
注:A:正中神经;B:尺神经;L2:正中神经到肱骨内侧髁距离;1.旋前圆肌支;2.桡侧腕屈肌支;3.掌长肌支;4.指浅屈肌支;5.拇长屈肌支;6.指深屈肌桡侧半支;7.旋前方肌支。 图1 正中神经前臂肌支分支情况及测量示意图
3 讨论
尽管神经损伤和修复的研究已越来越深入,但周围神经尤其是臂丛神经损伤目前仍没有较好的手段改善其功能。损伤后的神经再生是一个复杂的生物过程,其治疗效果取决于多种生物和环境因素,如神经细胞存活、轴突的再生率、神经损伤的类型、病变的程度和病人年龄等诸多因素。既往用来改善周围神经损伤的方法有:将终端与终端的神经弓缝合、移植修复、侧侧吻合、端侧吻合、神经松解术和利用远端神经营养血管皮瓣和神经套管等技术[2]。无张力缝合已被前期证实有良好的效果[3]。本研究旨在利用大体解剖法观察前臂正中神经各肌支的形态学数据,为临床中采用正中神经肌支转位治疗尺神经高位损伤提供理论依据。
尺神经在肘部肱骨内侧髁后方、尺侧腕屈肌起点处和豌豆骨外侧较易受到损伤,因尺神经在手部的分支位置较深,损伤后常会漏诊,若处理不及时将直接影响手的功能。故尺神经高位损伤后应及时在显微镜下无张力缝合,及早修复损伤神经,从而减少瘢痕组织增生, 最大程度地消除影响神经生长的因素[4]。临床上尺神经损伤后功能障碍主要表现为屈腕减弱、环指和小指远节指关节不能屈曲、小鱼际肌和骨间肌萎缩、拇指不能内收及各指不能相互靠拢,常表现为“爪形手”,而感觉障碍表现为手掌和手背尺侧缘皮肤感觉丧失。研究表明臂丛神经下干及高位尺神经损伤是造成手部残疾的主要原因。目前失神经肌萎缩的研究已达到分子水平,其方法主要有股神经寄养法、感觉神经保护法为骨骼肌提供必需营养,延缓失神经骨骼肌的萎缩,尽力挽救其功能[5-6]。近年来,上肢远端神经的修复用神经移位术亦获得成功[7-8]。杜亚伟等[9]在腕管处将正中神经返支与尺神经吻合可使尺神经再生长。解剖可见正中神经支配的肌肉中,第一层为旋前圆肌、桡侧腕屈肌和掌长肌,第二层为指浅屈肌,第三层为指深屈肌桡侧半和拇长屈肌,第四层为旋前方肌。结果显示:正中神经干内侧缘距肱骨内侧髁距离均小于各分支点至肱骨内侧髁的距离(L2< L1),均可满足临床做转位无张力缝合。除指浅屈肌外,所有旋前圆肌支、拇长屈肌、旋前方肌支、82%桡侧腕屈肌支、75%掌长肌支和80%指深屈肌支长度大于分支点距肱骨内侧髁的距离(L>L1),其中掌长肌支从指浅屈肌肌腹中穿出后支配掌长肌,若作为供体神经需从指浅屈肌肌腹中取出,可能会伤及肌肉。第三层次和第四层的三块肌的肌支虽然长度也能作为供体神经,尤其是最深层的旋前方肌支最长为126.4 mm,最短也有96.9 mm,从长度上考虑均能作为供体神经转位与肱骨内侧髁上尺神经主干无张力缝合,但三块肌位置较深不易作为供体神经。若从临床手术角度以及保护周围血管肌肉等诸多因素考虑,旋前圆肌支和桡侧腕屈肌支位置最表浅,手术中易剥离,创伤小,且神经支长满足神经无张力缝合条件。神经入肌点直径是所有分支中最大,说明神经纤维数目多,手术预后神经较易修复。本文研究表明位于第一层的旋前圆肌支和桡侧腕屈肌支可作为最佳供体神经。
[1] 郑宪友,顾玉东,史其林,等.臂丛下干损伤不同修复术式的疗效比较[J].中华手外科杂志, 2005, 21(3): 146-148.
[2]S H, M D, M S. Advances of peripheral nerve repair techniques to improve hand function: a systematic review of literature[J]. Open Orthop J,2012,6:60-8.
[3]Karabeg R, Jakirlic M, Dujso V, Obradovic G, Arslanagic S. Outcomes of ulnar nerve grafting[J]. Med Arh,2013,67(1):39-41.
[4]刘勇,聂广辰,于强,等.Chinese Journa l of Trauma and Disability Medicine[J].J Plast Reconstr Aesthet Surg,2009, 17(3):35 .
[5]顾玉东,成效敏,陈德松.臂丛根性损伤的股神经寄养法[J]. 中华显微外科杂志,1993,16(2):99-100.
[6]Papakonstantinou K C, Kmain E, Terzis J K.Muscle preservation by prolonged sensory protect[J].J Rconstr Microsury, 2002, 18: 173-184.
[7]Novak C B,Mackinnon S E. Distal anterior interosseous nerve transfer to the deep motor branch of the ulnar nerve for reconstruction of high ulnar nerve injuries[J]. J Reconstr Microsurg,2002,18: 459-464.
[8]Mackinnon S E,Roque B,Tung T H. Median to radial nerve transfer for treatment of radial nerve palsy case report[J].J Neurosurg,2007,107: 666-671.
[9]杜亚伟,刘德群,王斌,等. 正中神经和尺神经低位端侧吻合修复臂丛神经下干或高位尺神经损伤的解剖学研究[J]. 中国修复重建外科杂志,2010,24(3):332-334.
Anatomicalstudiesonmuscularbranchestranspositionofmediannervefortreatmentofhighulnarnerveinjury
Lvfang,Xiepeng,Yangshengbo
(Department of Anatomy, Zunyi Medical University,Guizhou Zunyi 563099,China)
ObjectiveThe purpose of this study is to assess the feasibility of muscular branches transposition of median nerve for treatment of high ulnar nerve injury.MethodsTen adult human cadavers (20 upper limbs) and digital calipers were used to measure the length of muscular branches of median nerve, the diameter of muscular branches enter the muscle at the point, the length between branching point and humeral medial condyle, the median nerve trunk distance from the humeral medial condyle at the cubital fossa, respectively.ResultsThe main branch of median nerve divided into teretipronator branch, radiocarpus branch, palmaris longus branch, flexor digitorum superficialis branch, the radial semi-flexor disitorum profundus branch, the flexor pollicis longus branch and pronator quadratus branch. The length of the muscular branch is 46.3±12.5 mm、44.5±9.7 mm,43.5±4.1 mm,53.5±7.2 mm,62.4±19.8 mm,64.4±7.8 mm,109.4±14.9 mm, respectively. The diameter of the muscular branch enter into the muscle is 1.7±0.2 mm、1.5±0.5 mm,0.9±0.3 mm,1.2±0.3 mm,1.5±0.1 mm,1.2±0.3 mm,1.0±0.4 mm, respectively. The length between the median nerve trunk and humeral medial condyle is 35.4±3.3 mm. the teretipronator branch should be sutured on the main branch of ulnar nerve at the humeral medial condyle without tension.ConclusionThe data showed that the muscular branches transposition of median nerve for treatment of high ulnar nerve injury is feasible, the teretipronator branch and radiocarpus branch could be used as the best donor nerves for reconstruction when high- ulnar nerve injuries.
ulnar nerve; high injury; nerve transposition; median nerve
贵州省科学技术基金资助项目(NO:C-292)。
杨胜波,男,教授,硕士生导师,研究方向:骨骼肌与神经生理,E-mail:yangshengbo8205486@163.com。
R 651.3
A
1000-2715(2013)05-0425-03
[收稿2013-07-12;修回2013-08-16]
(编辑:谭秀荣)
