胰腺转移瘤的临床及CT表现
2013-10-19王光宪邓小琴文利杨华邹利光
王光宪 邓小琴 文利 杨华 邹利光
·论著·
胰腺转移瘤的临床及CT表现
王光宪 邓小琴 文利 杨华 邹利光
目的探讨胰腺转移瘤的临床及CT表现,以提高对该病的认识和诊断水平。方法回顾性分析14例胰腺转移瘤的临床与CT资料。结果患者临床表现无特异性,以腹部、腰部疼痛为主要症状(57.1%)。14例胰腺转移瘤中,原发肿瘤为肺癌6例,肾癌3例,结肠癌2例,喉癌、胃癌及卵巢癌各1例;肾癌胰腺转移间隔时间及存活时间较长。所有病例均行腹部CT平扫和增强扫描,其中单发型4例,多发型9例,弥散型1例。共发现28个病灶,主要位于胰颈、体部,肿瘤最大直径0.5~11 cm,平均2.3 cm。平扫低密度灶19个,等密度灶2个,稍高密度灶7个,5个病灶有液化坏死;增强扫描病灶呈中度强化7个,环形强化6个,中度强化并环形强化6个,明显强化8个,不强化1个。所有病例均有胰腺外转移,2例出现周围血管侵犯。结论胰腺转移瘤少见,常有多发病灶及胰腺外转移。肾癌胰腺转移CT表现主要为稍高密度、明显强化,其他转移瘤主要为低密度、中度和(或)环形强化。结合原发病史可以作出准确的诊断。
胰腺肿瘤; 肿瘤转移; 体层摄影术,X线计算机; 回顾性研究
胰腺转移瘤比较少见,在胰腺恶性肿瘤中占2%~5%[1-2]。但是随着癌症患者生存时间的延长,胰腺转移瘤有逐年增多的趋势。在一组基于胰腺穿刺的大样本中,原发恶性肿瘤有3%~11%的概率发生胰腺转移[3]。由于胰腺转移瘤临床症状没有特异性,容易发生误诊、漏诊,国内文献报道较少。笔者回顾性分析14例胰腺转移瘤的临床及CT资料,旨在提高对该病的认识和诊断水平,为临床治疗提供参考信息。
资料与方法
一、一般资料
收集我院2005年10月至2012年2月有完整临床与影像资料的14例胰腺转移瘤。排除原发肿瘤直接侵犯或胰周淋巴结累及的患者以及全身性疾病如淋巴瘤或白血病浸润胰腺者。14例中男7例,女7例,年龄44~80岁,平均58岁。所有病例的原发肿瘤均经病理证实。胰腺病灶在超声引导下经皮穿刺证实3例,手术切除证实1例,其余经临床和影像学检查随访证实。
二、检查方法
所有患者均行腹部 CT平扫和增强扫描。采用 GE Lightspeed 16层螺旋CT或GE 64层VCT成像系统。患者检查前15 min口服温开水500~1000 ml或2%泛影葡胺1000 ml,使胃肠道充盈,以减少伪影。采用腹部螺旋扫描程序,管电压120 kV,管电流300 mA,转速0.8 s/转,层厚7.5 mm,层距7.5 mm,矩阵512×512。先行平扫,扫描范围从膈顶至肾脏下缘。增强扫描采用高压注射器自肘静脉注射优维显(Ultralist)60~100 ml,浓度为300 mgI/ml,注射流速3.0~3.5 ml/s;对比剂注射后分别于20~25、60~70、120~180 s行三期增强扫描。
三、观察项目和标准
[2,4],将胰腺转移瘤 CT表现分为单发型、多发型和弥散型。由两位有经验的放射科医师共同阅片,观察病变的部位、数量、大小、类型、轮廓、边界、密度、强化特征及周围结构改变,达成一致意见,并做详细记录。强化程度判断以增强CT值<20 Hu为轻度强化,20~50 Hu为中度强化,>50 Hu为明显强化。
结 果
一、临床症状
临床症状表现多样,无特异性。以腹部、腰部疼痛为主要症状(57.1%),或无任何相关症状(28.6%)。
二、原发肿瘤情况
14例胰腺转移瘤中,源自肺癌6例,肾癌3例,结肠癌2例,喉癌、胃癌及卵巢癌各1例。2例因腹部、腰背部疼痛先于原发灶发现,3例与原发灶同时发现,另9例距离原发肿瘤诊断时间为4~220个月,平均53.8个月,其中3例肾癌胰腺转移间隔时间最长,平均133个月。10例患者在胰腺转移瘤确诊后2~16个月病死,平均存活5.5个月;4例患者至今仍存活,已有3~98个月,平均31.3个月,其中3例肾癌患者均存活,平均37个月。
三、转移瘤的CT表现
转移瘤的CT表现见表1。14例中4例为单发型(图1a),肿瘤平均直径2.4 cm,源自肺癌2例,升结肠癌和卵巢癌各1例;9例为多发型(图1b),肿瘤平均直径1.86 cm,源自肺癌4例,肾癌3例,喉癌和胃癌各1例;1例为弥散型(图2),源自横结肠癌。14例患者共有28个转移病灶,肿瘤直径0.5~11 cm,平均2.3 cm。除1例弥散型外,转移灶位于胰头部1个,颈部9个,体部12个,尾部5个。仅2例转移灶有分叶,且边界不清。
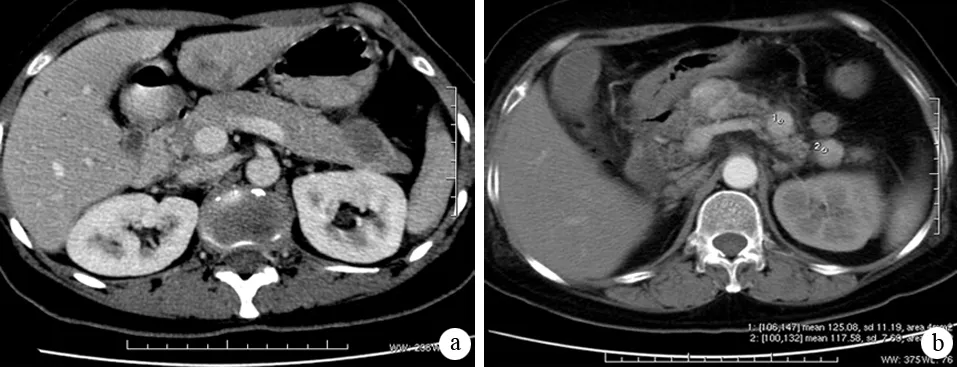
图1 胰尾单发转移瘤(a)和多发转移瘤(b)
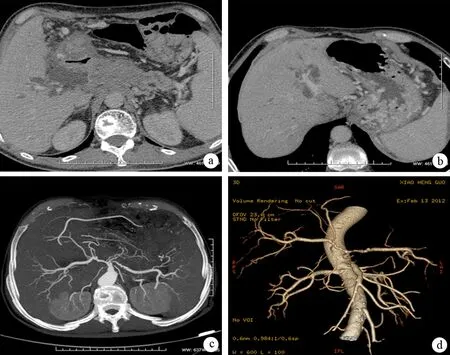
a:CT示病灶侵犯门静脉主干导致栓子形成,胰腺尾部萎缩,胰管扩张;b:CT示胃底静脉曲张,肝内胆管扩张;c:MIP显示腹腔干、脾动脉、肝总动脉受侵犯;d:VR显示脾动脉、肝总动脉受侵犯

图2 横结肠腺癌胰腺弥散转移
28个转移灶中,平扫低密度灶19个,等密度灶2个,稍高密度灶7个,其中5个转移灶出现液化坏死区。增强扫描后转移灶呈中度强化7个,环形强化6个,中度强化并环形强化6个,明显强化8个,无强化1个,其中1个转移灶仅于延迟期发现。呈明显强化的8个转移灶均为肾透明细胞癌转移。
2例胰腺周围血管受侵,其中1例仅侵犯脾动脉,另1例侵犯腹腔干、脾动脉、肝总动脉、门静脉主干、胆总管,导致门静脉主干内栓子形成,食管下段及胃底静脉曲张,胆总管胰腺段以上胆管扩张。胰管扩张7例,分别由3例肺癌、2例结肠癌、1例胃癌和1例肾癌转移至胰腺引起。
四、胰外转移
所有病例均有胰外转移,其中11例次有不同部位的淋巴结转移,8例次肝转移,6例次骨转移,3例次肺转移,3例次肾转移,3例次肾上腺转移,2例次脑转移,1例次脾及十二指肠降段转移,1例次回肠转移。
五、实验室检查
所有病例血、尿淀粉酶均正常。1例横结肠腺癌术后14个月转移至胰腺并侵犯胰周血管,引起胆管梗阻,导致CA19-9明显增高(1000 kU/L),其余病例实验室检查结果均在正常值范围内。
讨 论
胰腺转移瘤比较少见,是肿瘤的晚期表现,好发于中老年人,没有明显性别差异。
发生胰腺转移的肿瘤最常见的是肺癌[2],也有胃癌[4]或肾癌[5]。本组患者以肺癌为主,其次为肾癌。肺癌以腺癌为主(66.7%),小细胞癌仅1例,与文献[6]报道肺癌发生胰腺转移以肺小细胞癌为主的结果不一致。3例肾癌均为透明细胞癌,结肠癌、胃癌及卵巢癌均为腺癌,仅喉癌为鳞癌。
根据影像学表现,胰腺转移瘤可分为单发型、多发型和弥散型,以单发型为主(50%~73%),多发型较少(5%~10%),弥散型介于二者之间(15%~44%)[2,4]。本组以多发型为主,单发型次之,弥散型最少,符合转移瘤多发的特点。除1例弥散型外,另27个病灶主要分布在胰颈、体部,尾部次之,头部最少,这也是本组病例较少引起胆管扩张的原因。
胰腺转移瘤的CT表现以肾癌胰腺转移最具特征,平扫显示大多数为稍高密度;增强后明显强化,静脉期及延迟期强化程度降低,但密度仍高于正常胰腺实质,与文献报道一致[2-4,7-10]。其他类型肿瘤转移灶以低密度为主,增强扫描后中度强化,或环形强化。肾癌发生胰腺转移的另一特点是间隔时间长[1,2,7]。本组3例肾癌胰腺转移间隔时间长于全组平均间隔时间,随访7~98个月,均存活,推测肾癌胰腺转移患者有较好的预后。
有报道胰腺转移瘤的强化方式与肿瘤大小有关,>1.5 cm以环状强化为主,<1.5 cm者以均匀强化为主[4,9]。本组直径≥1.5 cm的病灶多数出现环状强化,其他病灶呈中度强化,与文献报道胰腺转移瘤以轻度强化为主不一致[10],可能为病例的原发肿瘤类型不同或因强化程度的判断没有统一的标准所致。
胰腺转移瘤需要与富血供的胰腺内分泌肿瘤、胰腺癌、胰腺炎等鉴别。胰腺转移瘤常为多发病灶,有原发灶病史及胰外转移,无内分泌症状,也不同于胰腺癌的轻度强化。
参考文献
[1] Zerbi A, Ortolano E, Balzano G, et al. Pancreatic metastasis from renal cell carcinoma: which patients benefit from surgical resection? Ann Surg Oncol, 2008:1161-1168.
[2] Tsitouridis I, Diamantopoulou A, Michaelides M, et al. Pancreatic metastases: CT and MRI findings. Diagn Interv Radiol, 2010:45-51.
[3] Klein KA,Stephens DH,Welch TJ.CT characteristics of metastatic disease of the pancreas.Radiographics,1998:369-378.
[4] Scatarige JC, Horton KM, Sheth S, et al. Pancreatic parenchymal metastases: observations on helical CT. Am J Roentgenol, 2001, 176: 695-699.
[5] Crippa S, Angelini C, Mussi C, et al. Surgical treatment of metastatic tumors to the pancreas: a single center experience and review of the literature. World J Surg, 2006, 30:1536-1542.
[6] 李相生, 赵心明, 周纯武,等.胰腺转移瘤的CT诊断.中国医学影像技术, 2006,22:442-444.
[7] Mecho S, Quiroga S, Cuellar H, et al. Pancreatic metastasis of renal cell carcinoma: multidetector CT findings. Abdom Imaging, 2009, 34:385-389.
[8] Ascenti G, Visalli C, Genitori A, et al. Multiple hypervascular pancreatic metastases from renal cell carcinoma: dynamic MR and spiral CT in three cases. Clin Imaging, 2004, 28:349-352.
[9] Ahmed S, Johnson PT, Hruban R, et al. Metastatic disease to the pancreas: pathologic spectrum and CT patterns. Abdom Imaging, 2012 Feb 18.[Epub ahead of print]
[10] 闫圆圆,黄勇,李文武.胰腺转移瘤的MDCT诊断.临床放射学杂志,2012, 31:204-207.
(本文编辑:吕芳萍)
ClinicalandCTfeaturesofpancreaticmetastasis
WANGGuang-xian,DENGXiao-qin,WENLi,YANGHua,ZOULi-guang.
DepartmentofRadiology,XinqiaoHospital,ThirdMilitaryMedicalUniversity,Chongqing400037,China
ZOULi-guang,Email:zoulg@mail.tmmu.com.cn
ObjectiveTo analyze the clinical and CT characteristics of pancreatic metastasis to improve the correct diagnosis rate.MethodsThe clinical and CT data of 14 patients with pancreatic metastasis were reviewed retrospectively.ResultsAmong the 14 patients, the primary malignancy was lung cancer in 6 cases, renal carcinoma in 3 cases, colon carcinoma in 2 cases, laryngeal cancer in 1 case, gastric cancer in 1 case and ovarian carcinoma in 1 case. Pancreatic metastases from renal carcinomas often developed a long period after initial nephrectomy and survived for a relatively long time. Abdominal CT plain scan and enhanced scan was performed in all cases. Four cases were of solitary type, 9 cases were of multiple types and l was of diffuse type. Totally 28 lesions were found, which were usually located in the neck and body of the pancreas, the diameter of 28 pancreatic lesions was ranging from 0.5 cm to 11 cm, with a mean diameter of 2.3 cm. On CT plain scan, there were 19 hypodense lesions, 7 slightly hyperdense lesions and 2 isodense lesions, 5 necrotic lesions. On enhanced CT, the lesions showed moderate enhancement in 7 cases, circular enhancement in 6 cases, moderate and circular enhancement in 6 lesions, obvious enhancement in 8 lesions and no enhancement in 1 lesion. All patients had extra-pancreatic metastases, and 2 cases had peripheral vascular invasion.ConclusionsPancreatic metastases are rare, often accompanied with multiple lesions and extra-pancreatic metastases. The CT features of pancreatic metastases from renal carcinomas are slightly hyperdense and obvious enhancement; in other metastases, there are hypodense, morderate and/or circular enhancement lesions. Accurate diagnosis can be achieved by knowledge of patients′ medical history.
Pancreatic neoplasms; Neoplasm metastasis; Tomography, X-ray computed; Retrospective studies
10.3760/cma.j.issn.1674-1935.2013.01.002
400037 重庆,第三军医大学新桥医院放射科
邹利光,Email: zoulg@mail.tmmu.com.cn
2012-08-10)
