糖皮质激素在肝衰竭中应用的临床研究
2013-09-28周小平李惠珍杨生义
周小平 李惠珍 杨生义
中国人民解放军第一医院传染科 (甘肃兰州,730030)
肝衰竭 (Liver Failure)是临床常见的严重肝病症候群,其病情危重,发展迅速,并发症多,临床救治困难。内科多采用综合支持治疗,病死率高达60% ~70%[1];肝移植虽是治疗肝衰竭最有效的手段,但因肝脏供体来源和经济条件的限制,不可能常规开展。因此,提高肝衰竭患者救治水平,降低病死率,寻求较为安全有效的内科治疗方案,改善其预后一直是肝病治疗领域的重点和难点。我科使用糖皮质激素治疗肝衰竭早期患者,取得满意疗效,现报告如下。
1 资料与方法
1.1 研究对象 选取2006年1月-2012年10月在我院感染科住院的肝衰竭患者138例,其中HBV感染者117例,其中23例为既往规律使用抗病毒药物停药后诱发;药物性肝病15例;自身免疫性肝病4例 (自身免疫性肝炎2例,重叠综合征2例);酒精性肝病2例。肝衰竭诊断符合2006年中华医学会感染病学分会制定的《肝衰竭诊疗指南》的诊断标准[2]。所有病例均可由单一病因解释病情,未重叠感染甲、丙、丁、戊、庚型肝炎病毒及巨细胞病毒、EB病毒,柯萨奇病毒;且符合以下条件:①TBil>171μmol/L;②PTA:20%~40%;③无腹水、消化道出血、肝性脑病、肝肾综合征,无合并细菌感染或真菌感染;④排除恶性肿瘤、糖尿病、肾功能不全及甲状腺机能亢进症患者;⑤B超、CT等影像学检查排除阻塞性黄疸;⑥无其他使用糖皮质激素的禁忌证。随机分为治疗组及对照组,两组患者治疗前年龄、性别及病情分类差异均无统计学意义,具有可比性 (P>0.05)。见表1。

表1 两组患者一般情况比较
1.2 用药方案
1.2.1 护肝治疗 两组患者均每日给予甘草酸苷、门冬氨酸钾镁、多烯磷脂酰胆碱、还原型谷胱甘肽、前列地尔等护肝治疗,补充血浆、白蛋白、电解质等支持治疗。
1.2.2 抗病毒治疗 血清中检测出HBV感染标志物阳性的患者,进一步检测HBV DNA载量;依据患者经济条件,选择口服拉米夫定100mg/次,1次/d,或恩替卡韦0.5mg/次,1次/d。
1.2.3 激素治疗 治疗组在取得家属及患者知情同意后,在疾病进展早期即给予强的松40~60mg早晨顿服,待临床症状好转、黄疸消退一半以上开始逐渐减量,每周减量为5~10mg,减至20mg/次时,每周减2.5~5mg,直至停用。自身免疫性肝炎减至10mg/d维持治疗。治疗组在应用强的松的同时给予奥美拉唑20mg/次,1次/d,口服,早期给予抗生素预防细菌感染。
1.3 监测指标 两组患者在治疗前及治疗后每3~5日检查血常规、肝功能、肾功能、电解质、凝血酶原时间 (PTA);慢性HBV感染者4周、8周、12周时分别检查HBV DNA载量;强的松应用第1周每日监测血糖;出现腹水、出血及感染等表现采取相应措施。
1.4 疗效评定 治愈:消化道症状消失,黄疸消退,并发症治愈,肝功能正常;好转:症状基本消失或缓解,并发症得到控制,ALT及TBil下降至2倍正常值以内;无效:肝功能进行性恶化,出现严重的并发症及不良反应,患者家属拒绝进一步治疗而终止者,或患者死亡者;治愈及好转患者视为治疗有效,计算有效率及无效率。
1.5 统计学方法 采用SPSS 13.0软件进行统计学处理,根据数据分布类型和方差齐性结果,两组均数比较采用t检验,率的比较采用χ2检验。P<0.05为有统计学意义。
2 结果
2.1 两组患者血清ALT、TBil及PTA变化比较 见表2。
表2 两组患者血清ALT、TBil及PTA变化比较(±s)

表2 两组患者血清ALT、TBil及PTA变化比较(±s)
与本组基线相比,*P<0.01;与对照组同时段相比,#P<0.01
组别 ALT(U/L) TBil(μmol/L) PTA(%)865.3±143.4 530.4±127.8 25.3±4.3(n=72)1周 521.7±89.9* 435.1±99.3* 29.8±3.1*4周 203.6±78.7* 106.8±53.7*# 41.2±4.3*#8周 56.4±22.6* 57.1±29.3*# 50.7±7.4*#12周 37.2±12.1* 34.1±12.9*# 69.0±6.2*#对照组 基线 848.6±154.8 527.2±115.3 26.5±3.4(n=66)1周 544.3±77.9* 495.8±76.9* 27.5±4.9*4周 226.5±80.6* 330.5±88.6* 35.4±8.6*8周 87.5±43.6* 215±114.7* 43.3±5.5*12周 39.4±21.4* 76.1±38.6* 50.6±10.5治疗组 基线*
2.2 两组患者治疗结果比较 见表3。
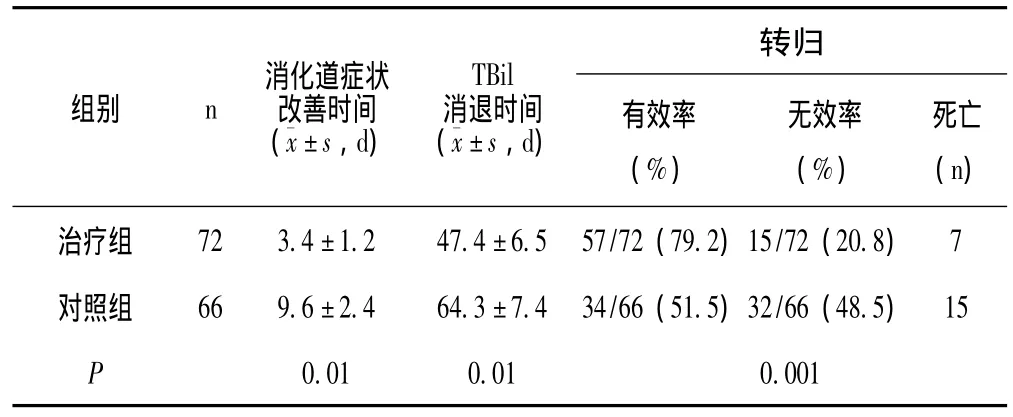
表3 两组患者治疗转归比较
治疗组有效率79.2%,明显高于对照组51.5%,两组比较差异有统计学意义 (P<0.01);治疗组患者乏力、纳差、腹胀等消化道症状改善时间较对照组缩短,总胆红素消退时间亦明显缩短,两组之间差异有统计学意义 (P<0.01);两组治疗无效的患者中22例因救治无效死亡,其余患者因病情进行性恶化家属签署自动出院志愿书,给予办理出院,出院后两例患者于外院行肝脏移植术,23例失访,转归不详。
2.3 不良反应及并发症 治疗组中有两例患者服用强的松后发生类固醇性糖尿病,给予胰岛素皮下注射治疗,血糖控制较佳,停用强的松后血糖恢复正常;51例患者应用强的松后期出现不同程度的痤疮,强的松减量或停药后均得以恢复;3例患者咽拭子涂片发现霉菌,给予碳酸氢钠、制霉菌素漱口,1例患者出现肺部霉菌感染,给予5%碳酸氢钠100ml稀释后静脉滴注5天等对症治疗后恢复;5例患者出现白细胞升高,但无感染表现,未作特殊处理,停药后均恢复正常范围。
3 讨论
肝衰竭的发病机制复杂,学者[3,4]认为,病毒、药物、肝毒性物质等病因诱发机体细胞、体液免疫功能亢进;肝组织大片坏死,细胞缺血、缺氧、水肿、功能障碍;内毒素血症致微循环障碍,使机体损伤加剧,多重因素致使大量肝细胞在短期内被破坏。有研究[5,6]表明,肝再生能力与肝损害程度有关,损伤严重则肝再生障碍;肝衰竭患者病死率高的主要原因是其存在肝再生障碍。激素在临床治疗过程中是一把双刃剑,在肝病领域使用更是存在很大的争议[7,8],肝衰竭患者机体免疫功能紊乱,内环境缓冲能力减弱,使用激素后可诱发或加重原本存在的细菌、真菌、支原体、衣原体等的感染,造成感染灶扩大、蔓延;诱发消化道出血,增加因并发症导致的病死率;糖皮质激素作用于HBV基因组中的皮质激素应答元件,而直接刺激HBV复制及HBsAg的表达,加快和刺激肝衰竭的进展速度,故在以往慢性HBV感染者的救治中应用激素更是受到很多限制。然而英、美三家医院的报告 (Royal Free Hospital;Mayo Clinic及King's College Hospital)一致的结论认为:无论是HBsAg阴性还是阳性的慢加急性肝衰竭患者,及时应用激素或其他免疫抑制剂皆可收到较好效果。Marik PE等[9,10]研究发现,绝大多数肝衰竭患者存在肾上腺皮质功能不全,提出“肝肾上腺综合征”的概念,认为肝病患者肾上腺功能变化是一个动态过程,随着病情进展,都有可能出现肾上腺衰竭。顾锡炳等[11]研究也证实肝衰竭患者皮质醇浓度低,肾上腺皮质功能低下,且患者皮质醇浓度越低,预后越差,为肝衰竭患者应用糖皮质激素提供证据。本研究中,治疗组患者给予强的松40~60mg晨顿服后,能够及时补充缺失的皮质醇,消化道症状在短时间内得以明显改善,饮食进步,营养摄入增加,肝脏供血、供养充足,较好地促进肝细胞再生。总胆红素消退时间明显短于对照组,救治有效率明显高于对照组,提示肝衰竭患者早期及时应用激素可显著提高救治率,由此证实,肝衰竭早期应用激素抑制或调整过激的免疫反应可延缓病情的急剧发展,不同原因引起的肝衰竭早期应用激素治疗,均能取得良好的疗效,可尽快控制肝细胞坏死,使患者能得益于因抑制过激的肝脏免疫,而度过因器官衰竭所致的危险期,给肝功能恢复及肝细胞再生提供时间,挽救患者生命。
治疗组病例中有两例患者出现类固醇性糖尿病,积极给予胰岛素控制血糖,发现胰岛素用量与强的松用量呈剂量依赖性,随着强的松用量的递减,胰岛素用量亦逐渐减量,强的松停用后,血糖均恢复至正常范围;治疗组患者在口服强的松当天即给予抑酸剂,有效预防了消化道溃疡及出血的发生;3例患者咽拭子涂片发现霉菌,给予碳酸氢钠、制霉菌素漱口5~10天,复检咽拭子、痰涂片均正常,1例患者胸部CT报告肺部霉菌感染,考虑抗真菌药物肝损害较重,可加重肝脏损害,故仅给予5%碳酸氢钠100ml稀释后静脉滴注,保持患者内环境略偏碱性,治疗5天后患者呼吸道症状改善,复查胸部CT提示肺部感染灶吸收,效果较佳。整个治疗过程中未发生较为严重的不良事件。表明糖皮质激素在肝衰竭的早期应用是安全的。
我国慢性HBV感染率高,据统计,由此所致的肝衰竭约占81%,本研究观察发现由慢性HBV感染所致肝衰竭患者约占84.8%,与文献报道[12]相符合,故对于慢性HBV感染的及时治疗仍是救治重点。有研究[13~15]证实,糖皮质激素联合拉米夫定或恩替卡韦治疗可明显提高乙型肝炎肝衰竭患者生存率且安全性好。本研究中因HBV感染所致的患者,在给予强的松治疗的同时使用拉米夫定或恩替卡韦抗病毒,患者血清中HBV DNA均得以快速控制,治疗效果好,核苷 (酸)类似物可快速抑制HBV复制,阻止因糖皮质激素所致的HBV复制活跃,减少血液和肝脏内病毒载量,减少受染肝细胞表面靶抗原的表达,阻止病毒再感染新生肝细胞。联合激素可抑制过激免疫反应,从而减轻肝脏炎症坏死,保护尚未被破坏的残存细胞,减轻毒素对各个脏器的损害。值得注意的是:本研究中死亡的22例患者中15例患者为既往诊断为乙型肝炎肝硬化,曾规律服用核苷 (酸)类似物抗病毒治疗,病毒复制被抑制,病情稳定,后因各种原因自行停药,最后导致病毒学、生化学反弹,进而肝功能进行性恶化,进展为肝衰竭,令人惋惜的是这些患者本可以避免类似事件的发生。核苷 (酸)类似物应用于临床后,为慢性乙型肝炎患者的救治提供了强有力的武器,可长期、最大限度抑制病毒复制,延缓病情进展,但治疗中不可随意停药。停药所致的亚急性及慢性肝衰竭,往往来势更凶险,救治难度更大,预后极差,病死率高。故慢性HBV感染者,尤其是已进展为肝硬化失代偿期的患者,启动抗病毒治疗后,需多次向患者强调服药依从性,不可随意停药。
随着医药技术发展,强力有效抗生素、抑酸剂、核苷(酸)类似物等药物的规范应用,激素在应用中面临的加重感染、诱发消化道出血,增加病死率等已不再令人困惑,相反在恰当时机合理应用糖皮质激素治疗肝衰竭,可达到较理想的结果。
[1]陈菊梅,邹正升.重视乙型肝炎肝衰竭的预防和控制[J].传染病信息,2008,21(2):65-67.
[2]中华医学会感染病学分会肝衰竭与人工肝学组、中华医学会肝病学分会重型肝病与人工肝学组.肝衰竭诊疗指南[J].中华肝脏病杂志,2006,14(9):643-646.
[3]宁琴.乙型肝炎重症化研究现状和发展趋势[J].中华肝脏病杂志,2010,18(2):81-84.
[4]叶一农,高志良.乙型肝炎肝衰竭发生机制中的三重打击 [J].中华肝脏病杂志,2009,17(8):638-640.
[5] MCKENZIE TJ,LILLEGARD JB,NYBERG SL.Artificial and bioartificial liver support[J].Semin Liver Dis,2008,28:210-217.
[6] RIORDAN SM,WILLIAMS R.Perspectives on liver failure:past and future[J].Semin Liver Dis,2008,28:137-141.
[7]李梦东,聂青和.糖皮质激素治疗重型肝炎的临床及实验研究[J].实用肝脏病杂志,2005,8(1):1-6.
[8]骆抗先主编.乙型肝炎基础和临床[M].北京:人民卫生出版社,1997.
[9] MARIK PE.Adrenal insufficiency:the link between low apolipoprotein A-I levels and poor outcome in the critically ill?[J] .Crit Care Med,2004,32:1977-1998,1978-1979.
[10] MARIK PE,GAYOWSKI T,STARZL TE.The hepatoadrenal syndrome:a common yet unrecognized clinical condition [J] .Crit Care Med,2005,33:1254-1259.
[11]顾锡炳,徐月琴.重型肝炎血清皮质醇浓度与病情及预后的关系 [J].肝脏,2006,11:212-213.
[12]顾长海,王宇明主编.肝功能衰竭[M].北京:人民卫生出版社,2002:1-20.
[13]周先珊,万谟彬,薛建亚.抗病毒基础上应用糖皮质激素治疗慢性重型乙型肝炎临床分析 [J].临床肝胆病杂志,2008,24(2):101-103.
[14]李惠珍,杨生义,李维,等.抗病毒联合糖皮质激素治疗肝衰竭临床观察 [J].临床消化病杂志,2012,24(3):139-146.
[15]张绪清,聂青和.糖皮质激素在治疗重型肝炎中的应用及评价[J].实用肝脏病杂志,2004,7(2):70-72.
