导致慢性HBV携带者肝脏病理学改变的相关因素*
2013-09-28童光东周大桥
聂 凡 童光东 周大桥△
1.广州中医药大学2009级非医攻博班 (广东广州,510045) 2.广州中医药大学附属深圳市中医院
半个世纪前,Knodell和他的同事建立了一种评价慢性肝炎病理学的量化评分体系 (HAI)。随着Scheuer的分级、分期标准方案对HAI的补充和完善,肝脏病理学改变进程的相关研究愈来愈深入,需要探索的另外一个问题是:肝脏出现病理学改变的原因[1]。早在1995年,王泰龄、王宝恩等[2]提到,分级、分期肝脏病理只是对病变程度的概括,病理医师同时尚需作仔细的形态描述,并结合病因、病毒复制状态、重叠感染及临床治疗等多方面因素,结合电镜、免疫组化及原位PCR(聚合酶链反应)进行深入研究。近20年来,相关研究层出不穷,从血清研究到免疫组化,从基因分型到肝脏免疫学,涉及面甚广。本文将导致HBV携带者肝脏病理学改变的相关因素研究进展综述如下。
1 年龄
中华医学会在《慢性乙型肝炎防治指南 (2010年版)》[3]中提到,对ALT(丙氨酸转氨酶)持续正常但年龄较大 (>40岁)的慢性HBV携带者,应密切随访,最好进行肝活检。这充分说明指南已经开始重视年龄和肝脏病理学改变的关系,因为美国肝病协会2004年修订的慢性乙型肝炎治疗规范[4]指出:年龄大于40岁ALT正常慢性乙型肝炎感染者是预测肝组织学明显改变的独立因素,这些人群中12%~43%有S2以上纤维化。杨春霞等[5]通过对云南地区292例各年龄阶段(以11~29岁、30~39岁、40~60岁分组)慢性HBV携带者肝活组织检查病理炎症分级≥G2或纤维化分期≥S2所占比例观察,发现30岁以下者占26.5%,30岁以上者占46.8%,两组间差异有统计学意义。诚如研究者所论述,本次研究病例数有限,且研究对象局限于云南地区。文章中还提到,临床工作中发现一部分年龄<40岁慢性HBV携带者已达到肝活检炎症分级≥G2或纤维化分期≥S2。从临床的角度,研究者以30岁作为分界线,对指南的完善以及病程的预测有一定的参考价值。在“慢性乙型肝炎肝纤维化患者血清ALT正常的相关预测因素”中,也提到超过30岁的年龄和纤维化分期≥S2相关,但文章认为年龄不能作为一个独立的预测因素,必须和较低的HBV DNA水平相结合,才能进一步预判肝纤维化的程度。马丽娜等[6]以2005年6月-2008年6月在北京佑安医院住院诊断的90例HBV携带者为对象,将患者分为低龄组和高龄组,发现高龄组炎症程度、纤维化程度重于低龄组,但文中没有明确说明高龄组和低龄组的年龄界限。
范慧敏等[7]以2001年1月-2006年8月在广州市第八人民医院住院的219例慢性HBV携带者和非活动性HBsAg携带者,按照<18岁、18~40岁和>40岁的年龄分组分析,发现炎症活动度和纤维化程度在3组间的差异无统计学意义,但纤维化程度S3~S4的比例在<18岁组为7.7%,而>40岁组为21.1%,>40岁的患者纤维化程度更高。文章认为,这两组病例样本数都比较小,应进行进一步观察,肝活检虽然可以准确反映肝脏的病变程度,但难以作为密切追踪的检测方法。仔细谨慎地综合分析临床资料,包括完整的生化功能检查、超声波、CT等显得尤为重要。陆忠华等[8]对无锡地区220例在无锡市传染病医院2001-2003年期间门诊体检的HBV携带者,进行为期5年的临床症状、肝功能、肝活组织检查、病毒学及血清病毒标志物等的动态观察研究,以40岁为界限,分为两组,发现炎症活动度差异无统计学意义,而高龄组纤维化程度重于低龄组。研究者认为,出现这种现象的原因可能是此类患者经历隐匿发病,经过了免疫清除期而进入非活动或低复制期,肝脏炎症修复,而纤维组织仍然残留。当然,也有人认为年龄与肝脏病理学改变无关。耿晓霞等[9]以四川省人民医院感染科2008年1月-2009年3月住院经肝穿刺活检的128例慢性HBV携带者及ALT轻度升高的慢性乙型肝炎患者为对象,研究发现不同炎症分级及纤维化分期组年龄无统计学差异,与部分学者[10]研究结果不一样。当然,这种不同的结论可能与就诊患者地域差别及样本量有关系。不过,黄珊等[11,12]的研究认为,非活动性HBsAg携带者的肝组织病理改变与年龄无关,而慢性HBV感染免疫耐受期患者的肝组织病理与年龄相关。
2 ALT水平
2004年,韩国学者Kim等[13]对94 533名男性和47 522名女性患者进行了为时8年的前瞻性队列研究,结果显示ALT处于正常范围较高水平的人因肝病相关死亡率风险的增加 (血清ALT 20~29U/L、30~39U/L组比 ALT<20U/L组高2.9倍、9.5倍),尤其是ALT在35~40U/L之间的男性。美国学者Kariv R等通过研究认为[14],决定慢性HBV感染者治疗的ALT标准应该是:男性30U/L,女性19U/L。李嘉等[15]通过分析和比较2004年1月-2006年8月54例免疫耐受期和47例非活动复制期HBV感染者年龄、性别、血清HBV DNA水平、肝脏炎症活动度及纤维化程度,肝脏HBsAg和HBcAg表达情况,划分为ALT≤20U与ALT介于20~40U/L两组,发现后者的纤维化程度高于前者,若ALT持续表现为正常值范围内的较高水平,应建议患者进行肝脏病理学检查。这与Kim等人的见解相一致。
Chee-Kin Hui等[16]通过对57例血清 HBV DNA水平高、免疫耐受期的中国患者进行5年随访,发现ALT水平升高的患者纤维化程度更高。他们还发现,ALT水平接近正常值上限的患者,病情更容易发展到免疫清除期,而免疫清除期患者HAI分值也相对较高。江军等[17]将100例肝功能正常的慢性HBV感染者分为ALT(0~0.75)ULN(正常值上限)和(0.75~1)ULN两组,其发生明显组织学改变的例数分别为19%和31%,具有统计学意义。
3 血清PCⅢ (Ⅲ型前胶原)
魏倪等[18]以2003年1月-2005年10月进入沈阳市第六人民医院的142例慢性HBsAg携带者进行肝脏活体组织学检查,其中129例为慢性HBV携带者,13例为非活动性HBeAg携带者,通过组织学检查、血清病毒学、纤维化指标及蛋白质电泳、超声检查,按血清HBV DNA是否阳性及病理学诊断分组比较,根据Spearman's相关分析及Logistics多因素分析,发现组织学炎症分级、纤维化分期与HBV DNA水平及HBeAg状态无明显相关性,而血清PCⅢ增高与炎症分级有关。虽然相关研究文献有限,但血清PCⅢ指标的变化也应该引起重视。
4 血清HBV DNA载量
黄珊等[11,12]根据HBV DNA载量将HBeAg阳性者分为<1×105、1×105~1×107、 >1×107copies/ml 3组,发现 <1×105与>1×107的肝组织病理改变有统计学差异,病毒载量越高肝脏损害和纤维化程度越低,结果与Wang[19]的研究一致。而HBeAg阴性携带者的肝损害和纤维化程度与病毒载量无关(分为<5×102、5×102~1×105、>1×105copies/ml 3组)。
杨艳华等[20]对52例 ALT持续正常的 HBeAg阴性慢性HBV感染者的HBV DNA水平、基因型、基本核心启动子(BCP)及前C区变异进行观察,发现前C区或BCP野毒株感染者中,HBV DNA载量与肝脏炎症及纤维化改变呈正相关(均P<0.01),而且用于预测前C区或BCP野毒株F≥3分的肝脏病理改变有显著意义。于建国等[21]研究了167例ALT水平持续正常的HBV感染者肝组织病理学,发现在HBV DNA阳性者中,各种病理改变程度之间并无显著差异,但中度以上改变者占65.41%;在HBV DNA阴性者中,以重度改变为主,占52.94%,差异有统计学意义 (P<0.05)。当然,也有人持不同意见,范慧敏等[7]对30例HBV DNA阴性的HB-sAg携带者与189例HBV DNA阳性的HBV携带者进行比较,发现两组患者肝脏炎症及纤维化改变无明显差异。上述研究结果均由国产试剂得出,如果采用罗氏CRBS AMPLIPTaqMan48系统可能结果更可靠一些。
5 血清HBeAg表达
张健珍等[22]对198例慢性HBV携带者 (HBeAg阳性134例,HBeAg阴性64例)研究发现,HBeAg阳性组以G1(占70.89%)、S1(占47.01%)为多,而HBeAg阴性组以≥G2(占34.38%)、≥S2(占56.25%)为多,差异有统计学意义(P<0.05)。HBeAg阳性组肝组织G各级之间及S各期之间血清HBV DNA水平比较差异均无统计学意义 (分别为χ2=3.117,df=3,P=0.366;χ2=5.579,df=3,P=0.134);HBeAg阴性组肝组织G各级之间及S各期之间血清HBV DNA水平比较差异亦无统计学意义 (分别为χ2=0.921,df=3,P=0.823;χ2=3.408,df=3,P=0.492)。范慧敏等[7]以HBeAg阳性与否对147例HBV DNA阳性患者进行分层分析,发现HBeAg与肝组织的炎症活动度无显著相关,但与纤维化程度有关,即HBeAg阴性组具有更显著的肝纤维化。另外一些学者得出的结果有所差异 (见表1),可能与研究的病例以及检测方法、试剂不一致有关。
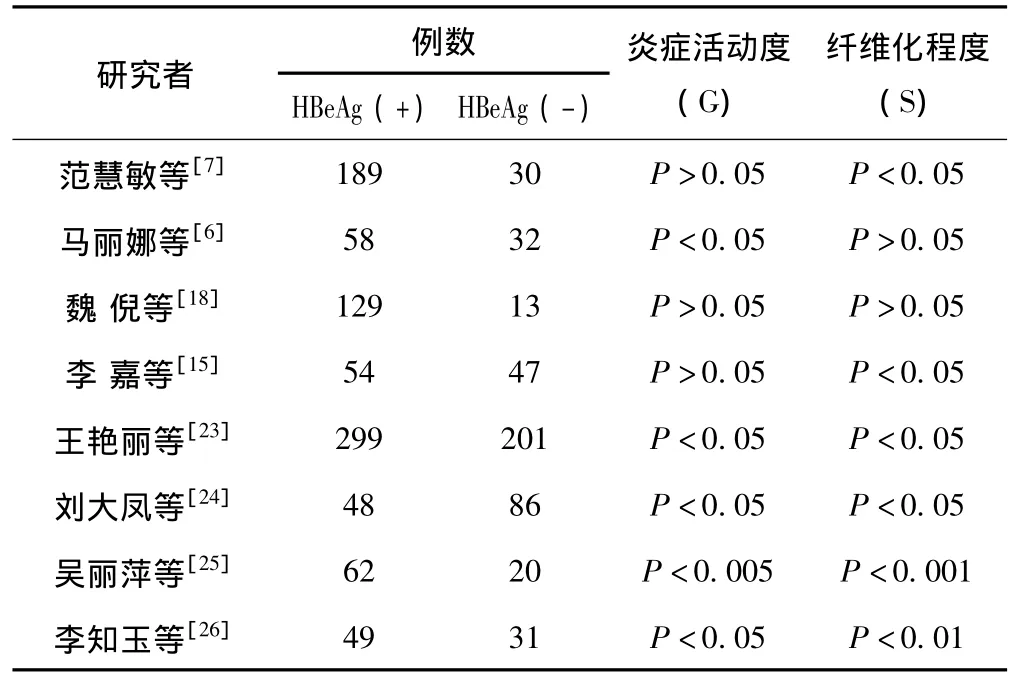
表1 HBV DNA阳性患者HBeAg表达的病理学意义
高敏等[27]的进一步研究表明,HBeAg阳性高龄组与HBeAg阴性高龄组G≥2的病例分别为82例 (71.3%),53例 (57.0%),χ2=4.625,P<0.05,差异有统计学意义;HBeAg阳性低龄组与HBeAg阴性低龄组比较HBV炎症分级间χ2=3.154,P>0.05,差异无统计学意义。而HBeAg阳性组与HBeAg阴性组患者肝脏病理纤维化分期间差异无统计学意义。
6 肝细胞内HBsAg、HBcAg分布
曹天高等[28]研究了慢性HBV携带者肝组织病理,132例患者肝组织全部HBsAg阳性,其中HBsAg(+)42例 (占31.8%),HBsAg(++)86例 (占65.2%),HBsAg(+++)4例 (占 3.0%);HBcAg(+)98例 (占 74.2%),HBcAg(-)34例 (占25.8%)。本组患者免疫组化HBcAg检出率也较高,达74.2%,但尚有25.8%的患者未检出HB-cAg,可能与HBcAg常和抗-HBc在肝细胞核内形成免疫复合物,使HBcAg被封闭而不易检出有关。肝组织病变程度与肝组织中的HBcAg表达强度差异也无显著性意义。
唐奇远等[29]对ALT正常的e抗原阳性慢性HBV感染者肝组织纤维化的影响因素进行研究,151例患者根据肝组织HBcAg分布分为核型、混合型、浆型、阴性4组,对其肝纤维化分期进行χ2分割法 (即Bonferroni法)比较,检验水准调整为0.05/6(即0.008),核型组与混合型组、核型组与浆型组、核型组与阴性组、混合型组与浆型组之间的肝纤维化分期差异均有统计学意义 (P分别为0.0055,<0.001,<0.001,<0.001)。混合型组与阴性组、浆型组与阴性组之间的肝纤维化分期差异无统计学意义 (P分别为0.0084,0.028)。
黄珊等[11]研究了91例非活动性HBsAg携带者肝组织病理特点,肝组织免疫组化HBcAg阳性者7例 (7.7%),其中混合型1例 (1.1%),浆型6例 (6.6%);HBcAg阴性者84例 (92.3%)。发现不同性别、年龄组间肝组织炎症、纤维化程度及HBcAg表达差异无统计学意义 (P>0.05)。
刘大凤等[24]肝组织免疫组化检测 HBsAg(+)、HBcAg(+)组中 G0~G1、G2、G3~G4、S0~S1、S2、S3~S4例数分别有22、19、14、34、11和10例;HBsAg(+)、HB-cAg(-)组中例数分别有20、12、4、25、6和5例;HBsAg(-)、HBcAg(-)组中例数分别有9、7、10、11、5和10例,组间两两比较差异无显著性意义 (P>0.05)。
7 基因型
杨艳华等[20]检查了52例ALT持续正常的HBeAg阴性慢性HBV感染者,发现基因B型的HBV DNA载量高于C型(P<0.05),但两者在肝脏病理学改变方面的差异无统计学意义 (P>0.05)。
8 其他诱发因素
陆忠华等[30]对220例慢性HBV携带者进行病理特点及5年随访,其中35例出现临床症状和肝功能异常而成为再激活患者,约占观察人数的15.9%,临床是否发病与肝脏炎症分级密切相关,病理高炎症者 (≥G3)几乎有一半病例终究会再激活。分析显示年龄与HBV携带者再激活率有明显相关性,而性别与再激活率无相关性。同时询问其发病诱因,发现慢性HBV携带者饮酒,乱用药物、精神刺激、情绪过度紧张为常见的诱发因素。其中56例在观察随访期间做了第2次肝活检,其结果显示肝组织学原正常者,一般病情比较稳定,组织学可多年保持正常,不发生改变。但如病变一旦形成,尤其是G3、G4病变的患者,很容易出现肝功能异常,并长期迁延,甚难恢复。同时由组织学可以看出,炎症为G3、G4病变的患者有些会出现组织学好转;而炎症为G2是一种不稳定状态,第2次肝活检有5例转为G3,2例转为G4。
9 多因素分析
叶珺等[31]对不同炎症分级和肝纤维化分期的171例慢性乙型肝炎病毒感染者进行分析,发现Glo(球蛋白)、AST(天门冬氨酸转氨酶)、GGT(γ-谷氨酰转氨酶)、PLT(血小板)、APRI(肝纤维化模型)等与炎症分级显著性相关,而年龄、HBeAg状态、Alb(白蛋白)、AST、GGT、PLT、HBV DNA、APRI等与肝纤维化分期显著性相关。陈明胜等[32]的研究证实,彩色超声波提示肝脏回声差的患者与肝纤维化有一定相关性,往往分期超过S2,有的达到S3。周耀勇等[33]研究了134例患者,发现与肝脏炎症程度相关性最好的指标是ALT,与肝纤维化程度相关性最好的指标是彩色超声波。
综上所述,国内外学者目前已经对导致慢性HBV携带者肝脏病理学改变的相关因素如患者年龄、血清ALT水平、血清PCⅢ、血清HBV DNA载量、血清HBeAg表达、基因型,以及肝内HBsAg、HBcAg表达与分布进行了研究,有了一些比较一致的看法,也有一些结论存在差异。也许,每个因素确实都能与肝脏的病理学或组织学上的变化建立关系,如刘大凤等[24]肝脏炎症及纤维化级别与病程、年龄及HBV感染血清学指标的多元逐步回归分析分别以肝脏炎症级别和纤维化级别为因变量,以各血清病毒学指标为自变量进行多元逐步回归分析。结果表明,病程、年龄、表面抗原、e抗原、表面抗体及e抗体均是肝脏炎症级别和纤维化级别的重要影响因素。尽管某些因素与肝脏病理学上的改变还存在分歧和争论,但它们并不影响我们继续深入探讨它们之间的关系。而且,若不能对研究结论的分歧进行深入探讨,显然不利于认识上述因素与肝脏组织学改变之间的关系。比如,有人提出通过动态监测血清ALT水平,更准确地反映血清ALT水平和肝脏病理学改变之间的关系。那么,是否也能将这一动态监测的思想贯彻到其他因素与肝脏组织学改变之间的关系中呢?另外,免疫学变化在肝脏病理学改变一定具有十分重要的作用,目前的研究中还关注不够,这也是值得重视的。
[1] VALEER JD.Milestongones in Liver Disease:Scoring chronic hepatitis[J] .Journal of Hepatology,2003,38:382 -386.
[2]王泰龄,刘霞,高琳,等.对慢性肝炎分类、分级分期的探讨[J].中华肝脏病杂志,1995,3(3):130-133.
[3]中华医学会肝病学分会、感染病学分会.慢性乙型肝炎防治指南2010年更新版.中华实验和临床感染病杂志,2011,5(1):79-100.
[4] KEEFFE EB,DIETERICH DT,HAN SH,et al.Treatment algorithm for the management of chronic hepatitis B virus infection in the United States[J] .Clin Gastroenterol Hepatol,2004,2(2):87 -106.
[5]杨春霞,杨微波,范晶华,等.不同年龄组慢性乙型肝炎病毒携带者肝活体组织的病理分析 [J].中华肝脏病杂志,2011,19(12):881-883.
[6]马丽娜,何智敏.乙型肝炎病毒携带者的肝脏病理学与临床特征[J].中华肝脏病杂志,2010,18(6):433-435.
[7]范慧敏,杨湛,张春兰,等.乙型肝炎病毒携带者的肝脏病理学特点[J].中华肝脏病杂志,2007,15(5):334-337.
[8]陆忠华,陈卫,邓俊,等.220例慢性乙型肝炎病毒携带者5年随访分析[J].中华肝脏病杂志,2008,16(12):881-883.
[9]耿晓霞,林建梅,杨兴祥.慢性乙型肝炎病毒携带者和ALT轻度升高慢性乙型肝炎患者的肝脏病理及临床特征 [J].中华肝脏病杂志,2009,17,(10):735-739.
[10] CHIA C.WANG,MD,MS,LEI Y.LIM,MD.Factors Predictive of Significant Hepatic Fibrosis in Adults With Chronic Hepatitis B and Normal Serum ALT [J].J Clin Gastroenterol,42(7):820 -826.
[11]黄珊,何清,唐奇远,等.91例非活动性HBsAg携带者肝组织病理特点的研究[J].中国病毒病杂志,2012,2(3):58-61.
[12]黄珊,何清,唐奇远,等.112例慢性HBV感染免疫耐受期患者肝组织病理学特点[OL].中国肝脏病杂志,2011,3(4):16-21.
[13] KIM HC,NAM CM,JEE SH,et al.Normal serum amino-transferase concentration and risk of mortality from liver diseases:prospective cohort study [J] .BMJ,2004,328:983 -986.
[14] KARIV R,LESHNO M,BETH OR A,et al.Re-evaluation of serum alanine Aminotransferase upper normal limit and its modulating factors in a large-scale pupulation study [J] .Liver Int,2006,25(3):180-181.
[15]李嘉,赵桂鸣,朱理珉,等.免疫耐受期和非活动复制期乙型肝炎病毒感染者的肝脏病理与临床特征[J].中华肝脏病杂志,2007,15(5):326-329.
[16] CHEE-KIN HUI,NANCY LEUNG,SIU-TSAN YUEN,et al.Natural History and Disease Progression in Chinese Chronic Hepatitis B Patients in Immune-Tolerant Phase[J].Hepatology,2007,46:395-401.
[17]江军,范平,陈仕祥,等.100例丙氨酸氨基转移酶正常的慢性乙肝病毒感染者的肝组织病理研究 [J].临床肝胆病杂志,2009,25(3):180-181.
[18]魏倪,杨栋,杨方,等.慢性乙型肝炎临床和肝组织学诊断的对比分析[J].中华肝脏病杂志,2010,18(9):709-710.
[19]WANG CC,LIM LY,DEUBNER H,et al.Factors predictive of significant hepatis fibrosis in adults with chronic hepatitis B and normal serum ALT [J].J Chin Gastroenterol,2008,42(7):820 -826.
[20]杨艳华,谢青.病毒学因素对ALT持续正常的E抗原阴性慢性乙型肝炎病毒感染者肝脏组织学改变的影响 [J].中华肝脏病杂志,2009,17(6):434-439.
[21]于建国,何登明,商庆华,等.ALT水平持续正常的慢性乙型肝炎病毒感染者肝组织病理学相关因素分析 [OL].中国肝脏病杂志,2010,2(3):21-23.
[22]张健珍,张春兰,易俊卿,等.HBeAg阳性与HBeAg阴性慢性HBV携带者肝组织病理结果分析[J].热带医学杂志,2010,10(7):822-826.
[23]王艳丽,甘巧蓉,蒋晓织,等.慢性HBsAg阳性携带者肝组织病理学改变及其与临床相关指标的关系[J].临床肝胆病杂志,2009,25(6):444-445.
[24]刘大凤,王林,刘亚玲,等.慢性乙肝病毒携带者肝脏病理与病毒学指标的相关性分析 [J].华西医学,2009,24(5):1159-1163.
[25]吴丽萍,张建军,杜瑞清,等.肝功能正常的慢性乙型肝炎病毒感染者血清HBeAg及HBV DNA与肝组织病理改变的关系[J].肝脏,2009,14(4):269-271.
[26]李知玉,周大桥,杨大国,等.慢性HBV感染者血清HBeAg及HBV DNA与肝组织病理分级、分期的关系 [J].中国医药导报.2010,7(20):15-16,20.
[27]高敏,卢诚震,王怡,等.慢性HBV感染者血清HBeAg、HBV DNA载量与肝组织病理损伤的关系 [J].肝脏,2010,15(3):167-170.
[28]曹天高,李朝霞,厉景南,等.132例慢性HBV携带者肝组织病理分析 [J].浙江实用医学,2010,15(1):16-18.
[29]唐奇远,何清,黄珊,等.ALT正常e抗原阳性慢性HBV感染者肝组织纤维化的影响因素研究 [J].中国病毒病杂志,2012,2(3):216-220.
[30]陆忠华,陈卫,王娟华,等.220例慢性乙型肝炎病毒携带者病理特点及5年随访[J].南京医科大学学报 (自然科学版),2009,29(4):530-533.
[31]叶珺,郜玉峰,魏艳艳,等.171例慢性乙型肝炎病毒感染者临床与肝组织病理分析[J].中西医结合肝病杂志,2012,22(2):71-74.
[32]陈明胜,孔金峰,甘巧蓉,等.肝功能正常的慢性乙肝病毒感染者病理分析 [J].中西医结合肝病杂志,2008,18(4):0218-220.
[33]周耀勇,李春娜,叶晓燕,等.需抗病毒治疗的慢性HBV感染者的无创初选—— 附134例肝活检组织病理报告分析[J].中西医结合肝病杂志,2010,20(6):329-332.
