胸椎管内肿瘤的诊治和术后随访研究
2013-09-23柯增光王德春周传利袁昌振
柯增光, 王德春, 周传利, 袁昌振, 刘 超
椎管内肿瘤是指生长于脊髓本身及椎管内与脊髓相邻近的组织结构(如神经根、硬脊膜、椎管内脂肪组织、血管等)的原发性肿瘤及转移性肿瘤的统称。椎管内肿瘤占神经系统肿瘤的10% ~15%,年发病率为10/10万人口[1]。近年来发病率有上升的趋势。椎管内肿瘤以胸段最多,颈段次之,腰段最少[2]。本文回顾性分析我院2002年1月至2010年12月间行手术治疗的188例胸椎管内肿瘤患者的临床资料,总结胸椎管内肿瘤的治疗及预后情况,为今后的临床工作提供参考与借鉴。
1 临床资料
1.1 一般资料 全组共188例,男59例,女129例;年龄13~85岁,其中20岁以下7例,20~40岁39例,40~60岁90例,60~80岁49例,80岁以上3例;病程2周~30年,平均为1.5年。
1.2 临床表现 (1)疼痛69例,占36.7%,多表现为根性疼痛,还有部分为病变节段的胀痛。(2)感觉障碍154例,占81.9%,表现为节段性感觉过敏、感觉减退及障碍等,其平面与肿瘤部位相关。(3)运动障碍最多见,共161例,占85.6%,表现为病变节段以下不同程度的运动障碍。(4)括约肌功能障碍19例,占10.1%,表现为尿潴留、尿失禁、长期便秘或失禁等大小便功能障碍,多见于髓内肿瘤和病程较长的患者。
1.3 辅助检查 本组56例通过X线检查发现椎旁肿物、椎间孔扩大、椎弓根受压及椎体后部受压、椎管扩大、椎管内钙化等异常改变,11例有不同程度的椎板缺损,121例无明显异常改变。119例通过CT检查初步定位肿瘤位置,其中83例有椎间孔扩大并见肿瘤向椎间孔外生长。所有患者术前均行MRI检查,均明确胸椎管内的肿瘤部位与侵及范围。
1.4 手术及术后 本组均采用气管插管全麻,其中后路双侧椎板切除入路切除肿瘤163例;后路半椎板切除入路切除肿瘤20例;后侧方入路切除哑铃型肿瘤5例。手术在术前MRI的指导下,小心切开硬膜层,先以细线小心悬吊硬膜,再切开硬膜及蛛网膜,放出局部脑脊液后,沿肿瘤与正常脊髓及神经根分界分离,然后沿肿瘤与周围正常结构间隙分离,切除肿瘤。当肿瘤与脊髓或神经根粘连无法全切时,行肿瘤次全或大部切除。对术中因瘤体过大而切除椎板较多的患者,为了维持脊柱的稳定性,予以融合内固定处理。术中均采用脊髓监护仪监护术中神经功能变化。
术后严密观察病情变化,常规使用抗生素3~5天,伴有脑脊液漏者必要时闭合引流口。术后鼓励患者早期下床适度活动,佩戴合适的护具保护3个月。术后3、6、12个月门诊随访,1年后电话问卷或继续门诊随访。
2 结果
2.1 肿瘤的节段分布、病理类型及手术情况(表1)本组良性肿瘤183例(97.3%),恶性肿瘤5例(2.7%)。髓外肿瘤183例,其中神经鞘瘤72例、神经纤维瘤6例,全切除73例(93.5%),次全切5例 (6.5%);脊膜瘤75例,全切除72例(96.0%),次全切除3例(4.0%);髓外其余病理性质肿瘤30例,全切除 19例(66.3%),次全切除 11例(33.7%)。髓外肿瘤总体全切除率为 89.6%(164/183),次全切率为10.4%(19/183)。髓内肿瘤5例中1例为脂肪瘤,3例星形细胞瘤和1例室管膜瘤,因与脊髓相连较密切,均采取次全切除术。1例患者因定位错误,多切除了附近椎板1~2节段。

表1 188例胸椎管内肿瘤患者的肿瘤节段分布及病理类型
2.2 术后并发症 术后并发脑脊液漏23例,经体 位引流、抗感染等处理21例治愈,2例需二次缝合。1例患者切口感染,为浅层感染,经抗感染清除坏死组织及冲洗治疗后痊愈。住院期间无死亡病例。
2.3 术后随访 本组16例因地址及联系方式变换而失访,余172例(91.4%)随访2~10年,平均4.99年,其中2~3年48例,3~5年49例,5~10年75例。随访期间死亡4例,其中3例为星形细胞瘤,1例为脊膜瘤。随访中发现有3例复发,均为脊膜瘤。
2.4 疗效 术前表现神经根性疼痛69例中,65例(94.2%)疼痛缓解或消失,4 例(5.8%)无变化;161例运动障碍中,129例(80.1%)肌力提高1~3级,25 例(15.5%)无变化,7 例 (4.4%)肌力下降 1级左右;154例感觉障碍中,126例(81.8%)手术后痛温觉和深感觉较术前灵敏或有所恢复,23例(14.9%)无变化,5例(3.3%)感觉较术前迟钝;19例括约肌功能障碍患者中,15例(78.9%)改善,4例(21.1%)无变化。
按照美国脊髓损伤协会的ASIA评分标准评价神经功能,总分324,共5级(A~E级)。术前、术后3个月、末次随访评分分别为:(287.72±17.51)分、(302.60 ±14.39)分、(315.29 ±11.77)分,术后 3个月神经功能明显优于术前(t=8.499,P <0.01),末次随访神经功能优于术后3个月(t=8.832,P<0.01)。术前、术后3个月、末次随访ASIA神经功能分级见表2。
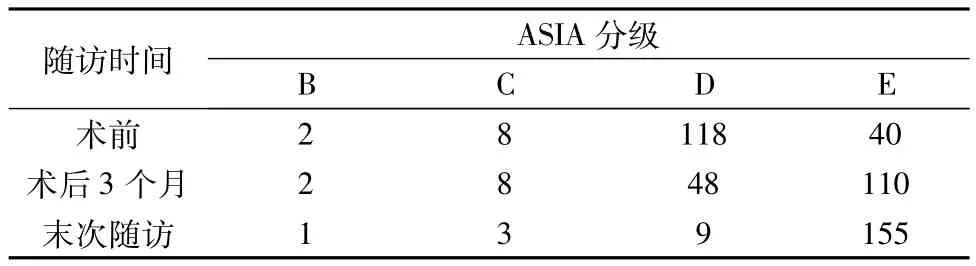
表2 168例随访患者术前、术后3个月、末次随访的神经功能ASIA不同分级例数
3 讨论
椎管内肿瘤是脊柱骨科及神经外科常见病及多发病之一,占神经系统肿瘤的10% ~15%[3]。以胸段椎管内肿瘤多见,且以下段胸椎管为最多,本组上、中、下段胸椎椎管内肿瘤分别占22.3%(42/188)、31.9%(60/188)和 45.8%(86/188),与文献[1,4-6]报道相似。本组病例中以神经鞘瘤及脊膜瘤最多见,且多位于髓外硬膜下,占74.4%(140/188),其中脊膜瘤发病率居椎管内肿瘤第1位,为39.9%(75/188),略高于文献报道的 25.0% ~33.8%[1,6]。神经鞘瘤源于神经鞘膜的雪旺氏细胞,具有完整的包膜,呈偏心性附着于所源神经而不使之扩大[1,3,5]。本组神经鞘瘤发病率居第 2 位,为38.3%(72/188),此与文献报道的 30% ~38%[4-5,7]相近。占第3位的为先天性肿瘤,为9.6%(18/188),包括囊肿、错构瘤、脂肪瘤和原始神经外胚层肿瘤。室管膜瘤为1.5%(2/188),星型细胞瘤1.6%(3/188)。血管瘤占 4.8%(9/188),另外还有1例自发性血肿和1例节细胞神经瘤。
胸椎管内肿瘤的诊断除根据病史与体征外,影像学检查必不可少,X线平片作为常规检查方法,可排除其他病变及观察脊柱退行性改变;CT能区分脊柱骨质、软组织等,但无法清楚显示脊髓病变影像;MRI可直接显示肿瘤信号及其与周围结构的关系,可做三维成像,对胸椎管内肿瘤精确定位,并能明确肿瘤大小、范围,部分病例甚至可定性诊断,有利于在手术前制订出更加合理的手术方案,因而是诊断椎管内肿瘤的首选方法。本组188例术前均进行了MRI检查。随着影像技术的发展,椎管造影、CTM将有可能取代MRI成为诊断椎管内肿瘤的首选方法。
手术切除是胸椎管内肿瘤唯一有效治疗方法[1,3]。因良性肿瘤占大多数,故肿瘤全切除或次全切除可获得治愈或好转。大多数患者是因肿瘤出现神经压迫症状较重时来就诊的,瘤体一般较大,跨越1~2个节段,甚至更多节段。双侧椎板切除可以很好的显露术野,便于完整切除肿瘤,也利于术中更好的保护脊髓,故建议选择后路双侧椎板切除手术入路。对于瘤体小且位于硬膜或者脊髓的一侧侧后方的,选择较小的后路半椎板切除入路,既能达到切除肿瘤的目的,又能最大程度的减小对脊柱稳定性的破坏。此外还可以采用微创入路[8]。哑铃型肿瘤多自一侧椎间孔由内向外生长,瘤体大部分位于椎间孔外,故多采用后侧方手术入路方式。本组采用后路双侧椎板切除入路切除肿瘤163例,后路半椎板切除入路切除肿瘤20例,后侧方入路切除哑铃型肿瘤5例,显露及切除效果满意。
Ahn 等和 Safavi-Abbasi等[4,8]指出神经鞘瘤未达到全切除是导致肿瘤复发的因素,Jinnai等[5]报道次全切除的脊膜瘤17%会再次复发。所幸这2种肿瘤大多数位于髓外硬膜下,肿瘤边界清楚,分离不难,全切除率达95%以上[4-6,9]。神经鞘瘤包膜完整,对大型肿瘤应先切开肿瘤包膜,行包膜内切除减压,然后沿其边界分离切除。肿瘤所源往往是神经根的分支,须注意辨认,可适当电凝切断此神经分支及动脉,达到肿瘤全切。偶有神经鞘瘤进入髓内或与重要的运动神经主干分离困难者,应行次全切除。脊膜瘤基底易于辨认,其血供源于基底,先处理基底可减少切除过程中的出血,待肿瘤切除后再将其基底切除可达脊膜瘤全切,如位于脊髓腹侧,切除后缝合困难,或者与硬膜粘连严重分离时造成硬膜缺损面积大的可予以人工硬膜修复,或者电凝烧灼基底部改为次全切除。髓内肿瘤宜在显微镜辅助下操作,对于分界清楚的室管膜瘤、星形细胞瘤或脂肪瘤可全切,对分界欠清的行次全切除。血管周细胞瘤及海绵状血管瘤要显露整体后切除。肿瘤切除后,须严密缝合硬脊膜。恶性肿瘤如肿瘤分界不清可行肿瘤次全切除或活检,硬膜一般不缝合或扩大成形缝合,有利于脊髓减压。呈哑铃形生长的神经鞘瘤或脊膜瘤有时全切困难,尤其在椎间孔处,与出椎间孔的神经根相连紧密,此时应权衡利弊选择全切除或次全切除[7-12]。对于超过椎间孔外3 cm可采用侧方入路手术一期或二期切除。值得一提的是,随着内镜技术的发展,对胸段椎旁肿瘤,可以与胸外科合作经胸腔镜切除椎管外部分。本组神经鞘瘤和神经纤维瘤全切率93.5%(73/78),其余病例次全切除;手术主要并发症是神经主干损伤。本组脊膜瘤全切率96.0%(72/75),另3例肿瘤位于脊髓腹侧,为保持脊膜的完整性,仅将肿瘤基底脊膜电灼,脊膜瘤手术主要并发症是硬膜缝合不可靠,术后发生脑脊液漏,故应仔细缝合硬膜,必要时运用人工生物胶作缝合口局部封闭,或者人工脑膜贴敷。皮样囊肿、表皮样囊肿、肠源性囊肿在其内容物被清除后,其包膜多数可被剥离切除。血管瘤应注意防止术中大出血,应仔细结扎分支血管。少数与脊髓或神经根粘连无法切除时,应予电灼以防复发。畸胎瘤的囊性成分同样可全切或次全切,但其实性部分如脂肪或软骨与脊髓或神经分界欠清时只能尽量切除。髓内肿瘤多数就诊时病程已较晚,且肿瘤与脊髓分界不清,即使借助显微镜也不能完全分离,故基本为次全切除,其预后也相对较差,当然也与肿瘤病理、患者术前神经功能状态等有关[4,8-12]。室管膜瘤界限较清楚,手术应严格沿肿瘤与正常脊髓的分界剥离,多数可获全切,但少数室管膜瘤或间变性室管膜瘤与脊髓间水肿带不清楚,只能行次全切除。本组2例室管膜瘤中1例全切除,1例次全切除。星形细胞瘤大多数在脊髓内穿凿样生长,全切除困难,本组3例均次全切。对于恶性肿瘤,术后配合放、化疗,对治疗有益。
总之,本组治疗效果满意。手术后近期患者神经根性疼痛缓解率达94.2%(65/69),感觉障碍及运动障碍改善率分别达81.8%(126/154)、80.1%(129/161),括约肌功能障碍改善率达78.9%(15/19)。在获得随访的168例生存者中,末次随访的总体AISA评分较术前及术后3个月明显上升,且有92.3%(155/168)的患者术后生活质量达到健康人水平。在MRI影像的基础上,配合适当的显微外科技术,选择合适的手术径路和恰当的手术方式是治疗胸椎管内肿瘤的关键。随着人们生活水平和对健康意识的提高,必要的健康查体已经为人们所重视,本组中有3例患者没有明显症状,于健康查体而发现,获得早期治疗,从而取得良好效果。
[1] 谢京城,王振宇,马长城.660例椎管内肿瘤的手术治疗[J].中国微创外科杂志,2009,9(10):940-945.
[2] 胡有谷,党耕町,唐天驷,主译.脊柱外科学[M].第2版.北京:人民卫生出版社,2000:1972-1991.
[3] 修彬华,刘绍明,史有才.椎管内肿瘤的诊断与显微外科治疗[J].中华神经外科疾病研究杂志,2011,10(4):341-344.
[4] Ahn DK,Park HS,Choi DJ,et al.The surgical treatment for spinal intradural extramedullary tumors[J].Clin Orthop Surg,2009,1(3):165-172.
[5] Jinnai T,Koyama T.Clinical characteristics of spinal nerve sheath tumors:analysis of 149 cases[J].Neurosurgery,2005,56(3):510-515.
[6] Sacko O,Rabarijaona M,Loiseau H.Spinal meningioma surgery after 75 years of age[J].Neurochirurgie,2008,54(4):512-516.
[7] Smith JK,Lury K,Castillo M.Imaging of spinal and spinal cord tumors[J].Semin Roentgenol,2006,41(4):274-293.
[8] Safavi-Abbasi S,Senoglu M,Theodore N,et al.Microsurgical management of spinal schwannomas:evaluation of 128 cases[J].J Neurosurg Spine,2008,9(1):40-47.
[9] Papanagiotou P.Extramedullary intradural spinal tumors[J].Der Radiologe,2011,51(12):1025-1031.
[10] Haji FA,Cenic A,Crevier L,et al.Minimally invasive approach for the resection of spinal neoplasm[J].Spine,2011,36(15):E1018-1026.
[11] Tredway TL,Santiago P,H rubes MR,et al.Minimally invasive resection of intradural-extramedullary spinal neoplasms[J].Neurosurgery,2006,58(1 Suppl):52-58.
[12] Ozawa H,Kokubun S,Aizawa T,et al.Spinal dumbbell tumors:an analysis of a series of 118 cases[J].J Neurosurg Spine,2007,7(6):587-589.
