碳青霉烯类抗菌药物敏感性降低的肺炎克雷伯菌流行病学分析及耐药性观察
2013-09-04李艳华贾秀芹赵岐刚
李艳华,庞 峰,贾秀芹,赵岐刚
(聊城市人民医院,山东聊城 252000)
碳青霉烯类抗菌药物抗菌谱广、抗菌活性强,尤其适用于治疗由产超广谱β内酰胺酶(ESBLs)和头孢菌素酶(AmpC)肺炎克雷伯菌引起的严重感染。但随着碳青霉烯类抗菌药物在临床上的广泛使用,对其敏感性降低的肺炎克雷伯菌已经在全球范围内出现,且菌株的种类正在增加[1~5],随时可能引起医院感染的暴发和流行。由于肺炎克雷伯菌是临床上常见的医院感染菌,其对碳青霉烯类抗菌药物的敏感性降低甚至耐药给临床抗感染治疗带来了极大困难。本研究以我院分离到的碳青霉烯类抗菌药物敏感性降低的肺炎克雷伯菌为对象,进行流行病学研究及耐药情况分析,旨在为临床抗感染合理用药和防止耐药菌株的进一步流行和播散提供理论依据。
1 材料与方法
1.1 菌株来源 分离自我院2010年11月~2011年10月临床标本的14株菌株(KPN1~KPN14),入选标准为碳青霉烯类抗菌药物耐药或中介(厄他培南或亚胺培南 MIC≥2 μg/mL)。质控菌株选取Vitek 2 Compact系统推荐的产酸克雷伯菌ATCC700324,大肠埃希菌ATCC25922,铜绿假单胞菌ATCC(American Type Culture Collection)27853,均购自ATCC公司。
1.2 细菌鉴定及药敏实验 临床标本按《全国临床检验操作规程》第3版规定进行接种分离。全部菌株经Vitek 2 Compact系统进行细菌鉴定及药敏试验,药敏结果判断参照CLSI 2010年版标准,并配合AES高级专家系统进行结果判定和分析修正。
1.3 流行病学资料分析 通过WHO的NET 5.4软件及医院LIS系统统计菌株所致感染的标本采集时间、感染患者基本信息、病区分布、标本种类及临床诊断等资料,分析是否存在人群及科室分布等的相关性。
1.4 药敏统计 14株细菌的耐药情况采用WHO的NET5.4软件进行数据的监测录入、数据处理与药物敏感性结果的统计分析,并结合近3年同期分离细菌总株数观察耐药性趋势。
2 结果
2.1 流行病学特征 新生儿监护病房(NICU)出现连续分离株,有局部流行的趋势。14例感染患者中男12 例(85.7%)、女2 例(14.3%),年龄 >60 岁 2例、新生儿(生后1~2 d)12例;临床诊断为新生儿肺炎7例,早产儿3例,脑外伤2例,新生儿窒息1例,新生儿肺炎并呼吸衰竭1例。标本的来源科室为NICU 12例、神经科ICU 2例,种类均为痰标本;12例患者有气管插管侵入性操作。
2.2 药敏结果及耐药趋势 14株细菌对碳青霉烯类抗菌药物中介或耐药,对头孢菌素类、氨基糖苷类、磺胺类及β-内酰胺酶抑制剂等抗菌药物耐药率均较高,仅对环丙沙星、阿米卡星、妥布霉素、左氧氟沙星耐药率较低,详细耐药数据见表1。近3年碳青霉烯类敏感性降低肠杆菌分离株数呈逐年上升趋势,2009~2011年检出菌株与当年总株数的比例分别为 1/577(0.2%)、6/656(0.9%)、14/640(2.2%)。
3 讨论
碳青霉烯类抗菌药物是治疗多重耐药肺炎克雷伯菌感染的一线用药,但随着使用量的快速增长,对其敏感性降低的肺炎克雷伯菌已在世界多个国家蔓延[1,2],中国各地也时有报道[3~5]。本研究显示,碳青霉稀类抗菌药物敏感性降低的肺炎克雷伯菌已在我院NICU及神经科ICU局部流行,且有逐年上升的趋势,与国内外报道基本一致;本组感染患者性别无明显差异,多为新生儿及年龄>60岁的老年人,且多数菌株分离自NICU病房,此与Gasink等[6]的研究一致。本研究的14株细菌中12株来自新生儿,即在NICU中有局部流行的趋势。可能原因为NICU内一般为早产儿患者,体质较差且多数有原发疾病,易发生呼吸道感染;特别是对于危重患儿进行气管插管后更增加了呼吸道感染的风险。
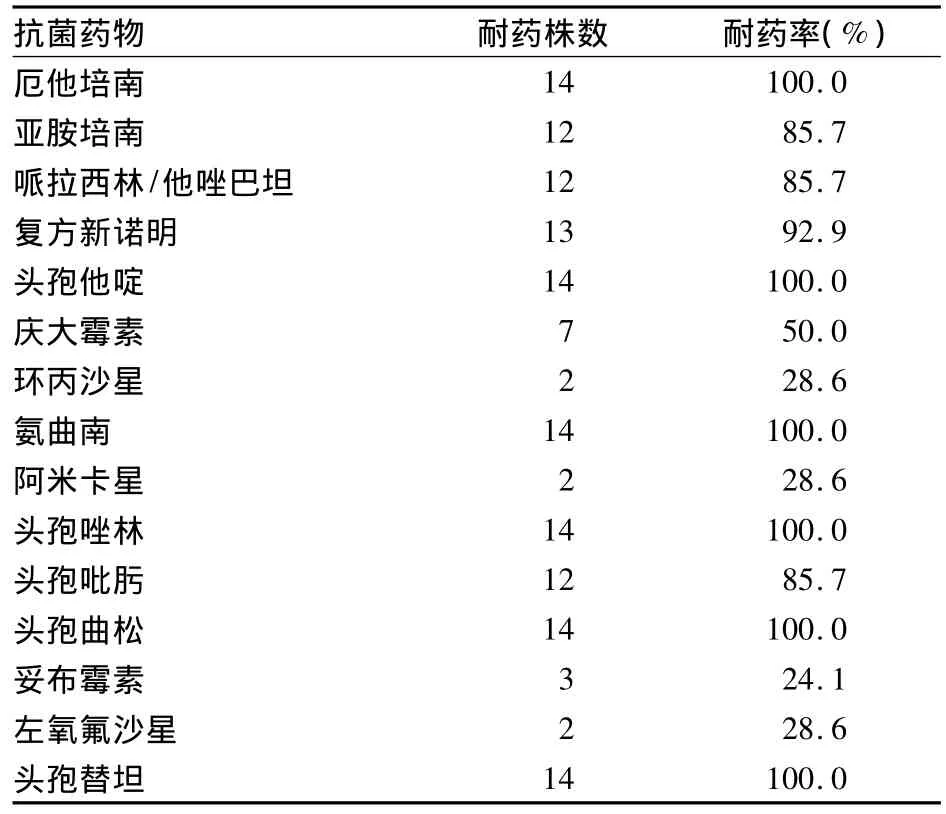
表1 14株肺炎克雷伯菌对常用抗菌药物的耐药情况
目前在世界范围内出现的碳青霉烯类抗菌药物敏感性降低甚至耐药的肺炎克雷伯菌,常对多种常规抗菌药物亦具有很强的耐药性,给临床抗感染治疗带来极大困难。Souli等[7]的研究结果显示,ICU内碳青霉烯类抗菌药物耐药株感染患者的病死率高于敏感株感染者3倍。本研究中14株细菌均为多重耐药菌,临床可选择的药物非常有限,建议首选耐药率低的药物如喹诺酮类、阿米卡星及妥布霉素等。对于常规抗菌药物全部耐药的菌株尚无较好治疗方案,但替加环素和多黏菌素B治疗此类菌株有较高的敏感率,提示这两种药物或可用于临床治疗碳青霉烯类抗菌药物敏感性降低的肺炎克雷伯菌所致感染[8]。
通过加强医院重点科室的消毒隔离措施及临床治疗中的无菌操作技术,可有效减少和控制医院内碳青霉烯类抗菌药物敏感性降低的肺炎克雷伯菌感染的发生及播散,Kochar等[9]证实,通过加强手卫生和环境消毒灯等措施,可有效降低ICU中碳青霉烯类抗菌药物耐药菌感染的发生率。本研究中14株分离株均来自痰标本,其中12例有气管插管操作史。提示NICU应加强气管插管的消毒和监测措施,预防出现呼吸道院内感染;同时应重视综合防治措施,建立细菌耐药监测体系,及早发现和定期报告本地区、本单位耐药菌的传播趋势和耐药模式,并合理使用碳青霉烯类抗菌药物,延缓细菌耐药性的产生。
综上所述,碳青霉烯类抗菌药物敏感性降低的肺炎克雷伯菌已在我院NICU局部流行,且均为泛耐药菌株;合理使用抗菌药物,做好NICU等重点科室多重耐药菌感染者的消毒与隔离,是控制此类感染的有效措施。但如何快速准确地检测碳青霉烯酶仍是微生物实验室面临的难题。目前检测碳青霉烯酶常用的方法是改良Hodge试验和EDTA双纸片协同试验,但两种方法均可能出现假阳性且无法检测基因型,而作为“金标准”的分子生物学方法存在操作繁琐、费用高及需要特殊仪器等缺点,很难用于常规检测。如何建立一种快速、准确、易于标准化且能检测所有型别碳青霉烯酶的方法仍需进一步探索。
[1]Grundmann H,Livermore DM,Giske CG,et al.Carbapenem-nonsusceptible Enterobacteriaceae in Europe:conclusions from a meeting of national experts[J].Euro Surveill,2010,15(46):19711.
[2]Landman D,Urban C,Bäcker M,et al.Susceptibility profiles,molecular epidemiology,and detection of KPC-producing Escherichia coli isolates from the New York City vicinity[J].J Clin Microbiol,2010,48(12):4604-4607.
[3]Liu YF,Yan JJ,Ko WC,et al.Characterization of carbapenemnon-susceptible Escherichia coli isolates from a university hospital in Taiwan[J].J Antimicrob Chemother,2008,61(5):1020-1023.
[4]Li G,Wei Q,Wang Y,et al.Novel genetic environment of the plasmid-mediated KPC-3 gene detected in Escherichia coli and Citrobacter freundii isolates from China[J].Eur J Clin Microbiol Infect Dis,2011,30(4):575-580.
[5]Shi DS,Wang WP,Kuai SG,et al.Identification of bla(KPC-2)on different plasmids of three Morganella morganii isolates[J].Eur J Clin Microbiol Infect Dis,2011,31(5):797-893.
[6]Gasink LB,Edelstein PH,Lautenbach E,et al.Risk factors and clinical impact of Klebsiella pneumoniae carbapenemase-producing K.pneumoniae[J].Infect Control Hosp Epidemio,2009,30(12):1180-1185.
[7]Souli M,Galani I,Antoniadou A,et al.An outbreak of infection due to beta-Lactamase Klebsiella pneumoniae Carbapenemase 2-producing K.pneumoniae in a Greek University Hospital:molecular characterization,epidemiology,and outcomes[J].Clin Infect Dis,2010,50(3):364-373.
[8]Zhang R,Cai JC,Zhou HW,et al.Genotypic characterization and in vitro activities of tigecycline and polymyxin B for Enterobacteriaceae with decreased susceptibility to carbapenems[J].J Med Microbiol,2011,60(Pt 12):1813-1819.
[9]Kochar S,Sheard T,Sharma R,et al.Success of an infection control program to reduce the spread of carbapenem-resistant Klebsiella pneumoniae[J].Infect Control Hosp Epidemiol,2009,30(5):447-452.
